Cet article est consacré aux thèmes précités (réalisation de l'hystéroscopie et préparation de cette dernière), avec l'ajout d'informations concernant l'instrumentation utilisée, les éventuels effets secondaires de l'acte en question et la phase post-opératoire.
Bien sûr, il y a aussi un bref aperçu de ce qu'est "l'hystéroscopie".
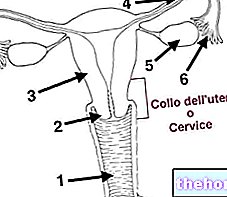
- observe et analyse de l'intérieur la cavité utérine (ou cavité utérine), le canal cervical et l'endomètre (muqueuse de l'utérus).
Inscrite dans la liste des examens gynécologiques, l'hystéroscopie peut avoir une finalité diagnostique (hystéroscopie diagnostique) ou thérapeutique (hystéroscopie thérapeutique ou opératoire).
L'hystéroscopie diagnostique est utilisée dans la recherche de pathologies de l'utérus (ex : fibromes utérins, polypes utérins, adhérences intra-utérines, etc.), dans le prélèvement d'un échantillon de l'endomètre à biopsier et dans l'identification des causes de certaines anomalies et les symptômes (par exemple, présence d'irrégularités menstruelles, saignement inhabituel du vagin, douleur pelvienne chronique, présence de menstruation après la ménopause, infertilité, etc.).
L'hystéroscopie opératoire, en revanche, est une ressource utile principalement pour : le traitement des polypes et fibromes utérins susmentionnés, la correction des adhérences intra-utérines susmentionnées, l'élimination des résidus placentaires post-abortifs ou post-partum, et la réalisation de ce qu'on appelle la stérilisation tubaire ou la fermeture tubaire (forme de contraception permanente).
Qu'elle soit diagnostique ou opératoire, l'hystéroscopie est une procédure généralement réalisée en ambulatoire ou en ambulatoire Chirurgie d'un jour; par conséquent, sauf cas particuliers, elle n'implique jamais l'hospitalisation du patient.
Hystéroscope : l'instrument d'hystéroscopie
L'outil indispensable pour effectuer l'hystéroscopie est ce qu'on appelle l'hystéroscope.
L'hystéroscope est un long tube, semblable à une paille, équipé d'une caméra et d'une source lumineuse à une extrémité et relié à un moniteur, qui sert à reproduire ce que la caméra précitée observe.
Lors des pratiques d'hystéroscopie, le gynécologue utilise l'hystéroscope comme sonde exploratrice de l'utérus, après l'avoir introduit dans la cavité utérine, par l'orifice vaginal et le passage le long du vagin et du col utérin.
Il est à noter cependant que l'hystéroscope est également utile dans l'exploration des composants de l'appareil reproducteur féminin qu'il traverse avant d'atteindre l'utérus, c'est-à-dire le vagin et le col de l'utérus précités.
Il existe deux types d'hystéroscopes : un hystéroscope d'un diamètre de 4 à 5 millimètres, spécifiquement indiqué pour les procédures d'hystéroscopie diagnostique, et un hystéroscope d'un diamètre de 7 à 8 millimètres, dont l'utilisation est réservée exclusivement aux procédures d'hystéroscopie opératoire.

Parfois, à ces tests de diagnostic, vous devrez peut-être également ajouter des tests sanguins, afin de vérifier la présence ou l'absence de troubles de la coagulation, et un test de grossesse, pour avoir la preuve que vous n'êtes pas enceinte (NB : la grossesse est une contre-indication à hystéroscopie).
Il est rappelé aux lecteurs qu'outre la grossesse, la cervicite, le carcinome de l'endomètre, l'endométrite, la péritonite pelvienne, la vaginite aiguë, la cervicite aiguë et la métrite constituent une contre-indication à l'hystéroscopie.
Le jour de la procédure
Le jour de l'intervention, il est conseillé à la patiente de porter des vêtements confortables et pratiques, car elle devra alors les retirer au profit d'une blouse d'hôpital spécialement préparée pour elle par le personnel médical.
Puis, après le changement de vêtements et juste avant le début de l'hystéroscopie, un assistant du médecin qui réalisera l'intervention ou ce même médecin présentera au patient un court questionnaire, qui contient des questions relatives aux éventuelles allergies présentes (par exemple, allergie au nickel, allergie au latex, allergie aux médicaments anesthésiques, etc.), toutes interventions chirurgicales antérieures, toutes conditions morbides chroniques en cours et, enfin, tout médicament particulier pris à cette époque.
Pour le succès de l'hystéroscopie et pour éviter les complications, il est très important que le patient réponde avec précision au questionnaire ci-dessus.
Si une anesthésie est prévue, comment varie la préparation ?
L'hystéroscopie peut nécessiter une anesthésie.
Lorsque cela se produit, l'anesthésie est locale, pour les actes à visée diagnostique, alors qu'elle est générale, pour les actes à visée thérapeutique.
L'anesthésie locale ne nécessite pas de préparations particulières.
L'anesthésie générale, quant à elle, nécessite l'observance d'un jeûne complet pendant au moins 8 heures (ainsi, si par exemple l'intervention est fixée au matin, le « dernier repas » doit être le dîner de la veille de l'hystéroscopie). se conformer au jeûne complet entraîne l'annulation de l'intégralité de l'examen gynécologique, même si toutes les autres circonstances existent pour le réaliser.
Si une anesthésie générale est prévue, la patiente doit demander à un proche ou à un ami de confiance de la ramener chez elle à la fin de l'intervention et de la prendre en charge dans les premières heures après son retour.
Tout cela est nécessaire car l'anesthésie générale ralentit temporairement les réflexes, induit un état de confusion temporaire, empêche la bonne concentration lors de la conduite d'un véhicule pendant quelques heures.
Pour les femmes menstruées, quel est le meilleur moment pour effectuer une hystéroscopie ?
Pour les femmes menstruées, le meilleur moment pour effectuer une hystéroscopie est dans les sept premiers jours suivant la menstruation.En effet, la réalisation de la procédure pendant cette période du cycle menstruel permet aux gynécologues une vue meilleure et plus détaillée de l'utérus et de ses cavités internes.
Préparation de l'instrumentation
En attendant que le patient soit prêt pour l'hystéroscopie et ait répondu au questionnaire requis, le personnel médical prépare tous les instruments nécessaires à l'intervention.
Cette instrumentation comprend : spéculum (valves vaginales), forceps, dilatateurs, canules, insufflateur, système de caméra vidéo, gaze stérile, câble à fibre optique, câble conducteur de CO2, hystéroscope, etc.
La distension (ou dilatation) de l'utérus est importante non seulement pour permettre la conduction de l'hystéroscope, mais aussi pour permettre une meilleure analyse de son anatomie interne.
Dans cette phase de la procédure, il est important de surveiller attentivement la pression intra-utérine par l'ensemble du personnel médical, qui doit rester à une valeur comprise entre 60 et 70 mm Hg. Le maintien de ces valeurs de pression artérielle, en effet, évite la sur-distension de la parois constituant la cavité utérine et empêche la diffusion dans l'abdomen, par les trompes de Fallope, du liquide de distension.
Lorsque l'hystéroscope est enfin dans l'utérus et que l'utérus s'est suffisamment dilaté, l'exploration visuelle de la cavité utérine, de l'endomètre et du canal cervical commence. N'oubliez pas que ce que l'hystéroscope prend, grâce à sa caméra et à l'aide de la source lumineuse, est visible par le gynécologue sur le moniteur externe spécial.
Si l'hystéroscopie a un but opératoire ou est utilisée pour une biopsie ultérieure, c'est à ce moment de la procédure que se déroulent les traitements de la pathologie détectée (premier cas) ou l'opération de prélèvement de l'endomètre (deuxième cas).
Une fois que le gynécologue a terminé l'exploration et les interventions thérapeutiques éventuelles, il procède à l'extraction en douceur de l'hystéroscope ; l'opération d'extraction de l'hystéroscope est importante et fait également partie de l'hystéroscopie : en effet, elle sert à évaluer l'intégrité de l'isthme utérin, c'est-à-dire le point de passage entre la cavité interne de l'utérus et le canal cervical.
- Une fois que la patiente a enfilé la blouse d'hôpital, l'assistante d'un gynécologue lui fait prendre la bonne position sur un lit spécial (position gynécologique);
- Si une anesthésie est prévue, un médecin spécialisé la réalisera ;
- La patiente étant en position gynécologique, le gynécologue ouvre le vagin à l'aide du spéculum et y insère l'hystéroscope ;
- Pour atteindre la cavité utérine avec l'hystéroscope, le gynécologue effectue une « insufflation d'air » riche en gaz carbonique ou injecte un liquide spécial : ces deux pratiques servent à dilater le canal cervical et l'utérus ;
- Une fois l'hystéroscope dans l'utérus, le gynécologue l'utilise comme sonde exploratrice et éventuellement comme instrument chirurgical ;
- A la fin de l'exploration et des éventuelles corrections thérapeutiques, l'hystéroscope est extrait.
- En cas d'anesthésie générale, le patient est observé après la procédure pendant au moins 2-3 heures.
Où se situe l'anesthésie, quand elle est prévue ?
Dans la description précitée des différentes étapes procédurales qui caractérisent l'hystéroscopie, toute anesthésie, qu'elle soit locale ou générale, est réalisée après l'hébergement du patient, mais avant l'insertion du spéculum et de l'hystéroscope.
Une fois administrés, les anesthésiques agissent en quelques minutes.
Il convient de rappeler que, contrairement à ce qui se passe avec la pratique de l'anesthésie locale, l'utilisation de l'anesthésie générale implique l'endormissement du patient, un endormissement qui dure jusqu'à la fin de l'intervention (lorsque l'administration d'anesthésiques se termine).
Lorsqu'une anesthésie est nécessaire, une autre figure professionnelle s'ajoute à l'équipe médicale composée du gynécologue et de ses infirmières : l'anesthésiste.L'anesthésiste est un médecin spécialisé dans les pratiques d'anesthésie et de réanimation.
Quelles sensations le patient éprouve-t-il pendant la procédure?
Sans la pratique de l'anesthésie, le patient peut ressentir une légère gêne/douleur lors de l'introduction de l'hystéroscope dans le vagin et le canal cervical.
Cependant, cette sensation ne dure pas longtemps, puisque, peu après l'insertion de l'hystéroscope, le gynécologue dilate le col utérin et l'utérus (NB : la dilatation sert à élargir l'espace de passage de l'hystéroscope).
Durée de l'hystéroscopie
En général, l'hystéroscopie diagnostique dure 10 à 15 minutes ; l'hystéroscopie opératoire, quant à elle, dure plus longtemps, soit environ 30 à 60 minutes.
Le but de la procédure affecte la durée de l'hystéroscopie opératoire : pour les traitements plus simples, les temps d'intervention sont nettement plus courts que pour les traitements plus complexes.
Quand est-ce que le retour à la maison est prévu ?
Après une hystéroscopie diagnostique, la patiente peut rentrer chez elle immédiatement, même si elle a reçu une anesthésie locale.
Au contraire, après une « hystéroscopie opératoire, le patient ne peut rentrer chez lui qu'à l'issue d'une série d'examens médicaux, qui évaluent le succès de l'intervention et sa réponse à l'anesthésie générale (ex : un suivi des fonctions vitales est prévu) .etc). Généralement, cette série d'examens médicaux dure de 2 à 4 heures, un laps de temps pendant lequel la femme qui a subi l'intervention peut compter sur tout le confort de l'affaire.
Complications
Par complications d'une procédure diagnostique-opératoire, les médecins entendent des problèmes d'une certaine importance clinique, qui peuvent survenir pendant ou après la procédure susmentionnée.
Lors d'une hystéroscopie, le risque de complications est inférieur à 1%, donc une réelle rareté ; il faut cependant noter que ce risque varie selon le type d'hystéroscopie : l'hystéroscopie diagnostique, en effet, est moins risquée que l'hystéroscopie opératoire, qui est en fait une intervention chirurgicale.
Les complications potentielles des procédures d'hystéroscopie diagnostique comprennent :
- Perforation utérine ;
- Perforation de la vessie ;
- Le développement d'une « infection pelvienne (métrite).
Quant aux complications possibles de « l'hystéroscopie opératoire, elles consistent en :
- La perforation utérine, la perforation de la vessie et la métrite susmentionnées ;
- Saignements vaginaux abondants, résultant d'une déchirure grave des vaisseaux sanguins utérins ;
- Endométrite, c'est-à-dire inflammation de l'endomètre ;
- Péritonite, c'est-à-dire inflammation du péritoine;
- Réaction allergique sévère (choc anaphylactique) aux anesthésiques ;
- dème utérin ;
- Embolie gazeuse (liée à la pratique de l'anesthésie générale);
- Traumatisme du col de l'utérus causé par l'hystéroscope.
Curiosité : quelle est la fréquence des complications d'une « hystéroscopie diagnostique ?
Selon une étude de Collège royal En obstétrique-gynécologie, seules 8 patientes sur 1 000 subissant une hystéroscopie diagnostique seraient sujettes à une perforation utérine et seulement 3 patientes sur 10 000 subiraient une perforation utéro-vésicale et une « infection pelvienne ».
Comment reconnaître les complications ?
Les symptômes qui caractérisent les complications de l'hystéroscopie comprennent :
- Douleur abdominale intense et prolongée, qui ne s'atténue pas avec les analgésiques les plus courants ;
- Fièvre supérieure à 38°C ;
- Saignements vaginaux abondants et récurrents ;
- Perte de liquide noir et nauséabond du vagin.
Récupération
La récupération d'une hystéroscopie diagnostique est assez rapide, si bien que la patiente peut reprendre ses activités professionnelles (si elles ne sont pas lourdes) dès le lendemain de l'intervention.
La récupération d'une "hystéroscopie opératoire, en revanche, est légèrement plus complexe que dans le cas précédent, et peut nécessiter quelques jours de repos avant de reprendre des activités quotidiennes normales.
Que peut faire une femme après une « hystéroscopie ?
Après une hystéroscopie, le patient peut manger et boire comme d'habitude en toute sécurité et prendre une douche.
Si vous avez subi une anesthésie générale et que vous vous sentez légèrement confus, votre médecin peut vous demander de manger de petits repas légers pendant au moins 24 heures.
Que ne peut pas faire une femme après une « hystéroscopie ?
Pour les femmes ayant subi une hystéroscopie, les gynécologues recommandent de s'abstenir d'activité sexuelle pendant environ 7 jours ou, en présence de saignements vaginaux, jusqu'à la fin de ces derniers. Il s'agit d'une mesure de précaution pour prévenir les infections.








-corpi-estranei-e-altre-cause.jpg)