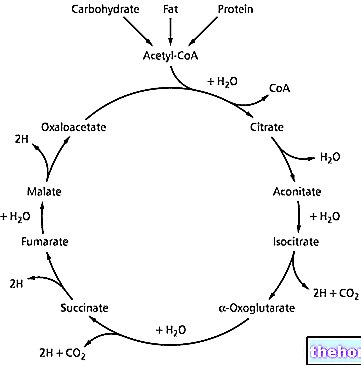
Plus en détail, nous donnerons un bref aperçu des généralités de la pathologie, en mentionnant les causes, les conséquences et les traitements possibles.
Plus tard, nous entrerons dans les détails de la thérapie motrice dédiée, en mentionnant les types et les méthodes avec lesquels intervenir en cas de diabète de type 2 - même avec des complications.
chronique (excès de glucose dans le plasma) fondée sur deux mécanismes pathologiques, co-présents ou non :- Résistance à l'insuline : défaut d'action de l'insuline sur les tissus périphériques (évidemment insulino-dépendant) ;
- Déficit en synthèse d'insuline : production réduite de l'hormone par le pancréas.
Remarque : Le déficit de la synthèse d'insuline est souvent une complication à long terme de la résistance à l'insuline.
Il survient principalement chez l'adulte et est la forme de diabète la plus courante (90 % des cas).
Contrairement au type 1, il n'est pas insulino-dépendant - bien que dans les cas graves, dans lesquels le pancréas cesse de fonctionner comme il le devrait, une insulinothérapie exogène peut toujours s'avérer nécessaire.
Les causes peuvent être de nature héréditaire (polygénique) ou environnementale ; parmi ces derniers se distinguent principalement : l'obésité, la sédentarité, l'alimentation déséquilibrée caractérisée par un excès de glucides, le stress, d'autres maladies et certains médicaments.
Obésité et diabète
L'obésité est présente dans plus de 80 % des cas de diabète de type 2.
Le tissu adipeux est capable de produire une série de substances (leptine, TNF-α, acides gras libres, résister, adiponectine) qui, s'ils sont en excès, contribuent au développement d'une résistance à l'insuline.
De plus, dans l'obésité, le tissu adipeux est le siège d'un état d'inflammation chronique de faible intensité, source de médiateurs chimiques aggravant l'insulinorésistance.
Le diabète sucré de type 2 augmente le risque de décès prématuré et d'incapacité permanente ; elle semble majorer surtout le risque cardiovasculaire et, en particulier, en association avec d'autres formes pathologiques telles que : hypertension artérielle, dyslipidémie (hypercholestérolémie et hypertriglycéridémie).
Au stade précoce, le diabète sucré de type 2 ne provoque pas toujours de symptômes visibles ; au contraire, elle est presque toujours complètement asymptomatique jusqu'à l'apparition des premières complications.
Seul un examen hématologique peut mettre en évidence une hyperglycémie chronique, l'hyperinsulinisme compensatoire qui en découle et un état de glycation protéique excessive. Des analyses plus spécifiques, comme la courbe de charge, confirmeront le diagnostic.
Cependant, l'hyperglycémie chronique peut se manifester par : fatigue, mictions fréquentes, soif excessive, difficulté à perdre du poids ou vice versa, perte de poids non motivée, cicatrisation lente, vision trouble.
Le traitement du diabète de type 2 doit être multidisciplinaire. L'importance d'un aspect ou de l'autre peut varier selon le cadre subjectif. L'utilisation pharmacologique est cruciale avant tout pour restaurer l'homéostasie générale à court terme, même si l'alimentation et la thérapie motrice sont les seules solutions pour le diabète de type 2 non compliqué par une perte de la fonction pancréatique.
L'utilisation d'agents hypoglycémiants oraux est la stratégie la plus courante, tandis que l'administration d'insuline est limitée aux cas dans lesquels le pancréas a cessé de la synthétiser de manière adéquate.
Chez les obèses, l'alimentation vise avant tout la perte de graisse. Il est conseillé de la structurer de manière équilibrée, en maintenant la fraction glucidique à la limite inférieure de la fourchette normale. L'établissement d'une cétose peut représenter un risque important pour les diabétiques avec complications rénales. .
L'activité physique, quant à elle, en plus de favoriser la perte de poids, doit :
- Augmenter la sensibilité à l'insuline ;
- Améliorer la gestion des glucides alimentaires.
Évidemment, tout devra prendre en compte les éventuelles complications et contre-indications.
aussi bien en aigu, c'est-à-dire pendant la pratique, qu'en chronique, c'est-à-dire à long terme.Parmi les bénéfices de l'entraînement sur le diabète de type 2 on reconnaît avant tout l'augmentation de la sensibilité à l'insuline et une augmentation de l'efficacité du transport cellulaire du glucose, avec une diminution de la glycémie, de l'insulinémie, de la triglycéridémie et des protéines glyquées.
L'amélioration de la sensibilité à l'insuline et la vidange des réserves hépatiques et surtout musculaires en glycogène favorisent une meilleure gestion des glucides alimentaires, contribuant à optimiser la perte de poids, facteur qui, à lui seul, augmente la sensibilité à l'insuline.
Avantages sur la sensibilité à l'insuline
La résistance à l'insuline compromet l'absorption du glucose médié par l'insuline, donc sur les tissus insulino-dépendants, de 35 à 40 % par rapport aux personnes en bonne santé.
Le tissu insulinodépendant le plus abondant dans le corps est le muscle squelettique, qui est donc en corrélation positive avec la capacité d'absorption du glucose - tandis que la masse grasse a une corrélation inverse.
Dans les cas aigus, l'activité motrice augmente la sensibilité à l'insuline pendant 24 à 72 heures après l'entraînement, même chez les sujets atteints de diabète sucré de type 2.
Après cette période de temps, il est nécessaire d'appliquer un nouveau stimulus physique pour restaurer cette condition avantageuse. C'est pourquoi, en particulier les personnes atteintes de diabète sucré de type 2, il devrait s'entraîner plus ou moins tous les deux jours.
Avantages sur le transport du glucose
L'utilisation métabolique du glucose dans les cellules des fibres musculaires se produit, très brièvement, comme suit :
- Transition du plasma au tissu musculaire: l'entraînement physique améliore le flux sanguin musculaire, grâce à une plus grande action cardiaque et une capillarisation périphérique. Une bonne pulvérisation est cruciale pour répondre aux besoins en glucose, oxygène, etc. muscles, et permet l'élimination des résidus de déchets. L'exercice moteur aigu favorise également l'ouverture de capillaires qui ne sont normalement pas utilisés ; dans la chronique, il stimule une « nouvelle ramification ;
- Transport du glucose à travers la membrane cellulaire: le transport transcellulaire du glucose se fait par l'intermédiaire des transporteurs de glucose 4 (GLUT-4), qui se trouvent normalement dans le cytosol intracellulaire. L'entraînement physique stimule l'émergence de ces derniers, rendant la cellule plus apte à capter le glucose ;
- Phosphorylation: l'utilisation énergétique du glucose se fait grâce à une enzyme appelée hexokinase, qui augmente significativement la concentration si l'activité motrice est pratiquée régulièrement sur le long terme.
Attention! Une activation métabolique constante, due à une charge d'entraînement relative, en post-exercice aigu et immédiat, rend les cellules musculaires partiellement indépendantes de l'action de l'insuline.
Bienfaits sur la gestion des glucides alimentaires
L'activité motrice permet au corps de mieux gérer la charge glycémique postprandiale.
Ceci est dû, outre les modifications métaboliques et fonctionnelles de la phase aiguë, également à une vidange adéquate des réserves de glycogène hépatique et musculaire.
Cet épuisement augmente la « gourmandise » de ces tissus de glucose même en dehors de l'entraînement.
Bénéfices de l'activité physique sur les autres facteurs de risque
L'exercice physique affecte également les autres facteurs de risque de décès et d'incapacité permanente, liés à l'athérosclérose et aux événements cardiovasculaires ; nous parlons de : hypertension artérielle primaire, dyslipidémie, obésité.
Présente chez plus de 60% des diabétiques de type 2, l'hypertension artérielle primaire est la comorbidité statistiquement la plus dommageable et la plus dangereuse.
Il s'agit d'une tension artérielle normale <140/90 mm Hg, limite entre 140/90 et 160/95 mm Hg et pathologique lorsqu'elle est plus élevée.
Grâce à une meilleure efficacité cardiovasculaire, une activité physique régulière diminue la tension artérielle chez les personnes en bonne santé atteintes de diabète de type 2. L'hypertension est également réduite en raison de la perte de poids et de la réduction des effets sur le système nerveux central.
Le type d'entraînement recommandé est un fond aérobie, même avec une intensité considérable - chez des sujets entraînés. L'utilisation de poids n'est pas contre-indiquée, sauf si la manœuvre de Valsalva est établie ou sauf pour les intensités élevées.
L'exercice physique aérobie réduit la triglycéridémie, également grâce à une meilleure gestion de la glycémie.
Il améliore également la cholestérolémie, avec une augmentation du HDL et une réduction en pourcentage du LDL. Le cholestérol total ne diminue pas toujours. Par conséquent, le risque d'athérosclérose et de maladie coronarienne est également réduit.
L'activité physique ne favorise la perte de poids que lorsqu'elle est associée à une diététique contrôlée (hypocalorique) et vice versa, à raison d'environ 20-30 minutes par jour à intensité modérée, elle a avant tout une « action préventive sur » l'augmentation.
et obèse. Elle aussi améliore la sensibilité à l'insuline, augmente la dépense calorique et optimise la qualité de vie ; il augmente également la force musculaire, la masse maigre et la densité minérale osseuse.La bonne charge d'entraînement est d'au moins 2 à 3 jours par semaine, avec 8 à 10 exercices ciblant les groupes musculaires les plus importants, pour 1 à 3 séries de 10 à 15 répétitions chacune. L'"intensité" doit être croissante, et en tout cas pas moins de 50% de 1RM.
elles sont autorisées, cependant il faut faire attention à celles déjà dangereuses en elles-mêmes ou pour lesquelles une « hypoglycémie pourrait induire des conséquences graves.
Il convient de choisir principalement des activités physiques aérobies alactacides, sans oublier que l'atteinte de hautes intensités est corrélée à une amélioration de divers paramètres fonctionnels et métaboliques (efficacité cardio-circulatoire et respiratoire, etc.).
En combinant également l'entraînement en résistance, il sera possible de profiter des avantages que l'activité aérobique de faible intensité ne confère pas en soi.
De même, l'aspect de la flexibilité, de l'élasticité et de la mobilité articulaire ne doit pas être négligé. Ce type d'entraînement réduit considérablement le risque de blessure et améliore la qualité de vie générale, mais n'apporte pas de bénéfices métaboliques.
La fréquence
La fréquence d'activité physique recommandée varie de 3 à 5 séances par semaine, évitant les périodes d'inactivité de plus de 2 jours consécutifs - pour les raisons expliquées ci-dessus.
Durée
Pas moins de 20-30 "et jusqu'à 60" d'activité par séance d'entraînement sont recommandés, plus 5-10 minutes d'échauffement et 5-10 minutes de récupération - également pour les protocoles de flexibilité, d'élasticité et de mobilité.
Intensité
L'activité aérobie doit être initialement faible puis d'intensité modérée (40-60 % du VO2max ou 50-70 % de la FC max) pour un total de 150-200" par semaine.
Au fur et à mesure que l'intensité augmente (> 60% de VO2max ou> 70% de Fcmax), il est possible de réduire le volume à 90" hebdomadaire.
Précautions
Avant de débuter un programme d'activité physique, le patient doit connaître les précautions à prendre avant, pendant et après l'activité.
Le contrôle glycémique est l'élément fondamental à vérifier avant de commencer, mais aussi pendant (si l'activité dure dans le temps) et après l'activité physique.
Les recommandations conseillent en effet d'éviter d'entreprendre l'activité si la glycémie est > 250 mg/dl ou si une cétonurie est présente.
Cependant, il convient de noter qu'une « intensité légère ou modérée peut être utile pour » abaisser les niveaux glycémiques aigus.
Il faut également prêter attention à la combinaison de l'activité motrice et de la thérapie médicamenteuse. Souvent, l'amélioration de la condition métabolique rend les traitements excessivement hypoglycémiants.
Veillez à maintenir l'état d'hydratation élevé.
Directives d'activité physique en présence de complications
Le protocole d'activité physique pour les sujets avec complications doit être adapté en fonction de celui-ci ; en particulier : cardiopathie ischémique, néphropathie diabétique, rétinopathie, neuropathie sensori-motrice et neuropathie autonome.
La cardiopathie ischémique
Les activités physiques produisant des douleurs précordiales ou une forte augmentation de la fréquence cardiaque doivent être évitées, alors qu'il est recommandé de pratiquer des activités physiques d'intensité faible à modérée (40 % de Vo2max ou 50 % de FC max).
Néphropathie diabétique
Seuls les exercices physiques d'intensité modérée (marche, natation, vélo) sont recommandés.
La rétinopathie diabétique
Les activités physiques qui impliquent une augmentation de la pression artérielle (comme l'haltérophilie à haute intensité et avec Valsalva) ou qui impliquent un contact physique (comme les sports de combat) doivent être évitées, tandis que les activités physiques d'intensité modérée sont autorisées.
Neuropathie sensori-motrice
La pratique régulière d'exercices d'aérobie alactacide peut ralentir la progression de la neuropathie périphérique, mais pour les effets traumatiques potentiels sur les pieds, seuls les exercices en apesanteur (vélo stationnaire, aviron, natation) sont recommandés.
Neuropathie autonome
Les exercices physiques légers et les activités aérobiques sont autorisés dans des conditions de température appropriées, avec une hydratation adéquate.




.jpg)