Tremblements et sensation de froid: touchent environ 25 % des patients. En règle générale, les tremblements durent au maximum 20 à 30 minutes.
Confusion et perte de mémoire: ce sont deux affections passagères, très fréquentes chez les patients âgés.
Petites infections pulmonaires: Elles surviennent principalement chez les patients ayant subi une intervention chirurgicale sur l'abdomen. Les symptômes sont de la fièvre et des difficultés respiratoires, le traitement implique des antibiotiques.
Troubles de la vessie: généralement, elles consistent en des difficultés à uriner et/ou à uriner. Ils durent peu de temps.
Vertiges: ce sont des sensations qui s'épuisent en peu de temps.
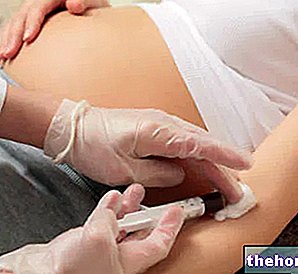
Ecchymoses et douleurs: ils peuvent apparaître là où l'aiguille-canule a été insérée pour l'administration de l'anesthésique et du sédatif.
Douleur dans la gorge: survient chez 40 % des patients et est due à l'insertion du tube qui permet la respiration.
Blessures aux lèvres ou à la bouche et dommages aux dents: les premiers touchent 5% des patients, les seconds une personne sur 4500.
à l'anesthésique utilisé et qui, de ce fait, est victime d'une réaction anaphylactique.
Deuxièmement, il est possible qu'un individu souffre d'hyperthermie maligne, une maladie héréditaire particulière qui ne se manifeste par des symptômes très sévères que lorsque les personnes concernées prennent de fortes doses d'anesthésique.
Enfin, il existe une très faible probabilité (un cas sur 100 000) que le patient décède.
Tabagisme, obésité, maladies graves et chirurgie particulièrement invasive sont quelques-unes des conditions qui favorisent l'apparition de complications lors de l'application d'une anesthésie générale.
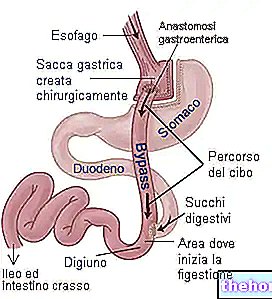
, un sac de collection spécial.
Pour certains patients colostominés, le sac de collecte de selles représente un réel inconvénient et ils préfèrent recourir à une méthode alternative, dite d'irrigation intestinale transtomale.
Ce remède particulier consiste essentiellement à introduire, par la stomie, de l'eau, ce qui fait sortir les selles de la stomie elle-même.
Sur la stomie, il faut évidemment appliquer un boîtier étanche qui sert à recueillir les selles que le flux d'eau recueille et transporte vers l'extérieur.
Une fois l'intestin vidé, l'instrumentation est retirée.
A certains égards, l'irrigation intestinale transtomale est bien plus confortable que la poche classique de collecte des selles, mais elle présente cependant quelques limites qui la rendent inadaptée pour certaines personnes : elle doit en effet être réalisée tous les jours à la même heure et cela ne convient pas à ceux qui exercent certaines activités professionnelles et ne parviennent pas à régulariser leur vie.
De plus, parmi les inconvénients, il faut également considérer le temps d'exécution, qui est d'environ 45-60 minutes.
.Mais au bout de combien de temps cette seconde opération peut-elle être réalisée ?
En règle générale, les chirurgiens passent 12 semaines, après quoi ils évaluent l'état du patient et décident quoi faire. Si le patient va bien et que les plaies remontant à la première opération sont complètement cicatrisées, l'opération d'inversion de la colostomie peut se poursuivre.
Si, en revanche, le patient ne montre toujours pas qu'il s'est complètement rétabli, la procédure de réversion doit être reportée de quelques semaines.
Rien ne vous empêche de pouvoir opérer même après un ou plusieurs ans à compter de la première intervention. Dans certains cas, en effet, il est préférable d'attendre longtemps avant de "fixer" le gros intestin modifié, afin d'être sûr du bon résultat final.
La deuxième intervention chirurgicale nécessite une hospitalisation qui peut aller d'un minimum de 3 à un maximum de 10 jours.
Bien qu'il s'agisse d'une opération moins invasive qu'une colostomie, la guérison complète se produit encore après plusieurs semaines.
Cette précaution est généralement valable pendant les 7-8 premiers jours, après quoi le patient peut reprendre une alimentation sans restrictions particulières, autre que celle (très importante) d'adopter une alimentation saine et équilibrée.
Par conséquent, après la guérison, les fruits et légumes sont à nouveau autorisés ; les glucides (de préférence de type complet) devraient constituer une grande partie des repas; enfin, les produits laitiers et les aliments protéinés doivent être pauvres en matières grasses (c'est-à-dire du lait ou du yaourt écrémé, des viandes maigres, du poisson, etc.).
et en évitant les complications désagréables (telles que la constipation ou un saignement excessif de la stomie abdominale).Tout d'abord, il est conseillé de diviser les repas, de manière à les rendre plus légers et plus digestes.
Ensuite, vous devriez vous habituer à manger lentement, peut-être à mâcher votre nourriture pendant longtemps, et à éviter de manger trop tard. Les collations nocturnes sont donc insuffisantes.
De plus, c'est une bonne idée : variez périodiquement votre alimentation ; si un aliment vous a dérangé, évitez-le ; mangez des fruits, des légumes et des céréales complètes tous les jours, car ils contiennent des fibres et protègent contre la constipation ; évitez autant que possible les aliments riches en graisses. possible, car difficile à digérer.
Enfin, pour favoriser le transit et l'élimination des selles, il est indispensable de boire beaucoup, voire presque deux litres d'eau par jour.
.Par conséquent, l'une des questions les plus courantes que les colostomies (c'est-à-dire les personnes qui ont subi une colostomie) posent aux médecins est la suivante : existe-t-il des remèdes contre les saignements ?
Pour l'accentuer ce sont certainement les aliments et comportements suivants : les légumineuses (en particulier les pois, les haricots et les lentilles), les oignons, le chou-fleur, le chou, les aliments riches en matières grasses, les choux, les aliments épicés, les oignons, les œufs, les boissons gazeuses, la bière, les chewing-gums, manger la bouche ouverte, parler en mangeant, fumer, boire avec une paille et manger à intervalles irréguliers.
Dans cette optique, il est bon de régulariser les repas en prenant soin de ne pas les allonger trop ; mâchez la bouche fermée et évitez de parler tant que vous mangez ; préférez les boissons non gazeuses et n'utilisez pas de pailles pour boire ; enfin, limitez ou évitez complètement (dans le cas d'aliments très gras) les aliments qui favorisent les saignements.
les patients transplantés sur le malade proviennent d'un donneur récemment décédé.Cependant, il existe également la possibilité de transplanter des poumons de donneurs vivants.
Généralement, une transplantation pulmonaire de donneur vivant est réalisée entre des personnes appartenant à la même famille et nécessite deux donneurs. En fait, la partie inférieure du poumon droit est prélevée sur un donneur et la partie inférieure du poumon gauche est prélevée sur l'autre donneur.
Après cela, la procédure est très similaire à celle effectuée lors des transplantations pulmonaires d'un donneur décédé; ce qui signifie que le chirurgien retire les deux poumons malades du patient et insère les deux poumons sains fraîchement retirés.
La transplantation pulmonaire de donneur vivant est principalement pratiquée dans le cas de la mucoviscidose, en dernier recours après l'échec de tous les autres traitements possibles.
Compte tenu des conditions nécessaires pour pouvoir la réaliser (deux donneurs compatibles), il s'agit d'une procédure pratiquée très rarement.
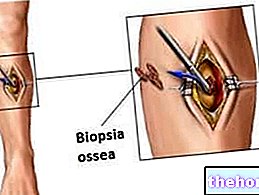
pulmonaire « à ciel ouvert » prévoit que le prélèvement de tissu pulmonaire à observer en laboratoire s'effectue après une ou plusieurs incisions sur le côté, précisément entre les côtes.Par ces petites ouvertures, en effet, le chirurgien introduit d'abord une caméra - qui, reliée à un moniteur externe, lui permet de s'orienter dans la cavité thoracique - puis les instruments chirurgicaux nécessaires au prélèvement.
La biopsie pulmonaire "ouverte" nécessite une anesthésie générale, de sorte que le patient est inconscient pendant la durée de la procédure et en communication avec un apport d'oxygène.
L'intervention dure généralement une heure et, à son terme, un drainage pleural est prévu pour la réexpansion du poumon atteint.Au cours de l'opération, en effet, le poumon sur lequel est prélevé le tissu s'effondre comme dans un pneumothorax.
L'hospitalisation prévue est d'au moins quelques jours.
La phase postopératoire peut être caractérisée par de la fatigue, des douleurs thoraciques lors de la respiration, des saignements légers au niveau de l'incision et des maux de gorge.
La biopsie pulmonaire étant en effet une "opération chirurgicale, elle pourrait donner lieu à certaines complications. Par conséquent, les médecins préfèrent ne l'utiliser que lorsque d'autres tests de biopsie moins invasifs se sont révélés peu exhaustifs".
néonatal.Pathologie congénitale (c'est-à-dire présente dès la naissance), la maladie de Hirschsprung est due à l'absence - chez le nourrisson atteint - de certaines terminaisons nerveuses qui contrôlent le muscle lisse du côlon, c'est-à-dire la partie la plus longue du gros intestin.
En l'absence de ces terminaisons nerveuses, le mouvement du contenu fécal à l'intérieur de l'intestin (le soi-disant péristaltisme intestinal) est insuffisant et inadéquat. L'insuffisance du péristaltisme intestinal peut provoquer des épisodes sévères d'obstruction intestinale et provoquer une entérocolite (c'est-à-dire des infections de l'intestin).
Le traitement des enfants atteints de la maladie de Hirschsprung est chirurgical.
Dans les cas moins sévères, le chirurgien peut se limiter à un pontage intestinal, avec lequel il isole efficacement la partie non innervée de l'intestin.
Dans les cas graves, cependant, il doit séparer l'intestin sain de l'intestin malade et effectuer une colostomie ou une iléostomie.
Ces derniers - dont le choix de l'un ou de l'autre dépend de la localisation du trouble - sont deux procédures délicates, visant à créer une vie alternative pour les selles et leur élimination.
.Les adhérences abdominales sont des bandes de tissu cicatriciel fibreux qui "collent" ensemble les tissus et organes de l'abdomen sur lesquels elles se développent.
Cela modifie non seulement l'anatomie normale des structures abdominales internes, mais affecte également leur fonctionnalité.
Dans la plupart des cas, les adhérences se situent au niveau de l'intestin, car ce dernier présente de nombreuses zones repliées sur elles-mêmes et en contact étroit.
Dans la plupart des cas, des adhérences abdominales apparaissent après une chirurgie abdominale ou pelvienne.
Selon certaines estimations, 93 % des interventions chirurgicales pratiquées sur l'abdomen / bassin provoquent l'apparition d'adhérences même plusieurs années plus tard.
Bien que cela se produise plus rarement, des adhérences abdominales peuvent également se former en raison de : appendicite sévère, rectocolite hémorragique, endométriose, gastro-entérite infectieuse sévère, anomalies congénitales des tissus, maladies sexuellement transmissibles (gonorrhée, chlamydia, etc.).
Très probablement, les processus conduisant à la formation de tissu cicatriciel fibreux sont de nature inflammatoire.
ou provoquer des douleurs plus ou moins intenses au niveau de l'abdomen ou du bassin.De plus, chez certains sujets, ils peuvent être à l'origine d'épisodes d'occlusion intestinale, d'étranglement intestinal et, uniquement chez la femme, d'infertilité.
Une « occlusion intestinale est » une obstruction qui se produit dans l'intestin et empêche le contenu de l'intestin d'avancer normalement. Les occlusions intestinales non traitées peuvent entraîner des saignements, des infections et des perforations, le tout dans l'intestin.
Une strangulation intestinale est une torsion anormale de l'intestin qui, en plus de bloquer le tractus intestinal concerné, interrompt également son approvisionnement en sang. Les signes typiques de strangulation intestinale sont la distension abdominale, la fièvre et la tachycardie.
L'infertilité féminine due aux adhérences abdominales survient lorsque ces dernières se forment à proximité de l'utérus et des trompes de Fallope.
de procéder à un traitement chirurgical.
De plus, il faut considérer que l'évolution de la maladie n'est pas toujours prévisible. La cataracte, devenant plus opaque et dure, pourrait gêner et compliquer la chirurgie.