Asthme
Parallèlement à l'augmentation du taux de pollution de l'environnement, les formes asthmatiques sont en constante augmentation. Les asthmatiques deviennent hypersensibles à des stimuli de différentes natures (chimiques, physiques, thermiques, allergènes), qui sont alors la cause déclenchante de la crise asthmatique.
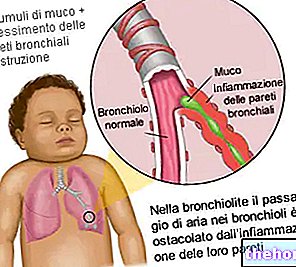
L'asthme est une inflammation chronique des voies respiratoires dans laquelle les bronches sont rétrécies en raison de la présence d'œdème et, occasionnellement, en raison de substances spasmogènes libérées par des cellules locales ou par des cellules qui s'infiltrent au niveau bronchique par le flux circulatoire.
Ces substances, appelées spasmogènes, sont les médiateurs de la bronchoconstriction et peuvent provoquer une crise d'asthme immédiate ou tardive.
Les principaux médiateurs de la bronchoconstriction sont l'histamine, les prostanoïdes (thromboxanes et certaines prostaglandines), certains leucotriènes (en particulier les cystéinyl leucotriènes), le facteur d'activation plaquettaire (PAF) et certains neuropeptides (certaines neurokinines).

Médicaments contre l'asthme
Tout médicament capable de réduire l'inflammation bronchique ou d'antagoniser les effets des réactions déclenchées par les spasmogènes est potentiellement un anti-asthmatique.
Les médicaments anti-asthmatiques se répartissent en plusieurs catégories :
- Glucocorticoïdes
- Agonistes bêta-2
- Dérivés de xanthine
- benzopyranones
- Antimuscariniques
- Antileucotriène
Glucocorticoïdes
Les glucocorticoïdes agissent indirectement en inhibant l'enzyme phospholipase A2 et, par conséquent, la formation d'acide arachidonique et sa conversion ultérieure en leucotriènes et prostaglandines (substances à activité inflammatoire).
Ils sont également connus sous le nom de corticostéroïdes car ils sont normalement produits par le cortex surrénalien à partir du cholestérol. La principale hormone du groupe est le cortisol (ou hydrocortisone).
Les glucocorticoïdes sont donc capables de réduire les œdèmes et le nombre de crises d'asthme.Les plus connus sont le flunisolide, administré par inhalation via des distributeurs auto-dosés (250 µg par pulvérisation) et la béclométhasone (Clenil®) avec une voie d'administration similaire (100, 200, 400 µg par pulvérisation) ou par aérosol.
Les médicaments en aérosol sont souvent associés à un agoniste bêta-2 pour obtenir un effet bronchodilatateur plus important et sont préférés par les asthmatiques lorsqu'ils ont des difficultés à inhaler le médicament par voie orale ou nasale.
Le recours à l'administration de glucocorticoïdes oraux (capsules, comprimés) ne doit être fait que lorsque les résultats ne sont pas obtenus par inhalation et sur de courtes durées, en raison des effets secondaires assez évidents (plus grande susceptibilité aux infections, surtout en cas d'œdème viral étendu , puis gonflement, hypertension et déminéralisation osseuse).
Bêta2-agonistes
Les bêta2-agonistes sont des dérivés de la noradrénaline, une hormone qui agit sur les récepteurs adrénergiques notamment de type alpha et bêta1, mais peu sur B2 qui sont importants pour l'asthme, car, stimulés, ils provoquent un relâchement du muscle lisse bronchique, avec Il s'ensuit que tout médicament capable d'augmenter l'activité de ces récepteurs, d'où le nom Beta2-agonists, est utile en tant qu'asthmatique.
Le plus connu et le plus utilisé est le salbutamol (Ventolin®) qui, par inhalation (0,2 mg par pulvérisation), produit une « action rapide qui dure environ trois heures. Le salbutamol est également utilisé pour prévenir les crises d'asthme en vue d'un effort physique, même si on se souvient d'être interdit aux sportifs en bonne santé (c'est considéré comme du dopage).
Le salbutamol peut également être utilisé en aérosol, par voie systémique (2-4 mg cpr ; cos 4-6 mg) ou parentérale (ampoules de 0,5 mg). L'administration systémique n'est utilisée que lorsque les crises asthmatiques sont trop fréquentes car, bien qu'assez sélective pour les récepteurs B2, elle maintient également une activité contre B1 qui, concentrée dans le cœur, lorsqu'elle est stimulée entraîne une augmentation de la fréquence cardiaque (tachycardie) devenant dangereuse surtout pour le cœur. patients (pour en savoir plus voir : Clenbuterol).
A côté du salbutamol, il existe d'autres médicaments agonistes B2 à durée d'action plus longue et à ce titre utilisés en traitement d'entretien et non en période de crise (qui nécessitent un médicament à activité pharmacologique rapide). ®, Seretide ®) à la dose de 0,25 mg par pulvérisation (à inhaler une à deux fois en 24 heures, une seule inhalation le soir peut également suffire).
Dérivés de xanthine
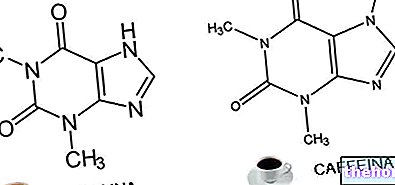
Les dérivés de la xanthine proviennent de la théophylline ou 1,3 diméthylxanthine, un analogue de la caféine présent dans le thé et ayant une activité bronchodilatatrice modérée. Aux doses thérapeutiques, il est capable d'inhiber les phosphodiestérases, enzymes qui hydrolysent les nucléotides cycliques. Ce faisant, la théophylline augmente la biodisponibilité de l'AMP cyclique qui est un médiateur de la relaxation des muscles bronchiques.
Aux doses thérapeutiques, la théophylline est peu soluble et les sels sont donc fabriqués en utilisant les caractéristiques acides de l'azote présent en position 7. Le sel est obtenu en associant deux molécules de théophylline à une d'éthylènediamine, en obtenant de l'aminophylline (en flacons ou en comprimés, pour un total de 200-300 mg/jour et jamais à des doses supérieures à 400 mg/jour).
L'aminophylline est un antiasthmatique de deuxième ou de troisième choix qui n'est utilisé que lorsque les autres médicaments ne sont pas efficaces.À fortes doses, elle peut provoquer des vomissements, une agitation, une tachycardie, une arythmie et devenir mortelle.
benzopyranones
Parmi les benzopyranones on rappelle l'acide chromoglycique, un médicament antiallergique, qui peut aussi être utilisé sous forme de sel de sodium.Ce médicament est utilisé dans certaines formes bénignes d'allergies pouvant affecter l'œil, la muqueuse nasale (rhinite) ou les bronches ; c'est un médicament de premier choix qui s'utilise dès l'apparition des premiers symptômes allergiques, exclusivement par inhalation, en prévention des crises (aérosol pour enfants ou sprays inhalés pour enfants et adultes). Parmi les anti-asthmatiques c'est le médicament qui donne absolument le moins d'effets secondaires, mais a un "pourcentage d'efficacité limité (seulement 30-35% des patients trouvent un bénéfice " utilisation de ce médicament). Le mécanisme d'action semble être dû à sa capacité à inhiber la libération de spasmogènes par les cellules résidant dans les bronches et aussi par celles qui y parviennent par le sang (il empêche la libération d'histamine).
Antimuscariniques
Les antimuscariniques agissent en inhibant les récepteurs muscariniques M3 de l'acétylcholine présents dans la région bronchique.Cette substance est en fait un neurotransmetteur du système parasympathique qui, en stimulant ses récepteurs muscariniques et nicotiniques, induit la contraction des muscles squelettiques et bronchiques.Pour cette raison en bloquant les récepteurs muscariniques de l'acétylcholine au niveau bronchique, on obtient une bronchodilatation utile pour les asthmatiques. L'atropine, principe actif obtenu à partir d'Atropa belladonna, bloque préférentiellement les récepteurs M1 et M2 mais peu le M3. Malgré cela, il a encore une légère activité bronchodilatatrice, mais il est peu utilisé car il conduit à la fonctionnalité des cils épithéliaux des voies respiratoires (avec pour conséquence une stagnation du mucus qui chez l'asthmatique est déjà produit en abondance) ; l'effet thérapeutique est donc à peine évident.
D'autre part, le bromure d'ipratropium (ATEM ®, BREVA ®) est un antagoniste M2 et M3, capable de bronchodilater sans interférer avec l'activité des cils (à des doses de 20 µg par pulvérisation). Il est largement utilisé en présence de bronchopneumopathie chronique obstructive (BPCO) - une maladie caractérisée par l'asthme chronique, la bronchite et l'emphysème pulmonaire -.Les effets secondaires se limitent pour la plupart à l'apparition de sécheresse buccale et des muqueuses.
Antileucotriène
Les antileucotriènes bloquent les récepteurs CYS et LT1 présents dans les bronches et les poumons. En effet, leur stimulation excessive par les cystenilleucotriènes entraîne un bronchospasme marqué et une inflammation de la muqueuse bronchique. En bloquant ces récepteurs on obtiendra donc une "action bénéfique pour les asthmatiques".
Parmi les antileucotriènes les plus connus on retiendra le montélukast (SINGULAIR®), très important car il est capable de réduire le nombre de crises d'asthme et, progressivement, l'œdème bronchique.Son activité anti-inflammatoire est cependant inférieure à celle des corticoïdes, même s'il n'est-ce pas cela donne des effets secondaires particulièrement graves Les antileucotriènes, très utiles dans la thérapie persistante, ne conviennent pas dans la crise asthmatique.
Autres articles sur "Médicaments antiasthmatiques"
- Crises asthmatiques (crises d'asthme)
- Asthme
- Asthme - Médicaments pour le traitement de l'asthme
- Régime et asthme
- L'asthme bronchique
- Asthme bronchique - Traitement, médicaments et prévention
- Asthme bronchique - Phytothérapie