Généralité
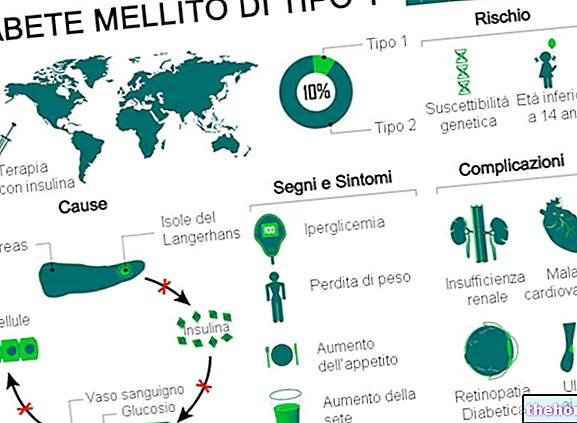
Le diabète sucré de type 1 est un trouble métabolique causé par un manque (ou une insuffisance sévère) d'insuline, une hormone produite par le pancréas.
Les symptômes classiques concernent principalement une augmentation de la miction, de la soif et de l'appétit et une perte de poids.

Les causes sous-jacentes de cette réaction auto-immune sont mal comprises; on suppose qu'ils peuvent être de type génétique ou de stress endogène ou exogène.
Le principal test permettant de diagnostiquer le diabète sucré de type 1, et de le distinguer du diabète de type 2, repose sur la recherche des auto-anticorps impliqués dans la réaction auto-immune.
Pour vivre, le diabétique de type 1 nécessite l'administration d'insuline exogène, c'est-à-dire une forme synthétique de l'hormone, semblable à la forme naturelle.Cette thérapie doit être suivie indéfiniment et, en général, ne compromet pas les activités quotidiennes normales. Tous les diabétiques de type 1 sont éduqués et formés à l'autogestion de l'insulinothérapie.
Non traité, le diabète sucré de type 1 entraîne diverses complications graves, aiguës et chroniques. Les autres complications du diabète sucré de type 1 sont de nature collatérale et reposent principalement sur l'hypoglycémie provoquée par l'administration d'une dose excessive d'insuline.
Le diabète sucré de type 1 représente 5 à 10 % de l'ensemble des cas de diabète dans le monde.
Pancréas et diabète sucré de type 1
Bref rappel anatomo-fonctionnel
Le pancréas est un organe glandulaire qui intervient en soutenant le système digestif et le système endocrinien des vertébrés.
Chez l'homme, on le trouve dans la cavité abdominale, derrière l'estomac.
C'est une glande endocrine qui produit plusieurs hormones importantes, notamment l'insuline, le glucagon, la somatostatine et le polypeptide pancréatique.
Il joue également un rôle exocrine, car il sécrète un suc digestif contenant des enzymes spécifiques pour la digestion des glucides, des protéines et des lipides dans le chyme.
Dans le diabète de type 1, seule la fonction endocrinienne de l'insuline est compromise.
Physiopathologie
Le type 1 (également connu sous le nom de DT1) est une forme de diabète sucré causée par la lésion auto-immune des cellules bêta du pancréas. Une fois endommagées, ces cellules ne produisent plus d'insuline, quels que soient les facteurs de risque et les entités en cause.
Dans le passé, le diabète sucré de type 1 était également appelé diabète insulinodépendant ou diabète juvénile, mais aujourd'hui, ces définitions sont considérées comme fondamentalement incorrectes ou incomplètes.
Les causes individuelles du diabète sucré de type 1 peuvent être liées à divers processus physiopathologiques qui, à leur tour, détruisent les cellules bêta du pancréas. Le processus se déroule à travers ces étapes :
- Recrutement de cellules T auxiliaires CD4 autoréactives et de cellules T CD8 cytotoxiques
- Recrutement d'auto-anticorps B
- Activation du système immunitaire inné.

Causes
Les causes du diabète de type 1 sont inconnues.
Plusieurs théories explicatives ont été avancées et les causes peuvent être une ou plusieurs de celles que nous allons énumérer :
- Prédisposition génétique
- Présence d'un activateur diabétogène (facteur immunitaire)
- Exposition à un antigène (par exemple un virus).
Génétique et héritage
Le diabète sucré de type 1 est une maladie impliquant plus de 50 gènes.
Selon le locus ou la combinaison de loci, la maladie peut être : dominante, récessive ou intermédiaire.
Le gène le plus puissant est IDDM1 et se trouve sur le chromosome 6, plus précisément dans la région de coloration 6p21 (CMH classe II). Certaines variantes de ce gène augmentent le risque de diminution de la caractéristique d'histocompatibilité de type 1. Il s'agit notamment de : DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 et DQB1 0201, qui sont plus fréquents dans les populations européennes et nord-américaines. Remarquablement, certains semblent jouer un rôle protecteur.
Le risque pour un enfant de développer un diabète sucré de type 1 est :
- 10 % si le père est touché
- 10% si le frère est concerné
- 4% si la mère est touchée et avait 25 ans ou moins au moment de l'accouchement
- 1% si la mère est atteinte et avait plus de 25 ans au moment de l'accouchement.
Facteurs environnementaux
Les facteurs environnementaux influencent l'expression du diabète de type 1.
Pour les jumeaux monozygotes (qui ont le même patrimoine génétique), lorsque l'un des deux est atteint par la maladie, l'autre n'a que 30 à 50 % de chance de la manifester, ce qui signifie que dans 50 à 70 % des cas la maladie s'attaque un seul des deux jumeaux identiques. L'indice dit de concordance est inférieur à 50%, suggérant une "influence environnementale" TRÈS importante.
D'autres facteurs environnementaux se réfèrent à la zone résidentielle. Certaines zones européennes, dans lesquelles résident les populations caucasiennes, ont un risque d'apparition 10 fois plus élevé que beaucoup d'autres. En cas de relocalisation, le danger semble augmenter ou diminuer selon le pays de destination.
Rôle des virus
Une théorie sur les causes de l'apparition du diabète sucré de type 1 repose sur l'interférence d'un virus qui déclencherait le système immunitaire qui, pour des raisons encore mystérieuses, finirait par attaquer aussi les cellules bêta du pancréas.
La famille virale Coxsackie, auquel appartient le virus de la rubéole, semble être impliqué dans ce mécanisme mais les preuves ne sont pas encore suffisantes pour le prouver. En effet, cette susceptibilité n'affecte pas l'ensemble de la population et seuls quelques individus atteints de rubéole développent un diabète de type 1.
Cela suggérait une certaine vulnérabilité génétique et, sans surprise, la tendance héréditaire de certains génotypes HLA a été identifiée. Cependant, leur corrélation et leur mécanisme auto-immun restent mal compris.
Produits chimiques et drogues
Certains produits chimiques et certains médicaments détruisent sélectivement les cellules pancréatiques.
Les pyrinurone, un rodenticide lancé en 1976, détruit sélectivement les cellules bêta pancréatiques provoquant le diabète sucré de type 1. Ce produit a été retiré de la plupart des marchés à la fin des années 1970, mais pas partout.
Là streptozotocine, un antibiotique et agent anticancéreux utilisé en chimiothérapie pour le cancer du pancréas, tue les cellules bêta de l'organe en le privant de la capacité endocrinienne de l'insuline.
Symptômes
Les symptômes classiques du diabète sucré de type 1 comprennent :
- Polyurie : miction excessive
- Polydipsie : augmentation de la soif
- Xérostomie : bouche sèche
- Polyphagie : augmentation de l'appétit
- Fatigue chronique
- Perte de poids injustifiée.
Complications aiguës
De nombreux diabétiques de type 1 sont diagnostiqués dès l'apparition de certaines complications typiques de la maladie, telles que :
- Acidocétose diabétique
- Coma hyperosmolaire-hyperglycémique non cétosique.
Acidocétose diabétique : comment cela se passe-t-il ?
L'acidocétose du diabète sucré de type 1 est due à l'accumulation de corps cétoniques.
Ce sont des déchets métaboliques induits par la consommation de graisses et d'acides aminés à des fins énergétiques. Cette circonstance se manifeste par le manque d'insuline et le déficit conséquent de glucose dans les tissus.
Les signes et symptômes de l'acidocétose diabétique comprennent :
- Xérodermie : peau sèche
- Hyperventilation et tachypnée : respiration profonde et rapide
- Somnolence
- Douleur abdominale
- Il vomit.
Coma hyperosmolaire-hyperglycémique non cétotique
Très souvent déclenchée par une « infection ou par la prise de médicaments en présence d'un diabète de type 1, elle a une mortalité pouvant aller jusqu'à 50 %.
Le mécanisme pathologique fournit:
- Concentration glycémique excessive
- Filtration rénale intense pour l'excrétion du glucose
- Manque de réhydratation.
Elle se présente souvent avec l'apparition de crises focales ou généralisées.
Complications chroniques
Les complications à long terme du diabète de type 1 sont principalement liées aux macro et micro angiopathies (complications des vaisseaux sanguins).
Les complications d'un diabète de type 1 mal géré peuvent inclure :
- Maladies vasculaires de la macrocirculation (macroangiopathies) : accident vasculaire cérébral, infarctus du myocarde
- Maladies vasculaires de la microcirculation (microangiopathies) : rétinopathies, néphropathies et neuropathies
- Autres, liés ou non à ce qui précède : insuffisance rénale diabétique, sensibilité aux infections, amputation du pied diabétique, cataracte, infections des voies urinaires, dysfonction sexuelle, etc.
- Dépression clinique : dans 12% des cas.
La base pathologique des macroangiopathies est celle de l'athérosclérose.
Cependant, les maladies cardiovasculaires et la neuropathie peuvent également avoir une base auto-immune. Pour ce type de complication, les femmes ont un risque de décès 40 % plus élevé que les hommes.
Infections des voies urinaires
Les personnes atteintes de diabète de type 1 présentent un taux accru d'infections des voies urinaires.
La raison en est un dysfonctionnement de la vessie lié à la néphropathie diabétique. Cela peut entraîner une diminution de la sensibilité qui, à son tour, entraîne une augmentation de la rétention urinaire (facteur de risque d'infections).
Dysfonction sexuelle
La dysfonction sexuelle est souvent le résultat de facteurs physiques (tels que des lésions nerveuses et/ou une mauvaise circulation) et de facteurs psychologiques (tels que le stress et/ou la dépression causés par les exigences de la maladie).
- Hommes : les problèmes sexuels les plus courants chez les hommes sont les difficultés d'érection et d'éjaculation (complication rétrograde).
- Femmes : Des études statistiques ont montré l'existence d'une corrélation significative entre le diabète sucré de type 1 et les problèmes sexuels chez les femmes (bien que le mécanisme ne soit pas clair).Les dysfonctionnements les plus courants comprennent une sensibilité réduite, une sécheresse, une difficulté / incapacité à atteindre l'orgasme, des douleurs pendant les rapports sexuels et une diminution de la libido.
Diagnostic
Le diabète sucré de type 1 se caractérise par une hyperglycémie récurrente et persistante, qui peut être diagnostiquée avec une ou plusieurs des conditions suivantes :
- Glycémie à jeun égale ou supérieure à 126 mg/dL (7,0 mmol/L)
- Glycémie égale ou supérieure à 200mg/dl (11,1mmol/L), 2 heures après administration orale d'une charge orale égale à 75g de glucose (test de tolérance au glucose)
- Symptômes d'hyperglycémie et confirmation diagnostique (200 mg/dL ou 11,1 mmol/L)
- Hémoglobine glyquée (type A1c) égale ou supérieure à 48 mmol/mol.
NB. Ces critères sont recommandés par l'Organisation mondiale de la santé (OMS).
Début
Environ ¼ des personnes atteintes de diabète de type 1 commencent par une acidocétose diabétique. Ceci est défini comme une « acidose métabolique causée par » l'augmentation des corps cétoniques dans le sang ; cette augmentation est à son tour causée par l'utilisation énergétique exclusive des acides gras et des acides aminés.
Plus rarement, le diabète de type 1 peut débuter par un collapsus hypoglycémique (ou coma). Cela est dû à la production excessive d'insuline dans les quelques instants qui précèdent l'interruption finale.C'est une circonstance assez dangereuse.
Diagnostic différentiel
Le diagnostic d'autres types de diabète se produit dans des circonstances différentes.
Par exemple, avec le dépistage ordinaire, avec la détection aléatoire de l'hyperglycémie et par la reconnaissance des symptômes secondaires (fatigue et troubles visuels).
Le diabète de type 2 est souvent identifié tardivement pour l'apparition de complications à long terme, telles que : accident vasculaire cérébral, infarctus du myocarde, neuroparies, ulcères du pied ou difficulté à cicatriser les plaies, problèmes oculaires, mycoses et accouchement souffrant de macrosomie ou d'hypoglycémie.
Un résultat positif, en l'absence d'hyperglycémie univoque, doit dans tous les cas être confirmé par la répétition d'un résultat positif.
Le diagnostic différentiel entre les diabètes de type 1 et de type 2, tous deux caractérisés par une hyperglycémie, concerne principalement la cause de l'altération métabolique.
Alors que dans le type 1 il y a une réduction significative de l'insuline due à la destruction des cellules bêta pancréatiques, dans le type 2 il y a une résistance à l'insuline (absente dans le type 1).
Un autre facteur qui caractérise le diabète sucré de type 1 est la présence d'anticorps visant à la destruction des cellules bêta pancréatiques.
Détection d'auto-anticorps
Il a été démontré que l'apparition dans le sang d'auto-anticorps liés au diabète de type 1 permet de prédire l'apparition de la maladie avant même l'hyperglycémie.
Les principaux auto-anticorps sont :
- Auto-anticorps contre les cellules des îlots
- Auto-anticorps à insuline
- Auto-anticorps ciblant l'isoforme 65 kDa de l'acide glutamique décarboxylase (GAD),
- Auto-anticorps tyrosine-phosphatase anti-IA-2
- Auto-anticorps transporteur de zinc 8 (ZnT8).
Par définition, le diagnostic de diabète de type 1 NE PEUT PAS être posé avant l'apparition des symptômes et des signes cliniques. Cependant, l'apparition d'auto-anticorps peut encore délimiter un état de "diabète auto-immun latent".
Tous les sujets qui présentent un ou plusieurs de ces auto-anticorps ne développent pas un diabète sucré de type 1. Le risque augmente à mesure qu'ils augmentent, par exemple, avec trois ou quatre types d'anticorps différents, un niveau de risque de 60 à 100 est atteint.
L'intervalle de temps entre l'apparition d'auto-anticorps dans le sang et l'apparition d'un diabète de type 1 cliniquement diagnostique peut être de quelques mois (nourrissons et jeunes enfants) ; d'autre part, chez certains individus, cela peut prendre plusieurs années.
Seul le dosage des autoanticorps anti-îlots de Langerhans nécessite une détection classique par immunofluorescence, tandis que les autres sont mesurés par des tests de radioliaison spécifiques.
Prévention et thérapie
Le diabète sucré de type 1 n'est actuellement pas évitable.
Certains chercheurs soutiennent qu'il pourrait être évité s'il est correctement traité dans sa phase auto-immune latente, avant que le système immunitaire ne s'active contre les cellules bêta du pancréas.
Médicaments immunosuppresseurs
Il semble que le cyclosporine A, un agent immunosuppresseur, est capable de bloquer la destruction des cellules bêta. Cependant, sa toxicité rénale et d'autres effets secondaires le rendent hautement inapproprié pour une utilisation à long terme.
Anticorps anti-CD3, dont le teplizumab et le "otelixizumab, semblent préserver la production d'insuline. Le mécanisme de cet effet est probablement attribuable à la conservation des cellules T régulatrices. Ces médiateurs suppriment l'activation du système immunitaire, maintiennent l'homéostasie et la tolérance des auto-antigènes. La durée de ces effets est encore inconnue
Les anticorps anti-CD20 du rituximab ils inhibent les cellules B, mais les effets à long terme sont inconnus.
Diète
Certaines recherches ont suggéré que l'allaitement réduit le risque de développer un diabète de type 1.
Un apport de 2 000 UI de vitamine D au cours de la première année de vie s'est avéré préventif, mais la relation causale entre le nutriment et la maladie n'est pas claire.
Les enfants ayant des anticorps contre les protéines des cellules bêta, lorsqu'ils sont traités avec de la vitamine B3 (PP ou niacine), présentent une réduction drastique de l'incidence au cours des sept premières années de vie.
Stress et dépression
Le stress psychologique lié au mode de vie du diabétique de type 1 est d'une ampleur considérable ; sans surprise, les complications de cette pathologie incluent également des symptômes dépressifs et une dépression majeure.
Pour éviter cela, il existe des mesures préventives, notamment : l'exercice, les loisirs et la participation à des œuvres caritatives.
Insuline
Contrairement au diabète de type 2, l'alimentation et l'exercice ne sont pas un remède.
Pour l'insuffisance endocrinienne, les diabétiques de type 1 sont obligés d'injecter de l'insuline par voie sous-cutanée ou par pompage.
Aujourd'hui, l'insuline est de nature synthétique, autrefois on utilisait des hormones d'origine animale (bovins, chevaux, poissons…).
Il existe quatre principaux types d'insuline :
- Action rapide : "l'effet s'installe en 15" minutes, culminant entre 30 et 90".
- Durée d'action courte : "l'effet s'installe en 30" minutes, culminant entre 2 et 4 heures.
- Action intermédiaire : l'effet se produit en 1 à 2 heures, avec un pic entre 4 et 10 heures.
- Longue durée d'action : administré une fois par jour, il a un effet qui se produit en 1 à 2 heures, avec une "action prolongée qui dure pour tous les 24".
ATTENTION! Un excès d'insuline peut induire une hypoglycémie (
La gestion diététique et la détection de la glycémie sont deux facteurs très importants qui servent à éviter les excès et les défauts d'insuline exogène.
Concernant l'alimentation, l'une des pierres angulaires est le comptage des glucides ; pour ce qui concerne l'estimation glycémique, il suffit cependant d'utiliser un appareil électronique (glucomètre).
Voir aussi : Régime alimentaire pour le diabète de type 1.
L'objectif de la prise en charge diététique/hormonale est de maintenir la glycémie autour de 80-140mg/dl à court terme et l'hémoglobine glyquée en dessous de 7%, afin d'éviter les complications à long terme.
Pour plus d'informations : Médicaments pour le traitement du diabète de type 1 "
Greffe de pancréas
Dans le diabète de type 1, notamment dans les cas où l'insulinothérapie est plus difficile, il est également possible de réaliser une greffe de cellules bêta dans le pancréas.
Les difficultés sont liées au recrutement de donneurs compatibles et aux effets secondaires de l'utilisation des médicaments anti-rejet.
Le taux de réussite au cours des 3 premières années (définies comme l'indépendance à l'insuline) est estimé à environ 44%.
Épidémiologie
Le diabète de type 1 représente 5 à 10 % de tous les cas de diabète, soit 11 à 22 000 000 dans le monde.
En 2006, le diabète sucré de type 1 touchait 440 000 enfants de moins de 14 ans et était la principale cause de diabète chez les moins de 10 ans.
Le diagnostic de diabète de type 1 augmente d'environ 3% chaque année.
Les tarifs varient considérablement d'un pays à l'autre :
- En Finlande, 57 cas pour 100 000 par an
- En Europe du Nord et aux États-Unis, 8-17 cas pour 100 000 par an
- Au Japon et en Chine, 1 à 3 cas pour 100 000 par an.
Les Américains d'origine asiatique, les Américains d'origine hispanique et les Américains d'origine hispanique de couleur sont plus susceptibles de contracter le diabète de type 1 que les Blancs non hispaniques.
Recherche
La recherche sur le diabète de type 1 est financée par les gouvernements, l'industrie (par exemple, les sociétés pharmaceutiques) et les organisations caritatives.
Actuellement, l'expérimentation évolue dans deux directions différentes :
- Cellules souches pluripotentes : Ce sont des cellules qui peuvent être utilisées pour générer des cellules bêta spécifiques supplémentaires. En 2014, une expérience sur des souris a donné un résultat positif mais, avant que ces techniques puissent être utilisées chez l'homme, des recherches supplémentaires sont nécessaires.
- Vaccin : les vaccins pour traiter ou prévenir le diabète de type 1 sont conçus pour induire une tolérance immunitaire sur les cellules bêta du pancréas et l'insuline. Après quelques résultats infructueux, il n'existe actuellement aucun vaccin fonctionnel. De nouveaux protocoles ont été lancés depuis 2014.


.jpg)