Définition
Les fistules anales sont de petits tunnels pathologiques et infectés qui relient l'anus à la peau environnante. Concrètement, pour être définies comme telles, les fistules anales doivent se développer dans le site anatomique précis - appelé "ligne peignée ou ligne anorectale" - qui sépare le rectum du anus, où se trouvent les glandes anales exocrines.
Pour comprendre : que sont les glandes anales ?
Les glandes anales - précisément appelées glandes d'Hermann et de Desfosses en mémoire de leurs découvreurs - sont de minuscules structures anatomiques situées le long de la paroi du canal anal. Leurs canaux glandulaires tubulaires sécrètent leur contenu dans les cryptes anales (petites dépressions en forme de nid d'hirondelle disposées dans la région anale de façon curieusement circulaire).
Les fistules anales sont le résultat final d'une infection de ces glandes qui, à mesure qu'elle progresse, dégénère en abcès.
- Autrement dit, les fistules anales représentent la complication immédiate d'un abcès anal insuffisamment traité.
Comment ils se forment
Nous avons vu que les fistules anales représentent la conséquence directe d'une "infection d'abcès (abcès) non traitée".
Pour développer la fistule, l'infection doit provenir de la crypte : les agents pathogènes sont capables de pénétrer dans l'appareil sphinctérien pour atteindre les cryptes des glandes anales.
Lorsque les glandes anales deviennent enflammées (par exemple en raison du passage d'agents pathogènes à partir des selles), un sac de pus se forme qui, lorsqu'il est rompu, donne naissance à la fistule anale.
Mais le processus qui conduit à la formation de la fistule peut également être différent : dans certaines circonstances, des résidus fécaux ou des sécrétions muqueuses sont bloqués dans les cryptes anales, de manière à favoriser l'infection des glandes. induite soit par "l'entrée de matières fécales dans les tubules excréteurs, soit par un blocage de l'écoulement des glandes.
Rappelez-vous que...
L'abcès anal et la fistule anale représentent deux stades évolutifs d'une même maladie : l'abcès est en fait la complication aiguë d'une infection, tandis que la fistule anale en constitue la forme chronique.
- Il n'y a pas de fistule anale sans abcès
Causes et facteurs de risque
Les fistules peuvent être favorisées par divers facteurs, les mêmes responsables des abcès anaux :
- Ulcères anaux
- Maladies inflammatoires de l'intestin, telles que la maladie de Crohn, la diverticulite et la colite ulcéreuse. On estime que 50 % des patients atteints de la maladie de Crohn subissent au moins une fois une fistule anale.
- Système immunitaire affaibli : 30 % des patients infectés par le VIH développent des fistules anales
- Cancer rectal
- Tuberculose
- Maladies sexuellement transmissibles (p. ex. chlamydia et syphilis)
- Complication de la chirurgie intestinale
Par rapport aux femmes, les hommes semblent être plus sensibles aux fistules anales.De plus, les statistiques médicales montrent que ce trouble survient avec une plus grande incidence chez les hommes jeunes adultes âgés entre 20 et 40 ans.
Types de fistules anales
Les fistules anales ne sont pas toutes identiques : elles sont essentiellement classées en fonction de leur structure et de leur localisation.
Selon la structure, ils comprennent :
- Fistules rectilignes : elles ont un seul canal de communication
- Fistules de branche : plusieurs canaux de connexion sont observés
- Fistules en fer à cheval : reliez le sphincter anal à la peau environnante, en passant d'abord par le rectum
Sur la base de la localisation du canalicule fistuleux, on distingue les fistules "hautes", situées au-dessus de la ligne dentée, et les fistules "bass", situées en dessous. Plus précisément, les fistules anales peuvent être classées de diverses manières, mais on se réfère généralement à la classification de Parks ou à celle proposée par l'American Gastroenterological Association (AGA).
* Un peu d'anatomie pour comprendre...
Le sphincter anal externe est un muscle strié constitué de deux faisceaux :
- Faisceau sous-cutané*, traversé par les fibres de la tunique longitudinale complexe
- Faisceau profond*, la partie la plus épaisse du sphincter qui entoure la muqueuse du canal anal et le sphincter interne
Le releveur de l'anus* est plutôt un muscle mince et allongé, divisé en trois sections : pubo-coccygienne, puborectale et iléococcygienne

- Fistules superficielles : situées distalement (en dessous) à la fois du sphincter anal interne et du complexe du sphincter externe (comme le montre la figure, elles ne traversent pas le sphincter interne ou externe)
- Fistules intersphinctériennes : situées entre le sphincter anal interne et le complexe sphinctérien externe ; peut s'étendre vers le bas jusqu'à la peau périanale, vers le haut (aveugle) ou s'ouvrir dans le rectum
- Fistules transphintériques : elles traversent l'espace interstitiel et le sphincter anal externe ; ils traversent ensuite à la fois le sphincter interne et externe
- Fistules suprasphinctériennes : passent à travers le sphincter interne, passent vers le haut autour du sphincter externe sur le muscle puborectal, puis se dirigent vers le bas dans le muscle releveur avant de se frayer un chemin vers la peau
- Fistules extrasphériques : elles ont un trajet qui commence au-dessus du sphincter anal interne et se termine dans l'orifice cutané externe.
Signes et symptômes
Pour plus d'informations : Symptômes de la fistule anale
Le tableau clinique d'un patient souffrant de fistules anales comprend un enchevêtrement de signes et de symptômes assez évidents.
Si, dans les premiers stades de la maladie, le patient ne se rend pas compte de l'infection, dans la phase aiguë les symptômes ne passent certainement pas inaperçus.Les fistules anales provoquent en effet une sensation désagréable d'irritation, de démangeaisons et de gonflement de l'anus, qui a tendance à s'accentuer pendant la défécation et s'accompagne généralement d'un écoulement minime mais continu de selles, de pus ou de mucus, qui maintient la région anale humide, provoquant une dermatite et des démangeaisons. La douleur perçue peut devenir insupportable en effectuant certains mouvements, à tel point que certains patients ont même du mal à rester assis sur une surface rigide.
Il n'est pas rare de voir des saignements ou du pus dans les selles ; très souvent, la perte de matériel séreux ou de pus de l'orifice anal se produit également indépendamment de l'évacuation (incontinence fécale). Chez certains patients atteints de fistule anale, il existe également une élévation plus ou moins importante de la température corporelle (fièvre / fièvre légère).
En l'absence d'intervention pharmacologique ou chirurgicale, les symptômes typiques de la fistule anale peuvent dégénérer : l'inflammation chronique donnée par l'abcès anal peut, avec le temps, prédisposer au développement de néoplasmes malins.
Chez les patients gravement immunodéprimés tels que ceux atteints du SIDA, la fistule anale a tendance à dégénérer en fasciite nécrosante de Fournier, s'étendant ainsi vers les organes génitaux et l'aine.
Diagnostic
L'examen proctologique est indispensable pour établir une suspicion de fistule anale. Après avoir analysé les symptômes rapportés par le patient, le médecin procède à l'examen physique, qui peut également être réalisé sous anesthésie locale.
Si le constat d'une fistule anale est assez simple, malheureusement l'identification précise du trajet fistuleux est assez complexe ; tant « est que très souvent tout le trajet fistuleux ne peut être identifié que pendant la chirurgie.
Typiquement, le diagnostic consiste en une échographie endoanale douce (réalisée avec une sonde rotative spéciale capable d'identifier autant que possible le trajet du canal). Ici, le médecin évaluera :
- Rougeur locale et gonflement
- Perte de sang possible
- Fuite de pus lors du toucher rectal
- Toute cicatrice chirurgicale
Lorsque les fistules anales sont très complexes et ramifiées, une IRM périanale est souvent nécessaire.
Traitement
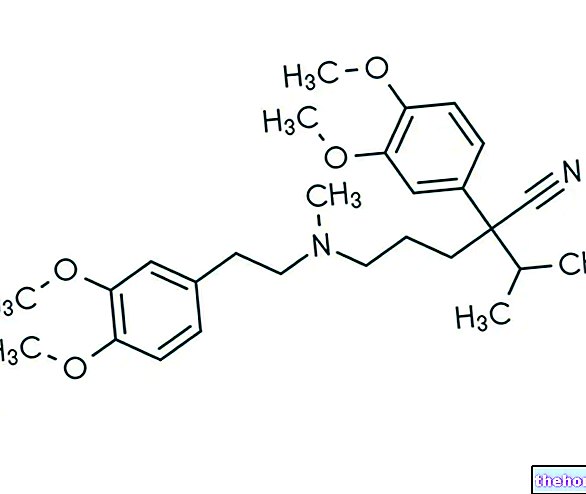
Le traitement médical des fistules périnéales comprend des antibiotiques, des immunosuppresseurs et des immunomodulateurs. En général, l'efficacité thérapeutique de ces médicaments est plutôt médiocre, compte tenu de la fréquence élevée des rechutes à l'arrêt du médicament. En revanche, une thérapie immunomodulatrice systémique (voir : Remicade) ou locale par anti-TNFα, semble induire une cicatrisation rapide et stable des fistules qui compliquent la maladie de Crohn, chez un bon pourcentage de patients.
La rare tendance à la régression définitive, spontanée ou médicamenteuse, des fistules anales incite le médecin à soumettre le patient à une intervention chirurgicale délicate. Les stratégies chirurgicales d'ablation de la fistule sont nombreuses et variées : il appartiendra donc au médecin de déterminer comment agir, en fonction de la structure et de la longueur de la fistule. Le but ultime de ces interventions est l'éradication permanente du processus suppuratif sans compromettre la continence anale du patient
Etude approfondie : principaux types d'intervention
Interventions invasives
- Fistulotomie : est généralement réservée aux patients présentant des fistules simples ; cette intervention consiste en l'aplatissement littéral du canalicule. La procédure n'est pas grevée d'un risque important d'incontinence.
- Fistulectomie : implique la dissection de la totalité de la fistule et d'une micro partie du tissu sain environnant.
- Séton : c'est une sorte de gros fil (tube) inséré à travers la fistule et joint par la suite à ses deux extrémités à l'extérieur du corps.Le séton a deux avantages potentiels : le premier est le drainage continu du matériel contenu dans le tunnel fistuleux (tel comme du pus), qui s'échappe à l'extérieur, empêchant le développement de complications et facilitant les opérations chirurgicales ultérieures; le deuxième avantage concerne la possibilité de mettre périodiquement l'élastique en traction pour disséquer lentement le tissu musculaire (ELASTODIERESIS ou SLOW SECTION), en coupant un nouveau segment au fur et à mesure de la cicatrisation de la lésion précédente ; ce faisant, on évite les coupures nettes et le risque d'incontinence.
- Fistulectomie en deux temps. Comme le terme lui-même l'indique, cette opération est réalisée à deux moments différents afin de minimiser le risque de complications, telles que les dommages au sphincter anal et l'incontinence fécale. Il est indiqué dans le traitement des fistules complexes, transphintériques et suprasphériques, qui impliquent également les muscles anaux. Dans la première phase il s'agit de la mise en place d'un séton qui est périodiquement mis en traction pour disséquer lentement le tissu musculaire (ELASTODIERESIS ou SLOW SECTION). Le traitement au séton dure quelques mois et est évidemment de peu de satisfaction pour le patient. En mettant en tension le séton, l'orifice fistuleux s'abaisse de plus en plus, permettant une fistulotomie ou fistulectomie dès que la section du plan musculaire (préalablement réalisée à l'aide d'un séton) laisse place à une cicatrisation solide.
- Lambeau endorectal : consiste en la reconstruction de la muqueuse, de la sous-muqueuse et parfois de la tunique musculaire circulaire, obtenue en appliquant un lambeau bien vascularisé de la muqueuse rectale (prélevée du rectum sus-jacent) sur l'orifice interne de la fistule (orifice fistuleux). cette procédure, la probabilité d'incontinence est de 35%.
Des traitements innovants et peu invasifs qui éliminent les complications postopératoires telles que l'incontinence fécale (qui survient dans environ 10 à 30 % des cas).
- Fermeture de la fistule avec de la colle de fibrine. La chirurgie a un taux de guérison modeste, de l'ordre de 20 à 60 %. Il s'agit de l'injection à l'intérieur du tunnel fistuleux, préalablement nettoyé (débridage), d'un mélange soluble afin de le sceller, comme le ferait une colle. Les avantages sont liés au caractère mini-invasif de l'intervention, qui annule bon nombre des complications typiques des interventions traditionnelles (dont l'incontinence) et assure un retour plus rapide aux activités normales. Cependant, le risque de récidive reste élevé, avec un faible taux de réussite de la guérison définitive des fistules anales.
- Fermeture de la fistule avec des bouchons médicamenteux, résistants aux infections et inertes (ils ne génèrent pas de réactions de corps étranger). Ces traitements moins invasifs que les chirurgies traditionnelles sont effectués en insérant des « plugs anaux médicamenteux » spéciaux dans la fistule, qui favorisent la génération de nouveaux tissus, et sont ensuite spontanément réabsorbés par le corps. complications elles sont quasi nulles, y compris les risques d'incontinence ; le taux de succès thérapeutique est bon (40-80%) mais il existe toujours un risque important de rechute.
- Technique LIFT (ligature des voies fistuleuses intersphinctériennes) : intervention chirurgicale innovante qui repose sur la fermeture sécurisée de l'orifice fistuleux interne (par l'espace inter-sphinctérien et non par voie endorectale) et sur l'ablation concomitante du tissu cryptoglandulaire infecté (cause des fistules) C'est une technique récente peu invasive, sûre, efficace et peu coûteuse, avec un bon taux de réussite et un faible risque de récidive.
- VAAFT (Video Assisted Anal Fistula Treatment) : utilise des outils de diagnostic avancés (fistuloscope opératoire) qui permettent tout d'abord d'avoir une vision directe du trajet fistuleux de l'intérieur, en mettant également en évidence d'éventuelles complications locales.En plus de la vision, cet appareil vous permet nettoyer et traiter la fistule elle-même de l'intérieur, en suivant pas à pas les phases opératoires sur le moniteur ; de plus, l'opération implique la fermeture hermétique de l'orifice interne de la fistule transanale, importante pour éviter le passage de matières fécales dans la fistule La technique est particulièrement indiquée pour le traitement des fistules périanales complexes En traitant la fistule de l'intérieur, le risque d'endommager les sphincters est éliminé ; également dans ce cas, par conséquent, le risque d'incontinence postopératoire est éliminé.
La plupart du temps, le patient est opéré en hôpital de jour, ce qui signifie qu'il peut rentrer chez lui le jour même de l'opération.Pour les fistules plus compliquées, le patient peut être maintenu à l'hôpital pendant deux jours ou plus.
Post-intervention
Après la chirurgie, la perception d'une légère douleur doit être considérée comme un état absolument normal. La perte de sang est également, dans une certaine mesure, un risque post-opératoire assez courant. Suite à une opération pour une fistule anale, la douleur peut être contrôlée par l'administration d'analgésiques dont les doses doivent toujours être déterminées par le médecin.
De plus, pour minimiser la douleur, le patient peut effectuer des compresses douces d'eau tiède (bain de siège) sur la zone d'intervention. Pour faciliter l'évacuation, le médecin peut prescrire des laxatifs ou des émollients fécaux.
La prise éventuelle d'antibiotiques (sous prescription médicale) par voie orale peut prévenir l'apparition d'infections post-opératoires.
Les principaux risques associés à la chirurgie des fistules anales sont :
- Infections
- Incontinence fécale
- Fistule récidivante
L'approche souhaitable est d'éviter autant que possible le cas numéro 2 ; en d'autres termes, nous essayons de préserver la continence sphinctérienne en adoptant (lorsque cela est possible) des techniques mini-invasives, même si cela se fait au détriment du (plus faible) taux de réussite et de la risque (plus élevé) de rechute par rapport aux techniques chirurgicales traditionnelles Cependant, une telle approche entraîne souvent des coûts de santé plus élevés, un problème non négligeable si l'on considère les situations socio-économiques actuelles du pays.
Les risques post-opératoires peuvent être partiellement prévenus en portant une attention particulière à l'hygiène de la plaie et en respectant le repos absolu : ainsi, la plaie ne s'infecte pas et la fistule anale ne se reproduit pas.