Il s'agit d'un trouble d'origine inflammatoire, déclenché par un événement aigu (plus rare) ou par la répétition chronique de micro-stress (plus fréquent).

Les lésions tendineuses observées dans les tendinites peuvent se résorber spontanément ; cependant, le processus de réparation qui caractérise la cicatrisation implique la formation d'un tissu tendineux moins résistant, moins élastique et presque toujours plus fin.
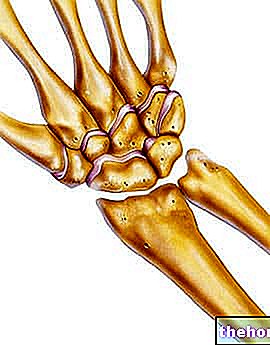
Les tendons les plus sensibles à l'apparition d'une tendinite sont ceux qui résident à proximité des articulations : cheville, genou, coude et épaule (notamment : tendon sural triceps, tendon quadriceps fémoral, extenseurs de l'avant-bras, tendon supra-épineux).
La tendinite se manifeste par de la douleur, de l'enflure et des rougeurs (lorsqu'elles sont visibles); très souvent, par ailleurs, ils provoquent également : une diminution de l'élasticité, des troubles de la mobilité et de la raideur, et un risque accru de casse.
Les facteurs de risque de tendinite sont environnementaux (travail, loisirs, sports…) et subjectifs (prédispositions anatomiques, faiblesse musculaire…).
Le matériel publié est destiné à permettre un accès rapide aux conseils généraux, suggestions et remèdes que les médecins et les manuels dispensent généralement pour le traitement de la tendinite ; ces indications ne doivent en aucun cas remplacer l'avis du médecin traitant ou d'autres spécialistes de la santé du secteur qui traitent le patient.
négatif est causé par une « activité professionnelle ».- Douleur dans des mouvements spécifiques.
- Douleur à la palpation.
- Gonflement et rougeur (si détectable).
- Raideur articulaire.
- Altération de la fonctionnalité.
- Sentiment d'instabilité articulaire.
- Perte de force et hypotrophie des muscles attachés.
- Amincissement, étirement et fragilité des tendons.
- Antécédents : évaluation fonctionnelle, palpation, etc.
- Tests d'imagerie :
- Ultrason.
- Radiographie (pour le diagnostic d'exclusion).
- IRM (pour le diagnostic d'exclusion).
- Correction des défauts posturaux.
- Mise à l'échelle des surcharges.
- Correction de la technique du sport automobile.
- Correction d'autres gestes coutumiers.
- Choix d'outils, d'aides ou de chaussures adaptés aux caractéristiques subjectives.
- Automatisation de certaines phases de travail.
- ATTENTION! Il existe des pathologies ou complications systémiques (par exemple lupus érythémateux, insuffisance rénale chronique, etc.) qui favorisent l'apparition de pathologies tendineuses.
- Thérapie conservatrice :
- Reste de la zone concernée.
- Utilisation d'aides qui diminuent la mobilité articulaire et améliorent la gestion de la charge (orthèses, attelles, cannes ou béquilles, orthèses, etc.).
- Kinésithérapie, gymnastique préventive-rééducative et stretching : indispensables à la récupération du trophisme et de la force musculaire, et à la stabilité articulaire.
- Cryothérapie ou thérapie par le froid : agit en diminuant l'inflammation et en calmant la douleur.
- Médicaments : anti-inflammatoires (non stéroïdiens ou corticoïdes).
- Traitements médicaux : utiles pour réduire l'inflammation et stimuler la réparation des tissus.
- Chirurgie : utilisée lorsque la tendinite subit des complications, telles que des calcifications et une rupture.
- Rééducation post-chirurgicale : type kinésithérapie et renforcement ultérieur.
- Consommez une quantité adéquate de calories, soit 70 % des calories normales.
- Choisissez des aliments ayant un impact métabolique adapté (aliments complets et aliments sans glucides raffinés), évitant les pics de glycémie et d'insuline :
- Obtenez une bonne quantité de fibres alimentaires : elles aident à contrôler la glycémie, modulent l'absorption des graisses et ont un effet positif sur les niveaux d'œstrogènes.
- Gardez la fraction de glucides simples à 10-16% des calories totales : il suffit généralement d'éliminer tous les aliments sucrés, en gardant 4 à 6 portions de fruits et légumes, ainsi que 1 à 3 portions de lait et de yaourt.
- Ne gardez pas la fraction grasse à plus de 25-30% des calories totales, en préférant les "bonnes" (huiles végétales crues et poisson bleu mi-gras) aux "mauvaises" (saturées, hydrogénées, bi-fractionnées, etc.) .
- Oméga 3 : ce sont les acides eicosapentaénoïque (EPA), docosahexaénoïque (DHA) et alpha linolénique (ALA).Ils ont un rôle anti-inflammatoire.Les deux premiers sont biologiquement très actifs et se retrouvent principalement dans : sardines, maquereau, bonite, sardinelle , hareng , alletterato, panse de thon, orphie, algue, krill etc. Le troisième est moins actif mais constitue un précurseur de l'EPA, il est principalement contenu dans la fraction grasse de certains aliments d'origine végétale ou dans les huiles de : soja, graines de lin , graines de kiwi, pépins de raisin etc.
- Vitamines : les vitamines antioxydantes sont les caroténoïdes (provitamine A), la vitamine C et la vitamine E. Les caroténoïdes sont contenus dans les légumes et les fruits rouges ou oranges (abricots, poivrons, melons, pêches, carottes, courges, tomates, etc.) ; ils sont également présents dans les crustacés et le lait. La vitamine C est typique des fruits aigres et de certains légumes (citrons, oranges, mandarines, pamplemousses, kiwis, poivrons, persil, chicorée, laitue, tomates, choux, etc.). La vitamine E se trouve dans la partie lipidique de nombreuses graines et huiles apparentées (germe de blé, germe de maïs, sésame, kiwi, pépins de raisin, etc.).
- Minéraux : zinc et sélénium. Le premier est principalement contenu dans : le foie, la viande, le lait et dérivés, certains mollusques bivalves (notamment les huîtres). Le second est principalement contenu dans : la viande, les produits de la pêche, le jaune d'œuf, le lait et ses dérivés, les aliments enrichis (pommes de terre, etc.).
- Polyphénols : phénols simples, flavonoïdes, tanins. Ils sont très riches : légumes (oignon, ail, agrumes, cerises, etc.), fruits et graines apparentées (grenade, raisin, baies, etc.), vin, graines oléagineuses, café, thé, cacao, légumineuses et grains entiers , etc.
- Il est conseillé d'éliminer la malbouffe et les boissons, en particulier la restauration rapide et les collations sucrées ou salées.
- Il est également nécessaire de réduire la fréquence de consommation et les portions de : pâtes, pain, pizza, pommes de terre, dérivés, fromages gras, viandes et poissons gras, charcuterie, saucisses et confiseries.
ATTENTION! Il est déconseillé de forcer excessivement avec des exercices d'étirement et de renforcement ; en plus de générer des douleurs, ils pourraient favoriser la rupture d'un tendon particulièrement aminci.
- Cryothérapie : la cryothérapie est utile pour réduire la douleur et l'inflammation. Elle doit être pratiquée 2 ou 3 fois par jour. La glace ne doit pas être appliquée directement ; au contraire, il doit être placé dans un sac de confinement avec de l'eau et appliqué en plaçant un chiffon de laine pour protéger la peau.
- Appareils orthopédiques, bandages et pansements : ce sont des outils parfois utiles pour la réduction des symptômes. Ils ont pour fonction d'accompagner ou de limiter les mouvements. Dans la pratique sportive, ils ne peuvent pas être très serrés ; au contraire, pendant le travail, il est possible de les serrer plus vigoureusement, en prenant soin de ne pas compromettre la circulation.
Les médicaments utilisés sont :
- Antalgiques : généralement aussi à action anti-inflammatoire, ils sont utilisés par voie orale, notamment dans la lutte contre la douleur :
- Paracétamol : par exemple Tachipirina®, Efferalgan® et Panadol®.
- Anti-inflammatoires non stéroïdiens (AINS) :
- Systémiques à usage oral : ils sont plus utilisés que les topiques, car certaines structures affectées peuvent être difficiles à atteindre par application cutanée (par exemple dans la coiffe des rotateurs). Ils sont également plus puissants que les pommades et les gels. Ils peuvent nécessiter l'utilisation de un gastroprotecteur. Les personnes atteintes de troubles hépatiques ou rénaux ne sont pas toujours en mesure de les prendre.
- Ibuprofène : par exemple Brufen®, Moment®, Spidifen®, Nurofen®, Arfen®, Actigrip fièvre et douleur® et Vicks fièvre et douleur®).
- Kétoprofène : par exemple Arthrosilène®, Orudis®, Oki®, Fastum gel®, Flexen « Retard »® et Ketodol®.
- Diclofénac : par exemple Dicloreum®, Deflamat®, Voltaren Emulgel® et Flector®.
- Naproxène : par exemple Momendol®, Synflex® et Xenar®.
- Pour usage topique : ce sont principalement des onguents ou des gels. Ils ont l'avantage d'agir localement (utile par exemple sur le tendon d'Achille) sans solliciter excessivement l'estomac et le foie ; cependant ils sont moins efficaces. Il faut préciser que ce n'est pas la catégorie pharmacologique la plus adaptée et que persister longtemps avec leur utilisation pourrait favoriser l'aggravation de l'inflammation.
- Ibuprofène 10% sel de lysine ou 2,5% Kétoprofène (par exemple Dolorfast®, Lasonil®, Fastum gel® etc.).
- Corticoïdes :
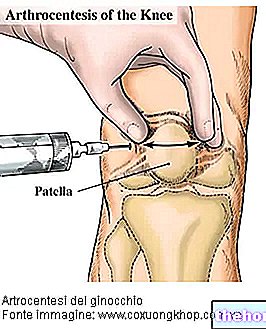
- Injectables par infiltration : ils ne sont utilisés que si les AINS oraux ne sont pas bien tolérés pour : allergie, ulcère gastrique, diabète, etc. S'ils sont utilisés pendant de longues périodes, ils exercent de nombreux effets secondaires sur les tissus conjonctifs, en particulier les tendons. Ils sont la solution pharmacologique la plus drastique, mais aussi la plus efficace.
- Évitez les sols glissants, trop durs (asphalte) ou trop mous (sable).


-cause-e-rimedi.jpg)