Syndrome de contamination bactérienne de l'intestin grêle - également connu sous le nom de syndrome de prolifération bactérienne de l'intestin grêle (Petite prolifération bactérienne intestinale - SIBO) - se caractérise par la prolifération excessive de bactéries, notamment anaérobies, dans la lumière de l'intestin grêle (ou intestin grêle).

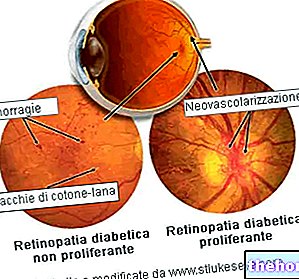
La prolifération de bactéries dans l'intestin grêle compromet la capacité de digérer et d'absorber les nutriments, notamment les lipides, déclenchant les symptômes classiques des syndromes de malabsorption : flatulences, ballonnements et ballonnements, stéatorrhée, diarrhée et troubles intestinaux en général.
Contamination bactérienne de l'intestin grêle : causes et facteurs de risque
On pense que la flore bactérienne logée dans les voies supérieures du système digestif et de l'intestin grêle est majoritairement représentée par des contaminants ingérés lors du transit vers le côlon.Il existe en effet de nombreux mécanismes qui empêchent la prolifération des populations bactériennes dans ces voies : l'acidité gastrique, le pouvoir antibactérien des sécrétions biliaires et pancréatiques, l'activité péristaltique intense de l'intestin grêle, l'étanchéité de la valve iléo-caecale, le mucus et les immunoglobulines IgA sécrétées par la muqueuse intestinale et son renouvellement rapide.
De ce qui vient d'être dit, on voit bien comment les différentes conditions anatomiques et/ou fonctionnelles qui compromettent ces mécanismes de défense peuvent favoriser l'apparition du syndrome de contamination bactérienne de l'intestin grêle :
- facteurs de risque tels que malnutrition, déficits immunologiques, vieillissement, hypochlorhydrie (atrophie gastrique, gastro-résection ou thérapie prolongée avec des médicaments inhibiteurs de l'acidité gastrique, tels que les antagonistes des récepteurs de l'histamine H2 et les inhibiteurs de la pompe à protons);
- anomalies motrices compromettant le péristaltisme de l'intestin grêle et facteurs mécaniques : sclérose systémique, neuropathie diabétique, pseudo-obstruction intestinale idiopathique, vidange gastrique accélérée, incontinence iléo-caecale ;
- anomalies anatomiques : atrophie gastrique, diverticules duodénaux et/ou jéjunaux, sténoses ou obstructions, altérations post-chirurgicales (anse aveugle, résections valvulaires intestinales ou iléo-caecales, pontage jéjuno-iléal).
Pendant de nombreuses années, la contamination bactérienne de l'intestin grêle a été reconnue comme un problème principalement exclusif aux maladies majeures, telles que les déficits sévères de la motilité intestinale. En fait, ces dernières années, de nouvelles preuves scientifiques ont décrit le SIBO comme un trouble assez courant, qui affecterait 30 à 84 % des patients atteints du syndrome du côlon irritable (SCI). A leur tour, les symptômes compatibles avec le tableau clinique du SII sont présents dans 15 à 25 % de la population des pays industrialisés, avec un pic d'incidence entre 15 et 34 ans et avec une fréquence environ double chez le sexe féminin par rapport aux le sexe masculin.
Symptômes : comment reconnaître le syndrome de contamination bactérienne ?
Comme prévu, le syndrome de contamination bactérienne de l'intestin grêle appartient au groupe des syndromes de malabsorption ; elle peut donc se manifester par des symptômes tels que stéatorrhée, diarrhée aqueuse, amaigrissement, gêne, distension abdominale avec flatulences, ballonnements, crampes et douleurs, et carences nutritionnelles et vitaminiques, notamment en vitamine B12 (anémie macrocytaire). L'intensité des symptômes dépend du degré de contamination bactérienne de l'intestin grêle ; cependant, leur spécificité élevée laisse de nombreuses possibilités diagnostiques ouvertes. Les signes et symptômes typiques de la pathologie prédisposante sous-jacente doivent évidemment être ajoutés au processus symptomatique typique de la syndrome de contamination bactérienne de l'intestin grêle. .
Pendant de nombreuses décennies, l'étalon-or pour le diagnostic de contamination bactérienne de l'intestin grêle a été la culture d'un échantillon aspiré de l'intestin grêle proximal, une procédure laborieuse et invasive, désormais retirée des tests respiratoires : après l'administration d'une quantité connue de glucides (généralement glucose, lactulose ou xylose) la concentration de dioxyde de carbone ou d'hydrogène dans l'air expiré est mesurée à intervalles réguliers ; un pic précoce est un indicateur de fermentation bactérienne du sucre dans l'intestin grêle, avec production de gaz - dont le CO2 et H2 - qui passent dans le sang et en sont éliminés par la respiration.
Médicaments et thérapie diététique
En présence d'un syndrome de contamination bactérienne de l'intestin grêle, il est recommandé d'adopter une alimentation sobre, caractérisée par des repas petits et fréquents, non transformés, et pauvres en sucre et en graisse.Compte tenu de l'hétérogénéité des espèces microbiennes qui composent le microbe. flore intestinale), un traitement antibiotique à large spectre doit être associé à l'approche diététique ; en ce sens la rifaximine (Normix, Rifacol) semble acquérir un rôle de plus en plus important.
L'administration éventuelle de suppléments spécifiques est également importante, notamment en présence d'une perte de poids et de signes d'hypovitaminose. Les causes sous-jacentes responsables de la croissance bactérienne anormale dans l'intestin grêle seront alors traitées. L'antibiothérapie est parfois associée ou suivie de l'administration de probiotiques.