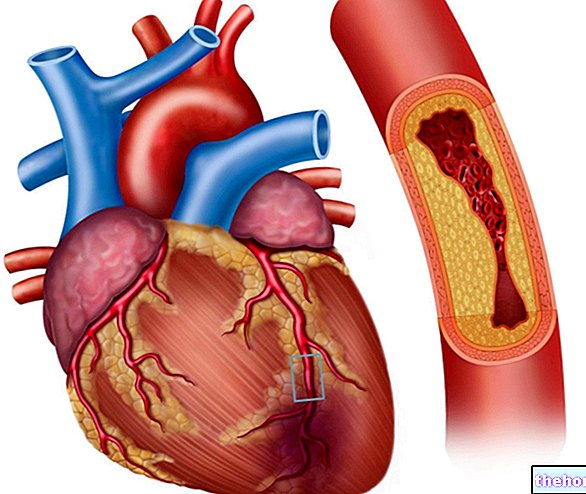
Liens vers des articles sur le site traitant du thème "fréquence cardiaque".
Selon l'« American Heart Association » (AHA), la fréquence cardiaque normale pour un adulte au repos se situe entre 60 et 100 bpm. Lorsque la fréquence cardiaque est trop rapide, donc supérieure à 100 bpm au repos, on parle de tachycardie. Inversement, s'il est trop lent, ou inférieur à 60 bpm au repos, on parle de bradycardie. Pendant le sommeil, un rythme cardiaque lent avec des fréquences de 40 à 50 bpm est généralement considéré comme normal. parle d'arythmie Des anomalies de la fréquence cardiaque peuvent être (mais pas nécessairement) de vrais symptômes de la maladie.
(toujours en correspondance avec le nœud sino-auriculaire). Le "nerf accélérateur" (nerf d'accélération) est responsable de l'action sympathique, libérant de la noradrénaline (noradrénaline) sur les cellules du nœud sino-auriculaire ; le nerf vague, quant à lui, assure l'entrée parasympathique en libérant de l'acétylcholine dans le même site. Par conséquent, la stimulation du nerf d'accélération augmente la fréquence cardiaque, tandis que la stimulation du nerf vague la diminue.L'augmentation de la fréquence cardiaque, tout en maintenant un volume sanguin constant, augmente le débit sanguin périphérique et l'oxygénation. Les fréquences cardiaques au repos normales vont de 60 à 100 bpm. La bradycardie est définie comme une fréquence au repos inférieure à 60 bpm Cependant, des fréquences de 50 à 60 bpm sont assez courantes même chez les personnes en bonne santé et ne nécessitent pas nécessairement des soins médicaux particuliers. La tachycardie, quant à elle, est définie comme une fréquence cardiaque au repos supérieure à 100 bpm, bien que des fréquences persistantes entre 80 et 100 bpm, en particulier pendant le sommeil, puissent être un symptôme d'hyperthyroïdie ou d'anémie.
- Les stimulants exogènes du système nerveux central tels que les « amphétamines substituées » augmentent la fréquence cardiaque
- Les antidépresseurs du système nerveux central ou les sédatifs réduisent la fréquence cardiaque (à part certains comme la kétamine, qui peuvent provoquer des effets stimulants comme la tachycardie, entre autres)
Il existe de nombreuses raisons et mécanismes pour lesquels la fréquence cardiaque accélère ou ralentit. La plupart nécessitent des stimulants tels que des endorphines et des hormones libérées dans le cerveau, dont beaucoup sont induites par des médicaments.
Remarque : La section suivante traitera des fréquences cardiaques « cibles » pour les personnes en bonne santé et elles sont inadéquates pour la plupart des personnes atteintes d'une maladie coronarienne.
Influence du système nerveux central (SNC)
Centres cardiovasculaires
La fréquence cardiaque est générée de manière rythmique par le nœud sino-auriculaire et est également influencée par des facteurs centraux via les nerfs sympathiques et parasympathiques. L'influence nerveuse sur la mucoviscidose est centralisée dans les deux centres cardio-circulatoires de la moelle allongée. Les régions cardio-accélérateurs stimulent l'activité via la stimulation sympathique des nerfs cardio-accélérateurs, tandis que les centres cardio-inhibiteurs diminuent l'activité cardiaque via la stimulation parasympathique en tant que composant du nerf vague. Au repos, les deux centres fournissent une stimulation légère au cœur, contribuant à un tonus autonome, similaire à ce qui se passe dans la tonification des muscles squelettiques. Normalement, la stimulation vagale prédomine ; s'il n'est pas régulé, le nœud SA initierait un rythme sinusal d'environ 100 bpm.
Les stimuli sympathiques et parasympathiques circulent à travers le plexus cardiaque associé près de la base du cœur. Le centre cardio-accélérateur arrive également avec des fibres supplémentaires, formant les nerfs cardiaques via les ganglions sympathiques (les ganglions cervicaux plus les ganglions thoraciques supérieurs T1-T4) aux nœuds SA et AV, ainsi que des fibres supplémentaires pour les deux oreillettes et les deux ventricules . Les ventricules sont plus richement innervés par des fibres sympathiques que par des fibres parasympathiques. La stimulation sympathique provoque la libération du neurotransmetteur noradrénaline (également connu sous le nom de noradrénaline) à la jonction neuromusculaire des nerfs cardiaques. Cela raccourcit la période de repolarisation, accélérant ainsi le taux de dépolarisation et de contraction, ce qui entraîne une augmentation de la fréquence cardiaque. Ouvre des canaux chimiques ou des ligands de sodium et de calcium, permettant un afflux d'ions chargés positivement.
La norépinéphrine se lie au récepteur bêta-1.Sans surprise, les médicaments contre l'hypertension artérielle sont utilisés pour bloquer ces récepteurs en réduisant la fréquence cardiaque.
La stimulation parasympathique provient de la région cardio-inhibitrice, les impulsions traversant le nerf vague (nerf crânien X). Le nerf vague envoie des branches aux nœuds SA et AV, ainsi qu'à des parties des oreillettes et des ventricules. La stimulation parasympathique libère le neurotransmetteur acétylcholine (ACh) à la jonction neuromusculaire. L'ACh ralentit la fréquence cardiaque en ouvrant les canaux chimiques ou ligands dépendants des ions potassium pour ralentir le taux de dépolarisation spontanée, ce qui prolonge la repolarisation et augmente le temps avant la prochaine dépolarisation spontanée.Sans aucune stimulation nerveuse, le nœud SA établirait un rythme sinusal d'environ 100 bpm Étant donné que les fréquences de repos sont considérablement plus faibles, il devient évident que la stimulation parasympathique ralentit normalement la fréquence cardiaque.
Pour être clair, ce processus est similaire à celui d'un individu conduisant une voiture en accélérant mais en gardant un pied sur la pédale de frein. Pour gagner de la vitesse, il suffit de retirer le pied du frein et de laisser le moteur reprendre sa vitesse normale. Dans le cas du cœur , la réduction de la stimulation parasympathique diminuerait la libération d'ACh, ce qui permettrait d'augmenter la fréquence cardiaque à environ 100 bpm. Toute augmentation au-delà de ce taux nécessite une stimulation sympathique.
Stimulation des centres cardiovasculaires
Les centres cardiovasculaires sont stimulés par une série de récepteurs viscéraux au moyen d'impulsions qui voyagent à travers les fibres sensorielles viscérales du nerf vague et les nerfs sympathiques à travers le plexus cardiaque. Parmi ces récepteurs, nous reconnaissons divers propriocepteurs, barorécepteurs et chimiorécepteurs, ainsi que divers stimuli du système limbique qui permettent normalement une régulation précise de la fonction cardiaque, par le biais des réflexes cardiaques. L'augmentation de l'activité physique se traduit par une augmentation des taux de stimulation (déclenchement) par les différents propriocepteurs situés dans les muscles, dans les capsules articulaires et dans Les centres cardiovasculaires surveillent ces taux accrus de stimulation, soit en supprimant l'activité parasympathique, soit en augmentant la stimulation sympathique nécessaire pour augmenter le flux sanguin.
De même, les barorécepteurs sont des récepteurs élastiques situés dans le sinus aortique, les corps carotides, les cavités veineuses et d'autres emplacements, y compris les vaisseaux pulmonaires et le côté droit du cœur lui-même. Les taux de tir des barorécepteurs sont fonction de la pression artérielle, du niveau d'activité physique et de la distribution sanguine relative. Les centres cardiaques contrôlent le déclenchement des barorécepteurs pour maintenir l'homéostasie cardiaque, un mécanisme appelé "réflexe des barorécepteurs". À mesure que la pression et l'expansion augmentent, le taux de déclenchement des barorécepteurs augmente et, par conséquent, la stimulation cardiaque des centres diminue la stimulation sympathique et augmente la stimulation parasympathique. Lorsque la pression et l'allongement diminuent, la fréquence de stimulation des barorécepteurs diminue et les centres cardiaques augmentent la stimulation sympathique et diminuent la stimulation parasympathique.
Un réflexe similaire, appelé réflexe auriculaire (réflexe de Bainbridge), est associé à des taux variables de flux sanguin vers les oreillettes. Une augmentation du retour veineux allonge les parois des oreillettes où se trouvent les barorécepteurs spécialisés. Cependant, lorsque les barorécepteurs auriculaires augmentent leur rythme de stimulation et s'étirent en raison de l'augmentation de la pression artérielle, le centre cardiaque réagit en augmentant la stimulation sympathique et en inhibant la stimulation parasympathique pour augmenter la fréquence cardiaque.
L'augmentation des sous-produits métaboliques associés à une activité accrue, tels que le dioxyde de carbone (CO2), les ions hydrogène et l'acide lactique, et la réduction des niveaux d'oxygène, sont détectés par une série de chimiorécepteurs innervés par le glossopharyngien et les nerfs vagaux : ces les chimiorécepteurs fournissent une rétroaction aux centres cardiovasculaires sur la nécessité d'augmenter ou de diminuer le flux sanguin, en fonction des niveaux relatifs de ces substances.
Le système limbique peut également avoir un impact significatif sur la fréquence cardiaque liée à l'état émotionnel. En période de stress, il n'est pas rare d'identifier une FC plus élevée que la normale, souvent accompagnée d'une augmentation du cortisol (l'hormone du stress).Les personnes souffrant d'anxiété sévère peuvent éprouver des crises de panique avec des symptômes similaires à ceux des crises cardiaques. Ces événements sont généralement transitoires et traitables. Les techniques de méditation et les exercices de respiration profonde avec les yeux fermés sont couramment utilisés pour soulager l'anxiété et il a été démontré qu'ils réduisent efficacement la FC.
Facteurs affectant la fréquence cardiaque
Principaux facteurs qui augmentent la fréquence cardiaque et la force de contraction
Facteurs qui réduisent la fréquence cardiaque et la force de contraction
En combinant l'autorythmie et l'innervation, le centre cardiovasculaire est en mesure d'assurer un contrôle relativement précis de la fréquence cardiaque ; Cependant, de nombreux autres facteurs peuvent avoir un impact significatif. Ceux-ci inclus:
- Hormones, en particulier épinéphrine (adrénaline), norépinéphrine et hormones thyroïdiennes
- Divers ions dont le calcium, le potassium et le sodium
- Température corporelle
- Hypoxie
- L'équilibre du pH.
Épinéphrine et noradrénaline
Le mécanisme "combat ou fuite" est déterminé par les catécholamines, l'adrénaline et la noradrénaline - sécrétées par la médullosurrénale - et par la stimulation sympathique. L'épinéphrine et la noradrénaline ont des effets similaires : elles se lient aux récepteurs adrénergiques bêta-1 et ouvrent des canaux ioniques ou ligands dépendants du sodium et du calcium.Le taux de dépolarisation est augmenté par cet afflux supplémentaire d'ions chargés positivement, et donc le seuil est atteint plus rapidement, raccourcissement de la période de repolarisation Cependant, des libérations massives de ces hormones, couplées à une stimulation sympathique, peuvent en fait induire une arythmie. La médullosurrénale n'est pas soumise à une stimulation parasympathique.
Les hormones thyroïdiennes
En général, l'augmentation des taux d'hormones thyroïdiennes - thyroxine (T4) et triiodothyronine (T3) - augmente la fréquence cardiaque ; des taux excessifs peuvent déclencher une tachycardie. L'impact des hormones thyroïdiennes est plus durable que celui des catécholamines. Il a été démontré que la forme physiologiquement active de la triiodothyronine pénètre directement dans les cardiomyocytes et modifie l'activité au niveau du génome. Elle a également un impact sur la réponse bêta-adrénergique d'une manière similaire à l'épinéphrine et à la norépinéphrine.
Football
Les niveaux ioniques de calcium ont un impact important sur la fréquence cardiaque et la contractilité : l'augmentation de cet ion entraîne une augmentation des deux. Des niveaux élevés d'ions calcium provoquent une hypercalcémie et, s'ils sont excessifs, peuvent induire un arrêt cardiaque. Médicaments appelés bloqueurs du cœur. Les canaux calciques ralentissent la RH en se liant à ces canaux et en bloquant ou en ralentissant la migration vers l'intérieur des ions calcium.
Caféine et nicotine
La caféine et la nicotine sont à la fois des stimulants du système nerveux et des centres cardiaques qui provoquent une augmentation de la fréquence cardiaque. La caféine agit en augmentant les taux de dépolarisation dans le nœud SA, tandis que la nicotine stimule l'activité des neurones sympathiques qui transmettent les impulsions au cœur.
Effets du stress
La peur et le stress induisent une élévation de la fréquence cardiaque. Dans une étude menée sur 8 comédiens des deux sexes et âgés de 18 à 25 ans, la réaction (HR) à un événement inattendu (stress) lors d'une représentation a été mesurée ; parmi ceux-ci, la moitié étaient sur scène et l'autre dans les coulisses.Les acteurs en coulisses ont réagi immédiatement en augmentant la FC et en la réduisant rapidement, tandis que ceux sur scène ont réagi au cours des 5 minutes suivantes mais la FC a lentement diminué (défense dite passive Un facteur de stress donc a un effet plus retardé mais prolongé sur la fréquence cardiaque chez les individus non directement touchés.
Facteurs qui réduisent la fréquence cardiaque
La fréquence cardiaque peut être ralentie par une altération des taux de sodium et de potassium, une hypoxie, une acidose, une alcalose et une hypothermie. La relation entre les électrolytes et la mucoviscidose est complexe. Ce qui est certain, c'est que le maintien de l'équilibre électrolytique est essentiel pour la vague normale de dépolarisation. Des deux ions, le potassium a la plus grande signification clinique. Initialement, l'hyponatrémie (faibles taux de sodium) et l'hypernatrémie (taux élevés de sodium) peuvent entraîner une tachycardie. Une hypernatrémie sévère peut entraîner une fibrillation. Une hyponatrémie sévère entraîne à la fois une bradycardie et d'autres arythmies. L'hypokaliémie (faible taux de potassium) entraîne des arythmies, tandis que l'hyperkaliémie (taux élevé de potassium) rend le cœur faible, flasque et s'arrête.
Pour la production d'énergie, le muscle cardiaque repose uniquement sur le métabolisme aérobie. L'hypoxie - un apport insuffisant d'oxygène - entraîne une diminution de la FC, car les réactions métaboliques qui alimentent la contraction cardiaque sont limitées.
L'acidose est une condition dans laquelle il y a un excès d'ions hydrogène dans le sang, exprimant une faible valeur de pH. L'alcalose est une condition dans laquelle très peu d'ions hydrogène sont présents et le sang du patient a un pH élevé. Le pH normal doit rester dans la gamme 7,35-7,45, donc un nombre inférieur à cette gamme représente l'acidose et un nombre plus élevé représente l'alcalose.Les enzymes, étant des régulateurs ou des catalyseurs de pratiquement toutes les réactions biochimiques, sont sensibles au pH et restent affectées par celui-ci. les variations et les légères variations physiques du site actif sur l'enzyme qui en résultent réduisent la vitesse de formation du complexe enzyme-substrat, diminuant par la suite la vitesse de nombreuses réactions enzymatiques, qui peuvent avoir des effets complexes sur la FC. De forts changements de pH conduiront à la dénaturation de l'enzyme.
La dernière variable est la température corporelle.Une température corporelle élevée est appelée hyperthermie, tandis qu'une température trop basse est appelée hypothermie. Une légère hyperthermie entraîne une augmentation de la FC et de la force de contraction. L'hypothermie ralentit la vitesse et la force des contractions cardiaques. Le ralentissement du cœur est une composante du transfert sanguin beaucoup plus complexe, qui détourne le sang vers les organes essentiels à mesure que les plongeurs (en particulier les apnéistes) gagnent en profondeur. Sous-marin. S'il est suffisamment refroidi, le cœur peut arrêter de battre, une technique qui peut être utilisée pendant la chirurgie à cœur ouvert. Dans ce cas, le sang du patient est normalement détourné vers une machine artificielle « cœur-poumon » pour maintenir « l'approvisionnement en sang et les échanges gazeux du corps jusqu'à la fin de la chirurgie et rythme sinusal rétabli. L'hyperthermie et l'hypothermie excessives entraînent toutes deux la mort.
. La fréquence de déclenchement normale du nœud SA est affectée par l'activité du système nerveux autonome : la stimulation sympathique augmente et la stimulation parasympathique diminue la fréquence de décharge. Différentes mesures peuvent être utilisées pour décrire la fréquence cardiaque :Fréquences cardiaques normales au repos, en battements par minute (bpm) :
La fréquence cardiaque basale ou au repos (FCrepos) est définie comme la fréquence cardiaque d'une personne éveillée, placée dans un environnement neutre et non soumise à un effort ou à une stimulation récents, tels que le stress ou la peur. La plage normale est de 60 à 100 battements par minute. La fréquence cardiaque au repos est souvent liée à la mortalité. Par exemple, la mortalité toutes causes confondues augmente de 1,22 (rapport de risque) lorsque la fréquence cardiaque dépasse 90 bpm. La mortalité des patients atteints d'infarctus du myocarde augmente de 15 % à 41 % si la fréquence cardiaque dépasse 90 bpm. L'ECG de 46 229 personnes à faible risque de maladie cardiovasculaire a révélé que 96 % avaient une fréquence cardiaque au repos comprise entre 48 et 98 battements par minute. Enfin, 98% des cardiologues pensent que la plage "60 à 100" est trop élevée, et une grande majorité s'accorde à dire que 50 à 90 bpm seraient plus appropriés. La fréquence cardiaque au repos normale est basée sur le taux d'activation au repos du nœud sino-auriculaire du cœur, où se trouvent les cellules du stimulateur cardiaque rapide qui entraînent le tir rythmique auto-généré responsable de l'autrirythmie du cœur.Pour les athlètes d'endurance de niveau élite, il n'est pas rare d'avoir une fréquence cardiaque au repos inférieure à 50 bpm.
(FCmax) est la fréquence cardiaque la plus élevée qu'un individu peut atteindre sans rencontrer de problèmes graves pendant l'exercice et diminue généralement avec l'âge. Étant donné que la FCmax varie d'un individu à l'autre, la façon la plus précise de la mesurer consiste à effectuer un test, dans lequel une personne est soumise à un stress physiologique contrôlé (généralement à partir d'un tapis roulant) tout en étant surveillée par ECG. dans la fonction cardiaque sont observées, moment auquel le sujet est invité à s'arrêter. La durée typique varie de dix à vingt minutes.
Il est conseillé aux débutants d'effectuer ce test uniquement en présence de personnel médical, en raison des risques associés. Cependant, une estimation approximative peut être faite à l'aide d'une formule. Cependant, ces systèmes prédictifs sont inexacts car ils se concentrent exclusivement sur l'âge. On sait qu'il existe une "corrélation limitée entre la fréquence cardiaque maximale et "l'âge".
. Le pouce ne doit pas être utilisé pour mesurer la fréquence cardiaque d'une autre personne, car une pression excessive peut interférer avec la perception correcte du pouls.L'artère radiale est la plus simple à utiliser, mais en situation d'urgence les artères les plus fiables pour mesurer la fréquence cardiaque sont les carotides. Le sang déplacé est très différent d'un battement à l'autre.
Les points possibles pour mesurer la fréquence cardiaque sont :
- Poignet ventral côté pouce (artère radiale)
- Artère ulnaire
- Cou (artères carotides)
- À l'intérieur du coude ou sous le muscle biceps (artère brachiale)
- Aine (artère fémorale)
- En arrière de la malléole médiale des pieds (artère tibiale postérieure)
- Centre du dos du pied (dorsalis pedis)
- Derrière le genou (artère poplitée)
- Au-dessus de l'abdomen (aorte abdominale)
- Poitrine (apex du cœur), qui peut être ressentie avec la main ou les doigts. Il est également possible d'ausculter le cœur à l'aide d'un stéthoscope
- Temples (artère temporale superficielle)
- Bord latéral de la mandibule (artère faciale)
- Côté de la tête près de l'oreille (artère auriculaire postérieure).
Corrélation avec le risque de mortalité cardiovasculaire
Diverses études indiquent qu'une fréquence cardiaque au repos élevée est un facteur de risque de mortalité chez les mammifères homéothermes, en particulier la mortalité cardiovasculaire chez l'homme. Une FC plus rapide peut accompagner la production accrue de molécules inflammatoires et la production d'espèces réactives de l'oxygène dans le système cardiovasculaire, ainsi qu'une augmentation du stress mécanique sur le cœur. Il existe donc une corrélation entre l'augmentation de la fréquence de repos et le risque cardiovasculaire.
Une étude internationale menée par des Australiens sur des patients atteints de maladies cardiovasculaires a montré que la fréquence cardiaque est un indicateur clé du risque de crise cardiaque. L'étude, publiée dans "The Lancet" (septembre 2008), a observé 11 000 personnes dans 33 pays qui ont été traitées pour des problèmes cardiaques. Les patients dont la fréquence cardiaque était supérieure à 70 bpm présentaient une incidence significativement plus élevée de crises cardiaques, d'hospitalisations et de nécessité d'une intervention chirurgicale. événements non mortels.
D'autres études ont montré que « une fréquence cardiaque au repos élevée est associée à une mortalité cardiovasculaire et toutes causes confondues dans la population générale et chez les patients atteints de maladies chroniques. les maladies cardiaques et l'insuffisance cardiaque, quel que soit le niveau de forme physique. En particulier, il a été démontré qu'une fréquence cardiaque au repos supérieure à 65 battements par minute a un fort effet indépendant sur la mortalité prématurée ; il a été démontré qu'une augmentation de 10 battements par minute de la fréquence cardiaque au repos est associée à un risque accru de décès de 10 à 20 %. Dans une autre étude, les hommes sans signe de maladie cardiaque et avec une fréquence cardiaque au repos de plus de 90 battements par minute avaient un risque cinq fois plus élevé de mort subite d'origine cardiaque. De même, une autre étude a révélé que les hommes dont la fréquence cardiaque au repos était supérieure à 90 battements par minute présentaient un risque presque double de mortalité par maladie cardiovasculaire ; chez les femmes, il a été associé à une triple augmentation.
Compte tenu des données, la fréquence cardiaque doit être prise en compte dans l'évaluation du risque cardiovasculaire, même chez des individus apparemment en bonne santé. La fréquence cardiaque présente de nombreux avantages en tant que paramètre clinique ; en particulier, il est peu coûteux et rapide à mesurer, et est facilement compris. Bien que les limites de fréquence cardiaque acceptées se situent entre 60 et 100 battements par minute, une meilleure définition de la normale inclut une plage de 50 à 90 battements par minute.
L'exercice, l'alimentation, le mode de vie et les remèdes médicamenteux peuvent être très utiles pour réduire la fréquence cardiaque au repos. Dans les différentes études sur la corrélation avec le risque de décès et de complications cardiaques chez les patients diabétiques de type 2, la consommation de légumineuses s'est avérée utile pour « abaisser la fréquence cardiaque au repos. également des effets bénéfiques indirects. , tels que la réduction du cholestérol et des graisses saturées.
Une fréquence cardiaque trop lente (bradycardie), qui peut résulter d'une altération du système nerveux autonome, peut être associée à un arrêt cardiaque.