Également connu sous l'abréviation « Night Apnea », ce problème se caractérise par des épisodes répétés d'obstruction des voies aériennes supérieures lors de la phase inspiratoire qui se manifeste par une diminution partielle du débit d'air (hypopnée) ou une « interruption respiratoire complète (apnée ). pendant une période > 10 secondes). Les apnées obstructives du sommeil compromettent la quantité ou la qualité du sommeil et entraînent une diminution de la concentration d'oxygène dans le sang, ainsi qu'une série de troubles cliniques qui découlent de la récurrence du phénomène.
émet des ondes électriques à basse fréquence (les ondes cérébrales sont rapides et irrégulières au réveil). Le tonus musculaire a diminué, mais des activités motrices involontaires sont parfois enregistrées (par exemple lors du changement de position au lit). Même la consommation myocardique d'oxygène et la pression artérielle subissent une réduction, ainsi que le rythme cardiaque ralentit compte tenu de la prévalence du tonus vagal : en pratique, la phase non REM coïncide avec une période de repos pour le système cardiovasculaire.
Le sommeil paradoxal suit chaque cycle de sommeil NREM et correspond à environ 20 % du temps de repos total (remarque : normalement, les phases de sommeil ne se produisent pas une fois par nuit, mais alternent plusieurs fois pour un total de 5 à 6 cycles complets d'une durée de 90 à 100 minutes ). La phase REM est caractérisée par des ondes électroencéphalographiques à haute fréquence et des épisodes de mouvements oculaires rapides sous les paupières fermées. Les muscles posturaux perdent du tonus, mais les muscles qui contrôlent le visage, les yeux et la jambe distale deviennent fréquemment phasiques. Par rapport au sommeil lent (phase NREM), dans cette période il y a une augmentation de l'activité cérébrale sauf dans le système limbique, où, au contraire, l'activité neuronale diminue. C'est à ce stade que se déroule l'activité onirique : les rêves sont plus élaborés et intenses et sont généralement très articulés.
Que se passe-t-il dans le syndrome d'apnée obstructive du sommeil
Dans le syndrome d'apnée obstructive du sommeil, des transitions "sympatho-vagales" abruptes se produisent lors des événements "d'éveil de l'apnée". Ceux-ci entraînent une fragmentation du sommeil. En plus du ronflement chronique typique de l'apnée obstructive du sommeil, les patients présentent souvent une somnolence diurne, un ralentissement des réflexes, une capacité d'attention réduite, une fatigue extrême et une perte de toute énergie, une dépression ou une irritabilité et des relations socio-familiales altérées. De plus, des complications cardiovasculaires (aiguës et chroniques) et cérébrovasculaires ont été rapportées chez des patients souffrant d'apnée du sommeil.
ils sont différents et peuvent survenir pendant le sommeil, au réveil ou pendant la journée.
L'interruption de l'activité respiratoire régulière d'une personne pendant le sommeil est responsable d'un sommeil agité, de mauvaise qualité et non réparateur, avec des symptômes nocturnes et diurnes.
Apnée obstructive du sommeil : quels sont les principaux symptômes ?
- Pendant la nuit, l'apnée du sommeil implique des réveils soudains avec une sensation d'étouffement et des ronflements intenses, souvent interrompus par des pauses de silence et une respiration laborieuse.
- Au cours de la journée, les symptômes sont l'agitation, la fatigue, des difficultés de concentration, une sensation de ne pas s'être bien reposé, une diminution de l'intérêt pour le sexe, des maux de tête matinaux et une somnolence diurne excessive.
Effets cardiovasculaires de l'apnée obstructive du sommeil
À long terme, l'apnée du sommeil est une « cause importante ou une cause contributive de morbidité et de mortalité cardiovasculaires. En particulier, le syndrome d'apnée obstructive du sommeil peut entraîner le développement d'hypertension artérielle, de maladies cardiovasculaires, d'insuffisance respiratoire et de troubles métaboliques.
et les vaisseaux comme une insulte mécanique et biohumorale.
Dans les formes modérées et sévères (IAH/Indice d'Apnée-Hypopnée > à 30 épisodes d'apnée et/ou d'hypopnée par heure de sommeil), le risque d'accidents cardiovasculaires mortels est estimé à environ 4 à 5 fois supérieur à celui des sujets sains. .
De plus, les patients souffrant d'apnée obstructive du sommeil sont deux fois plus susceptibles que les personnes en bonne santé de subir une mort subite entre minuit et six heures du matin.
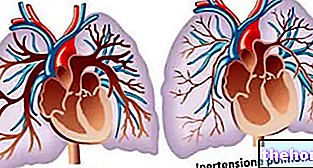
Hypertension
L'hypertension artérielle affecte environ 60% des patients atteints du syndrome d'apnée obstructive du sommeil.
L'apnée - comprise comme une interruption respiratoire complète pendant une période > 10 secondes - provoque une hypoxémie et représente un stimulus à la sécrétion nocturne de catécholamines, avec une augmentation ultérieure de la résistance périphérique et de la pression artérielle, jusqu'à une crise hypertensive et un œdème pulmonaire aigu.
Les apnées récidivantes et l'état catécholaminergique persistant favorisent le développement d'une hypertension artérielle (modèle "non-dipper") ; par exemple, un index apnée/hypopnée (IAH) de 10 correspond à un risque relatif de développer une hypertension artérielle de 11%.
Dysfonctionnement diastolique
Le syndrome d'apnées obstructives du sommeil est également corrélé à un risque accru de développer une hypertrophie ventriculaire (gauche et/ou droite).
L'hypertrophie ventriculaire droite peut entraîner une dilatation ventriculaire droite due à :
- Vasoconstriction des artérioles pulmonaires (postcharge accrue);
- Plus grand retour veineux vers le ventricule droit pendant l'apnée (augmentation de la précharge).
Enfin, l'hypertrophie ventriculaire et la fibrose interstitielle peuvent altérer la fonction diastolique : environ 41 % des patients atteints du syndrome d'apnées obstructives du sommeil présentent des troubles de la relaxation. De plus, en apnée, la pression intrathoracique devient plus négative, le retour veineux vers le ventricule droit augmente et la pression interventriculaire le septum fait saillie dans la cavité ventriculaire gauche, réduisant son remplissage.
Ischémie myocardique et athérosclérose
Environ 20 % des patients atteints du syndrome d'apnées obstructives du sommeil présentent des épisodes nocturnes d'angine de poitrine et/ou d'élévation silencieuse du segment ST, résultant de tachyarythmies et de l'écart entre l'hypoxémie (causée par « l'apnée) et l'augmentation de la consommation d'oxygène du myocarde pour une résistance artériolaire périphérique élevée.
D'autre part, le syndrome d'apnée obstructive du sommeil est souvent associé à de multiples facteurs de risque coronarien, qui favorisent la progression et l'instabilité de l'athérome, notamment :
- diabète sucré ;
- Dyslipidémie et obésité viscérale ;
- Fumée;
- Etat pro-inflammatoire (protéine C réactive, IL 6, TNF alpha, molécules d'adhésion cellulaire)
- Le dysfonctionnement endothélial.
La réaction entre le syndrome d'apnées obstructives du sommeil et le risque d'athérosclérose n'est pas de simple association, mais de cause à effet ; en effet, la fragmentation du sommeil induit la sécrétion de cytokines pro-inflammatoires inflammatoires et des troubles métaboliques (production de leptine, hyperinsulinémie).
Arythmies
Le syndrome d'apnées obstructives du sommeil peut être une affection à risque de mort subite arythmique, favorisée par la forte variabilité nocturne de l'intervalle R-R.
En apnée, l'hypertonie vagale prédispose à la bradycardie et aux blocs auriculo-ventriculaires, tandis que l'hypertonie sympathique ultérieure facilite l'apparition de :
- Fibrillation auriculaire paroxystique;
- extrasystole ventriculaire ;
- Tachycardies ventriculaires non soutenues.
Des études préliminaires récentes suggèrent que l'implantation d'un stimulateur cardiaque auriculo-ventriculaire prévient les bradyarythmies, réduit la dispersion de la période réfractaire du myocarde auriculaire et ventriculaire, prévenant les tachyarythmies menaçantes.
Insuffisance cardiaque
Près de la moitié des patients atteints d'insuffisance cardiaque chronique souffrent d'un syndrome d'apnée obstructive du sommeil. L'apnée obstructive est moins fréquente que l'apnée centrale, mais les formes mixtes ne sont pas rares.
- L'apnée obstructive est plus fréquente chez les obèses, chez qui l'œdème des structures pharyngo-amygdaliennes favorise le rétrécissement périodique des voies aériennes supérieures.
- L'apnée centrale est plutôt observée chez les patients présentant une dysfonction ventriculaire gauche sévère, classe NYHA 3-4, en attente de transplantation cardiaque ; ces patients, essentiellement hypoxémiques et hypocapniques, après apnée présentent une hypocapnie plus prononcée qui inhibe les centres respiratoires du SNC, entraînant Cheyne Stokes ' respiration périodique.
Certaines études ont montré qu'environ 51 % des patients atteints d'insuffisance cardiaque systolique chronique ont un indice d'apnée/hypopnée (IAH) supérieur ou égal à 15 (40 % sont des apnées centrales et 11 % des apnées obstructives), tandis que 50 % des patients atteints d'apnées diastoliques l'insuffisance cardiaque ont un index d'apnée/hypopnée (IAH) supérieur ou égal à 10.
Les patients atteints d'insuffisance cardiaque chronique et la respiration périodique de Cheyne Stokes ont une survie considérablement réduite par rapport aux autres patients atteints d'insuffisance cardiaque chronique. L'hypoxémie secondaire à l'apnée stimule la production de catécholamines, avec un risque d'œdème pulmonaire aigu et de tachyarythmie, extrêmement dangereux chez les patients qui ont une compensation cardiovasculaire précaire.
Autres articles sur "Syndrome d'apnée obstructive du sommeil et maladies cardiaques"
- Syndrome d'apnée obstructive du sommeil - Thérapie
- Apnée nocturne : également un problème de conduite sécuritaire
- Apnée nocturne et conduite sécuritaire : tests de diagnostic


.jpg)