Généralité
La commotion cérébrale est une « altération de l'état de conscience due à un traumatisme crânien. En raison du tremblement du cerveau, la personne atteinte entre dans un état confusionnel limité dans le temps, généralement limité à quelques minutes.

Causes
Les trois principales causes de commotion cérébrale sont :
- Accident de voiture;
- Chute accidentelle;
- Blessure sportive ou lors d'autres activités récréatives.
Une commotion cérébrale peut également survenir lorsque la tête et le haut du corps sont secoués violemment.
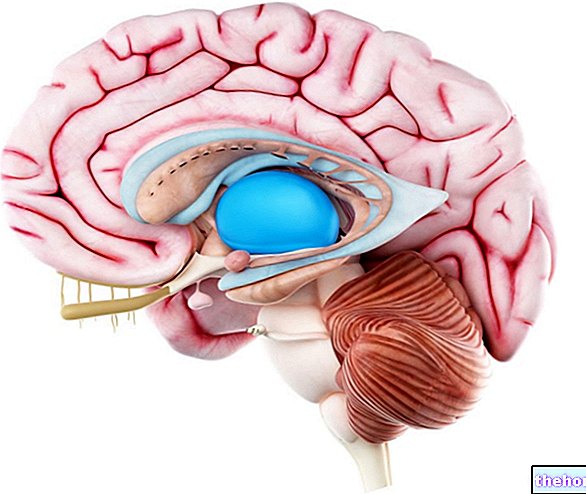
Sous-jacente à la condition c "est une perturbation fonctionnelle d'une partie du cerveau, connue sous le nom de système d'activation réticulaire (RAS). Le SRA est un complexe de cellules cérébrales qui appartient au système nerveux central et contribue à :
- Réguler le sens de la conscience et de l'éveil ;
- Vérifiez l'éveil et le rythme circadien.
Le système d'activation réticulaire agit également comme un filtre : il permet d'ignorer les informations non pertinentes, de se concentrer sur les détails nécessaires.
Lors d'un traumatisme crânien suffisamment grave pour provoquer une commotion cérébrale, le cerveau est déplacé de sa position normale pendant une courte période de temps. Cette rotation interrompt l'activité électrique des neurones qui composent le SRA, ce qui, à son tour, déclenche des symptômes associés au traumatisme, tels que :
- Perte de mémoire;
- Courte période d'inconscience;
- Confusion mentale.
Qui est à risque ?
Des études montrent que les enfants et les adolescents sont plus vulnérables aux commotions cérébrales que les autres groupes d'âge et ont besoin de plus de temps pour récupérer.
Si un enfant reprend le sport avant une récupération complète, un deuxième traumatisme crânien pourrait avoir des conséquences bien plus graves.
Chez les patients âgés, les chutes accidentelles et les accidents de la route sont les causes les plus fréquentes de commotion cérébrale.
Les activités sportives qui exposent les gens à un risque plus élevé de subir une commotion cérébrale comprennent : le soccer, le rugby, le cyclisme, la boxe et les arts martiaux, comme le karaté ou le judo.
Un certain nombre de facteurs rendent certaines personnes plus vulnérables aux effets d'un traumatisme crânien :
- Le patient est âgé de 65 ans ou plus;
- Chirurgie cérébrale antérieure
- Conditions impliquant une coagulation sanguine anormale, telles que l'hémophilie (saignement plus facile) ou la thrombophilie (qui rend le sang plus sujet à la coagulation);
- Traitement avec des médicaments anticoagulants, tels que la warfarine ou l'aspirine à faible dose.
Signes et symptômes
Après avoir subi une commotion cérébrale, le patient peut ressentir un ou plusieurs de ces symptômes :
Symptômes cognitifs
- Amnésie (perte de mémoire), telle que vous êtes incapable de vous souvenir des événements qui se sont produits avant (amnésie rétrograde) ou après la commotion (amnésie antérograde);
- Réflexes diminués;
- Confusion et difficulté de concentration.
Symptômes physiques
- Mal de tête;
- Troubles visuels, vision floue ou double ;
- Perception de bourdonnements dans les oreilles (acouphènes)
- Nausées ou vomissements
- Vertiges;
- Sensibilité au bruit ou à la lumière ;
- Modifications du goût ou de l'odorat ;
- Perte d'équilibre et problèmes de coordination
- Fatigue et manque d'énergie
- Troubles du sommeil : insomnie ou somnolence excessive.
Symptômes psychologiques
- Changements de personnalité ou problèmes d'adaptation psychologique : irritabilité, distraction, réactions émotionnelles inappropriées (exemple : éclats de rire ou de pleurs soudains) ;
- Troubles de l'humeur : nervosité, anxiété ou dépression.
Les signes d'une commotion cérébrale peuvent être légers et ne pas être immédiatement perceptibles. Certaines personnes peuvent les ressentir des jours ou des mois après la blessure.
Une commotion cérébrale peut survenir avec ou sans perte de conscience.
Panneaux de signalisation. Lorsque l'un des signes avant-coureurs suivants apparaît, il est particulièrement important de consulter immédiatement un médecin :
- Le patient reste inconscient après la blessure initiale;
- Le patient a des problèmes de compréhension et des difficultés à rester éveillé ;
- Le patient est confus, agité et présente un comportement inhabituel.
Les autres signes d'urgence comprennent :
- Somnolence extrême, qui a persisté pendant plus d'une « heure depuis » la blessure ;
- Faiblesse musculaire d'un ou des deux côtés du corps
- Problèmes de vision persistants, mouvements oculaires inhabituels et pupilles de différentes tailles
- Perte de conscience;
- Difficulté à parler
- Vomissements ou nausées persistantes
- Convulsions ou convulsions ;
- Saignement d'une ou des deux oreilles
- Surdité soudaine d'une ou des deux oreilles
- Fuite de liquide du nez ou des oreilles (cela pourrait être le liquide céphalo-rachidien entourant le cerveau)
- Maux de tête persistants et intenses ;
- Faiblesse, engourdissement, perte d'équilibre, difficultés de coordination ou problèmes de marche
- Perte de conscience persistante (coma).
Diagnostic et prise en charge clinique
Les médecins jouent un rôle clé dans l'identification et la gestion des lésions cérébrales traumatiques. La personne qui pose le diagnostic soumet le patient à un examen physique minutieux afin d'évaluer tout signe de lésion plus grave, comme un saignement des oreilles ou une dyspnée. Si la personne est consciente , le médecin peut poser des questions, afin de mesurer la capacité d'attention, d'apprentissage et de mémoire. Certains tests neuropsychologiques peuvent évaluer la force, l'équilibre, la coordination, les réflexes et la perception des sensations.
Le test de diagnostic le plus couramment utilisé pour confirmer une suspicion de lésion cérébrale est la tomodensitométrie (TDM).Cela vous permet d'évaluer l'étendue de la blessure à la tête et de s'assurer qu'il n'y a pas d'hématomes ou d'hémorragies cérébraux. L'imagerie cérébrale n'est pas toujours nécessaire après un traumatisme crânien, mais elle est généralement recommandée chez les adultes qui :
- Ils ont perdu connaissance ;
- Ils ont des problèmes persistants de mémoire à court terme et ont de la difficulté à parler ou à ouvrir les yeux;
- Ils présentent des signes et des symptômes suggérant une fracture à la base du crâne, comme une fuite de liquide clair du nez ou des oreilles ou l'apparition de taches sombres au-dessus et en dessous des yeux (« œil au beurre noir »);
- Ils sont confus ou présentent d'autres symptômes neurologiques, tels qu'une perte de sensation dans certaines parties du corps, des problèmes d'équilibre et de marche, et des modifications persistantes de la vision (exemple : vision floue ou double).
Alternativement, les dommages peuvent être évalués avec une IRM ou une radiographie, surtout si l'on pense que le patient peut avoir subi une blessure aux os du cou.
Traitement
Après une commotion cérébrale, le patient doit être étroitement surveillé qui, selon la gravité du traumatisme crânien, peut durer plusieurs jours ou semaines. Les symptômes pourraient, en effet, être à la base d'une affection plus grave, comme dans le cas d'un hématome sous-dural ou d'une "hémorragie sous-arachnoïdienne".
Le repos est le meilleur moyen de se remettre d'une légère commotion cérébrale. De plus, un certain nombre de mesures peuvent être utilisées pour soulager les symptômes :
- Évitez les situations stressantes et les activités physiquement ou mentalement exigeantes (y compris les travaux ménagers, l'exercice, l'école ou l'utilisation d'un ordinateur).
- Ne vous engagez pas dans des activités qui peuvent causer d'autres blessures à la tête ;
- Appliquez un sac de glace sur la zone touchée pour réduire l'enflure ;
- Évitez de boire de l'alcool ou de prendre des drogues;
- Évitez l'exposition à des lumières et des sons très intenses ;
- Prenez les médicaments prescrits par votre médecin pour contrôler la douleur (exemple : acétaminophène);
- Ne conduisez pas et ne pratiquez pas de sports de contact sans avoir préalablement consulté votre médecin ;
- Attachez votre ceinture de sécurité lorsque vous conduisez la voiture et portez un casque lorsque vous faites du vélo, du ski, du snowboard, du skateboard, de la moto ou toute autre activité similaire.
Récupération
Une commotion cérébrale peut entraîner un large éventail de complications à court ou à long terme, affectant la pensée, les sentiments, le langage ou les émotions. Ces changements peuvent entraîner des problèmes de mémoire, de communication et de personnalité, ainsi que la dépression, une déficience cognitive légère (MCI) et l'apparition précoce de la démence.
Vous trouverez ci-dessous d'autres complications potentielles d'une commotion cérébrale :
- Syndrome post-commotion cérébrale : Il s'agit d'une affection mal comprise dans laquelle les symptômes de la commotion cérébrale sont persistants et peuvent durer des semaines ou des mois après la blessure.
- Crises post-traumatiques : surviennent des jours ou des mois après une commotion cérébrale et peuvent nécessiter une gestion des crises avec un traitement anticonvulsivant.
- Épilepsie : Le risque de développer une épilepsie double au cours des cinq premières années suivant une commotion cérébrale.
- Syndrome du deuxième impact : Cela peut se produire lorsqu'une personne présente encore des symptômes et souffre d'une autre blessure à la tête avant de se remettre complètement d'une commotion cérébrale. Une deuxième lésion cérébrale (ou traumatisme cumulatif) peut être plus dangereuse que la précédente. La congestion vasculaire, en effet, entraîne une augmentation soudaine et massive de la pression intracrânienne, qui peut être difficile à contrôler et peut provoquer de graves lésions cérébrales ou la mort.
- Encéphalopathie traumatique chronique (CTE) : il s'agit d'un exemple de dommages cumulatifs. L'encéphalopathie traumatique chronique, également appelée encéphalopathie du boxeur, est une maladie neurodégénérative progressive causée par des épisodes répétés de commotion. comportement).
- Encéphalomyopathie traumatique chronique (CTEM) : un petit sous-groupe de personnes atteintes d'une CTE développe une maladie progressive caractérisée par une faiblesse profonde, une atrophie et une spasticité, semblable à la sclérose latérale amyotrophique (SLA).
Syndrome post-commotionnel
Là syndrome post-commotionnel (PCS) est le terme utilisé pour décrire un ensemble de symptômes qui peuvent persister pendant des semaines ou des mois après une commotion cérébrale. Ceux-ci inclus:
- Changements dans la capacité de penser, de se concentrer ou de se souvenir
- Les sautes d'humeur et les changements de personnalité ;
- Maux de tête et migraines (douleur lancinante sur un côté ou devant la tête);
- Fatigue;
- Vertiges;
- Sensibilité aux lumières et aux bruits forts ;
- Les troubles du sommeil.
La cause exacte du SCP n'est toujours pas claire. Une théorie suppose que le syndrome post-commotionnel représente le résultat d'un déséquilibre chimique dans le cerveau, déclenché par les dommages initiaux. Une autre théorie suggère qu'il peut s'agir d'une réponse émotionnelle et psychologique à une commotion cérébrale, peut-être une forme plus légère de trouble de stress post-traumatique (SSPT).
Il n'y a pas de traitement spécifique pour les symptômes du syndrome post-commotionnel, bien que de nombreux médicaments utilisés pour traiter les migraines se soient également avérés efficaces pour traiter les douleurs à la tête. Les antidépresseurs et la psychothérapie peuvent aider à contrôler les symptômes psychologiques, tels que la dépression et l'anxiété. La plupart des cas de syndrome post-commotionnel ont tendance à disparaître dans les 3 à 6 mois, et seulement une personne sur 10 aura encore des symptômes après un an.