Généralité
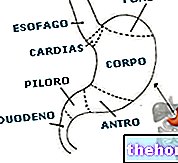
La gastroscopie est un examen diagnostique qui permet l'exploration visuelle du tube digestif supérieur (œsophage, estomac et duodénum), afin d'exclure ou de mettre en évidence des altérations fonctionnelles ou des maladies suspectées ; pour cette raison, on parle plus correctement d'œsophage-gastroduodénoscopie (EGDs) .

Ces dernières années, la technique gastroscopique traditionnelle a été flanquée de ce qu'on appelle la « gastroscopie transnasale », dans laquelle l'accès aux voies supérieures du système digestif se fait via un endoscope encore plus fin introduit par le nez.
Les indications
Pourquoi c'est fait ?
La gastroscopie est réalisée lorsqu'il existe une suspicion de pathologie au niveau de l'œsophage, de l'estomac ou du duodénum, par exemple pour rechercher certains symptômes, comme des hémorragies (hématémèse = émission de sang par la bouche, melaena = émission de selles sombres et goudronneuses), anémique images, douleur, brûlure rétrosternale, nausée et difficulté à avaler (dysphagie).
Parmi les lésions principales et les plus fréquentes retrouvées lors d'une gastroscopie, on retiendra : l'oesophagite, l'oesophage de Barrett, les complications liées à la cirrhose du foie et l'hypertension portale (varices oesophagiennes), les néoplasmes oesophagiens, la gastrite, l'ulcère gastrique, les néoplasmes gastriques et l'ulcère duodénal.
D'autres fois, la gastroscopie est réalisée pour suivre l'évolution d'une maladie déjà diagnostiquée, l'efficacité thérapeutique ou pour effectuer des traitements endoscopiques ; par exemple, le médecin peut étirer des zones touchées par une sténose (rétrécissement de l'œsophage), retirer des polypes (excroissances généralement bénignes) ou des corps étrangers accidentellement ingérés, arrêter les saignements, injecter des médicaments ou placer des aides thérapeutiques, sans oublier la possibilité de prélever des échantillons de tissus (biopsie) rechercher des infections (Helicobacter pylori), pour la vérification du bon fonctionnement de l'intestin et pour le diagnostic de tissus d'apparence anormale, qui peuvent révéler des pathologies telles que la maladie cœliaque et les lésions pré-tumorales ou tumorales.
Préparation
Comment vous préparez-vous à l'examen ?
L'absence de nourriture dans les voies supérieures du système digestif garantit une meilleure visualisation et précision du diagnostic. Pour cette raison, il est conseillé de jeûner en évitant d'ingérer de la nourriture ou des boissons pendant au moins 6 à 8 heures avant l'examen ; le dernier repas avant la gastroscopie doit dans tous les cas être léger et facilement digestible (voir à ce sujet l'article sur la digestion des aliments Si la gastroscopie est réalisée l'après-midi, un petit-déjeuner léger est autorisé, à base de thé et de biscottes, ou de gressins avant 7h00. Il est conseillé de ne pas fumer avant l'examen.
D'une manière générale, il n'est pas nécessaire de suspendre la prise d'un quelconque médicament pris comme traitement habituel ; à cet égard, veuillez vous référer aux indications médicales, étant donné que, par exemple, il peut être nécessaire de corriger ou éventuellement de suspendre les thérapies par voie orale. anticoagulants (coumadin, sintrom), antiplaquettaires (aspirinette, ticlopidine ou similaires) ou anti-inflammatoires/analgésiques (aspirine et similaires).Avant l'examen, les médicaments antiacides (tels que le maalox) ou le charbon de bois ne doivent pas être pris.
D'autres affections pouvant nécessiter des mesures particulières en vue d'une « œsophage-gastroduodénoscopie sont les cardiopathies valvulaires, la présence de stimulateurs cardiaques, l'immunosuppression et le diabète (avec ajustement de la prise d'hypoglycémiants oraux et d'insuline avant l'examen).
Le jour de la gastroscopie, il est nécessaire d'apporter les documents de santé (orientation, carte de santé, etc.) et toute documentation clinique (prises de sang, résultats endoscopiques antérieurs, rapports radiologiques, etc.) à la clinique.
Immédiatement avant l'examen, le patient est informé des modalités de réalisation de la gastroscopie et des risques de cet examen, en sollicitant l'accord pour réaliser l'examen.Au cours de l'entretien, le patient veillera à informer le médecin ou le professionnel de santé. traitements médicaux en cours, allergies et réactions indésirables aux médicaments, maladies antérieures et tout examen endoscopique auquel il a déjà été soumis. La femme en âge de procréer doit également prévenir de toute grossesse ou suspicion de grossesse.
Comment est-il fait?
Pour que l'investigation soit couronnée de succès, le patient doit rester le plus détendu possible. Généralement, il est invité à s'allonger sur le côté gauche après avoir anesthésié la cavité buccale avec un spray ou un bonbon à fondre dans la bouche ; les deux peuvent donner le sensation de goût amer, mais ils sont importants pour engourdir la gorge et atténuer le réflexe nauséeux.
Avant l'examen, toutes les prothèses dentaires amovibles (prothèses dentaires) doivent être retirées, ainsi que les lunettes, tandis que des électrodes et un bracelet seront appliqués pour surveiller les paramètres vitaux (tension artérielle, fréquence cardiaque).Un embout buccal de protection sera également inséré entre les dents, pour les protéger et éviter que l'endoscope ne soit mordu.
Dans la plupart des cas, le patient est soumis à une sédation générale par injection intraveineuse de médicaments, afin de rendre la gastroscopie plus confortable et d'augmenter la collaboration du patient.Tout en éliminant l'anxiété ou au moins en l'atténuant de manière significative, ces médicaments ils ne dorment pas complètement le patient, qui reste capable de répondre aux stimuli tactiles et de coopérer avec les commandes verbales. Il n'est pas rare, en raison de l'effet du médicament, que le patient oublie l'expérience ou du moins ne conserve qu'un souvenir fané.
L'anesthésie générale est très rarement utilisée. Si le patient le préfère, l'œsophage-gastroduodénoscopie (EGD) peut également être réalisée sans aucune sédation.
L'examen débute par l'introduction du gastroscope dans la cavité buccale que l'on fait ensuite descendre avec une extrême prudence le long de l'œsophage, jusqu'à l'estomac et le duodénum.Au niveau gastrique, à travers l'instrument, de l'air sera introduit afin de étirez les murs et ayez une meilleure vue d'eux; à l'intérieur, en effet, le gastroscope a des canaux qui vous permettent de passer, si nécessaire, des micro-instruments spéciaux, de l'eau ou de l'air.
Une image couleur très nette apparaît à l'écran, avec une haute résolution de l'intérieur de l'estomac, et la possibilité de stocker des instantanés et des vidéos.
Et « Douloureux ?
En soi, la gastroscopie n'est généralement pas douloureuse et n'empêche en aucun cas la respiration ; même l'exécution d'éventuelles biopsies n'est pas douloureuse, car la muqueuse n'a pas de nerfs qui perçoivent la douleur.Cependant, surtout en l'absence de sédation, l'examen provoque encore une certaine gêne, notamment lors de l'insufflation d'air dans l'estomac. Le gastroscope lui-même peut provoquer une certaine tension, avec une sensation de pression sur le ventre, qui peut parfois être désagréable.La partie la plus désagréable de la gastroscopie coïncide cependant lorsque le gastroscope doit "être "descendu" lors du passage dans le câble buccal dans l'œsophage, puisque la déglutition volontaire - qui facilite la manœuvre tout en minimisant l'inconfort - est généralement associée à l'apparition d'un stimulus de régurgitation.
L'examen dure environ 15-20 minutes et peut être prolongé si des interventions spéciales sont nécessaires pour des résultats inattendus.Si nécessaire, l'effet sédatif peut être antagonisé par un autre médicament.
A la fin de la gastroscopie il est possible, pendant quelques heures, de ressentir une sensation de gonflement abdominal qui disparaîtra spontanément. D'autres plaintes, généralement bénignes, peuvent également être signalées, comme une voix rauque.
Après gastroscopie
A la fin de la gastroscopie, le médecin informera le patient du résultat de l'examen et lui fournira des indications précises sur les mesures à prendre.
L'utilisation de médicaments sédatifs lors de la gastroscopie nécessite l'abstention la plus absolue de conduire et d'utiliser des machines dans les 24 heures suivant l'examen.Pour la même raison, dans cette période, le patient n'aura pas à signer de documents à valeur légale ou s'engager dans d'autres activités qui nécessitent un état d'attention important et une pleine lucidité.
Au bout d'une heure environ de la gastroscopie, dès que la sensibilité de la langue et du palais, ainsi que le réflexe de déglutition auront été retrouvés, le patient pourra manger normalement ; un repas léger, sans alcool, et se reposer pour le reste une biopsie a été réalisée, le patient doit éviter de prendre des aliments chauds, car cela augmenterait le risque de saignement.
Si dans les heures qui suivent la gastroscopie, des douleurs abdominales, vertiges, nausées) surviennent, ou si vous constatez l'élimination de selles noires et molles, il est important de contacter immédiatement votre médecin ou l'hôpital le plus proche.
Pour ce qui a été dit, si le patient a subi une sédation, nous réitérons l'impossibilité de rentrer chez lui en conduisant personnellement la voiture, même en l'absence d'engourdissement et de somnolence.
Risques et complications
La gastroscopie est-elle dangereuse ?
La gastroscopie est un test sûr et largement testé. Des complications ne peuvent survenir que rarement, la plus fréquente étant la perforation de l'estomac, qui survient en moyenne une fois sur mille. Le risque de complications est évidemment plus important en cas de gastroscopie opératoire (par exemple avec biopsies), notamment en raison du risque d'hémorragies ou de plaies (perforations), encore favorisées par des conditions anatomiques particulières (sténose oesophagienne, diverticule de Zenker, néoplasmes). Tout saignement est généralement contrôlable par endoscopie et ce n'est que dans de très rares cas qu'il peut nécessiter une intervention chirurgicale ou une transfusion sanguine.
La présence d'une maladie cardiaque ou pulmonaire préexistante peut également augmenter le risque de complications. Le risque de pneumonie secondaire à l'ingestion de matériel aspiré dans les voies respiratoires et d'arythmies cardiaques est limité mais non négligeable. D'autres complications peuvent être liées au type de sédation. Plus de détails sur les complications peuvent être demandés à l'endoscopiste.
Pour protéger le patient du risque de transmission d'infections, tous les accessoires utilisés lors de la gastroscopie sont jetables ou soumis à stérilisation, avec une attention particulière à l'hygiène environnementale.