Généralité
La tachycardie paroxystique est une « arythmie caractérisée par une augmentation du rythme et de la vitesse du rythme cardiaque. apparition soudaine et brutale.

Les crises de tachycardie paroxystique varient en durée, de quelques secondes à quelques heures, voire plusieurs jours. Ils peuvent survenir chez des individus sains, sans maladie cardiaque ou autres affections organiques. Cette arythmie, en effet, est fréquente chez la petite enfance et l'enfant, mais peut également survenir chez des sujets soumis à des émotions fortes ou à des efforts physiques sévères. Le symptôme typique de la tachycardie parosisstique est une forte palpitation. Beaucoup plus graves sont les cas de tachycardie paroxystique associée à un trouble cardiaque : les symptômes de palpitations s'ajoutent à ceux de dyspnée, d'orthopnée et de douleurs thoraciques.
Les arythmies, c'est quoi ?
Avant de procéder à la description de la tachycardie sinusale, il convient de passer brièvement en revue ce que sont les arythmies cardiaques.
Les arythmies cardiaques sont des altérations du rythme cardiaque normal, également appelé rythme sinusal car il provient du nœud sino-auriculaire. Le nœud sino-auriculaire émet des impulsions pour la contraction du cœur et est considéré comme le centre dominant de la voie, car il est responsable du rythme cardiaque normal.
La fréquence cardiaque est exprimée en battements par minute et est considérée comme normale si elle se stabilise dans une plage de valeurs comprises entre 60 et 100 battements par minute. Il y a trois altérations possibles et il suffit qu'une seule soit présente pour qu'une "arythmie se produise. Ce sont:
- Modifications de la fréquence et de la régularité du rythme sinusal. La fréquence cardiaque peut devenir plus rapide (plus de 100 battements par minute → tachycardie) ou plus lente (moins de 60 battements par minute → bradycardie).
- La variation du siège du centre marqueur dominant, c'est-à-dire le point d'origine de l'impulsion primaire qui détermine la contraction du muscle cardiaque. Les centres marqueurs sont multiples dans le cœur, mais le nœud sino-auriculaire est le principal et les autres ne doivent servir qu'à la propagation des impulsions qu'il génère.
- Perturbations de propagation (ou de conduction) des impulsions.
Les mécanismes physiopathologiques * sous-jacents à ces trois altérations permettent de distinguer les arythmies en deux grands groupes :
- Arythmies principalement dues à une modification de l'automaticité.
- Modifications de la fréquence et de la régularité du rythme sinusal.
- Variation du siège du centre marqueur dominant.
- Arythmies principalement dues à une modification de la conduction (ou propagation) de l'influx.
- Troubles de la propagation des impulsions.
L'automaticité, ainsi que la rythmicité, sont deux propriétés uniques de certaines cellules musculaires qui composent le myocarde (le muscle cardiaque).
- Automaticité : c'est la capacité à former des impulsions de contraction musculaire de manière spontanée et involontaire, c'est-à-dire sans apport venant du cerveau.
- Rythmicité : est la capacité de transmettre proprement les impulsions de contraction.
* la physiopathologie est l'étude des fonctions modifiées, dues à un état pathologique, d'un tissu, d'un organe ou, en général, d'un organisme
La classification physiopathologique n'est pas la seule. On peut également considérer le site d'origine du trouble et distinguer les arythmies en :
- Arythmies sinusales. Le trouble concerne l'influx provenant du nœud sino-auriculaire.Généralement, les changements de fréquence sont graduels.
- Arythmies ectopiques. Le trouble implique une voie autre que le nœud sino-auriculaire. En règle générale, ils surviennent brusquement.
Les zones touchées divisent les arythmies ectopiques en :- supraventriculaire. Le trouble affecte la région auriculaire.
- Auriculo-ventriculaire ou ganglionnaire. La zone touchée concerne le nœud auriculo-ventriculaire.
- Ventriculaire. Le trouble est situé dans la région ventriculaire.
Qu'est-ce que la tachycardie paroxystique
La tachycardie paroxystique est une arythmie caractérisée par une augmentation soudaine et brutale de la fréquence et de la vitesse des battements cardiaques.Le terme paroxystique désigne l'apparition soudaine de « l'arythmie, cette dernière caractéristique » qui la distingue de la tachycardie sinusale.

Celles associées à la tachycardie paroxystique peuvent être définies comme de véritables crises tachycardiques, caractérisées par des fréquences cardiaques comprises entre 160 et 200 battements par minute. Ils peuvent survenir le jour (debout) ou la nuit (en dormant) et varient en durée, de quelques secondes à quelques heures voire jours ; cependant, ils ne durent généralement pas plus de 2 ou 3 minutes. Lorsque les crises dépassent 24 heures, il est plus juste de les attribuer aux tachycardies ectopiques dites persistantes.
Causes de la tachycardie paroxystique. Physiopathologie
Dans la plupart des cas, les épisodes de tachycardie paroxystique impliquent des personnes en bonne santé sans maladie cardiaque ou autres conditions médicales. En effet, la manifestation tachycardique coïncide souvent avec un exercice physique ou des émotions fortes, et se termine à la fin de ces circonstances.Ceux qui y sont soumis peuvent subir une attaque même après plusieurs jours.
Les crises de tachycardie paroxystique sont également fréquentes dans la petite enfance et chez les enfants sains : la raison réside dans les caractéristiques anatomiques du cœur à cet âge. , qui concerne toujours les femmes, est celle liée au cycle menstruel : en effet, des épisodes de tachycardie paroxystique peuvent survenir pendant les règles ou dans la semaine précédente. Ainsi, les causes courantes de tachycardie paroxystique, en l'absence d'autres troubles associés, sont résumées comme suit :
- Exercer.
- Anxiété.
- Émotion.
- Grossesse.
- Période.
- Coeur d'un nourrisson ou d'un enfant.
Tout autre est le cas des sujets atteints d'une maladie cardiaque ou d'autres pathologies organiques, telles que l'hyperthyroïdie.Dans des circonstances similaires, les raisons de l'apparition de la tachycardie sont attribuables à un trouble pathologique sous-jacent. Les pathologies associées les plus fréquentes sont :
- Cardiopathie rhumatismale, c'est-à-dire due à une maladie rhumatismale.
- La cardiopathie ischémique.
- Maladie cardiaque congénitale.
- Cardiomyopathies.
- Maladies vasculaires du cerveau.
- Hyperthyroïdie.
- Syndrome de Wolff-Parkinson-White, chez l'enfant.
L'explication physiopathologique de la variation de la conduction de l'impulsion lors de la survenue d'une tachycardie paroxystique est quelque peu compliquée.Nous nous limiterons donc à décrire quelques points clés associés à l'impulsion sinusale normale provenant du nœud sino-auriculaire. L'association anormale de ces deux impulsions crée un désordre à travers les voies de conduction, situées entre les oreillettes et les ventricules.Le résultat de ce désordre se traduit par un chevauchement de plusieurs impulsions de contraction qui augmentent la fréquence cardiaque.
Symptômes
La gravité des symptômes d'une tachycardie paroxystique dépend en effet de "l'association ou non avec les troubles cardiaques et autres vus ci-dessus". En effet, un individu, sujet uniquement à des crises de tachycardie, présente des palpitations (ou battements cardiaques) et, rarement, une dyspnée. Les patients souffrant de maladies cardiaques ou de maladies vasculaires cérébrales, en revanche, présentent une symptomatologie beaucoup plus complexe et grave.
Les principaux symptômes sont donc :
- Palpitations (ou battements cardiaques). C'est la conséquence naturelle de l'augmentation de la fréquence cardiaque.
- Dyspnée. C'est une respiration difficile. Il survient, avec une plus grande incidence, chez les patients atteints de maladie cardiaque, car un dysfonctionnement du cœur détermine un flux insuffisant de sang oxygéné vers les tissus. En d'autres termes, le débit cardiaque est insuffisant. Cela amène le patient à augmenter le nombre de respirations pour augmenter le flux sanguin pompé dans la circulation. Ce mécanisme compensatoire ne donne cependant pas les résultats escomptés et un essoufflement et une respiration laborieuse apparaissent, démontrant le lien entre le système respiratoire et le système circulatoire.
- Orthopnée. C'est une dyspnée en position couchée (position couchée). Elle survient chez les individus atteints de sténose mitrale, dont les cas les plus graves peuvent dégénérer en œdème pulmonaire.
- Douleur thoracique due à l'angine de poitrine. Elle survient chez les patients atteints de cardiopathie ischémique, causée par exemple par l'athérosclérose ou la sténose aortique. Il existe un déséquilibre entre la demande (qui augmente) et l'offre (qui n'est pas suffisante) d'oxygène.
- Vertiges, syncope et troubles visuels. Ce sont trois manifestations liées aux maladies vasculaires cérébrales, en raison desquelles le flux de sang oxygéné vers le cerveau est inférieur à la normale.
Diagnostic
Un diagnostic précis nécessite une visite cardiologique. Les tests traditionnels, valables pour l'évaluation de tout épisode arythmique/tachycardique, sont :
- Mesure du pouls.
- Électrocardiogramme (ECG).
- Électrocardiogramme dynamique selon Holter.
Mesure du pouls. Le médecin peut tirer des informations de base de l'évaluation de :
- Pouls artériel. Il renseigne sur la fréquence et la régularité du rythme cardiaque.
- Pouls veineux jugulaire. Sa cote reflète l'activité auriculaire et est généralement utile pour comprendre le type de tachycardie présente.
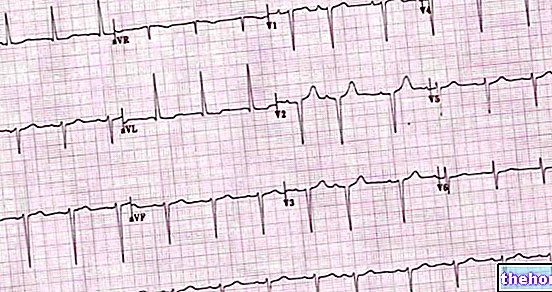
Électrocardiogramme (ECG). C'est l'examen instrumental indiqué pour évaluer le cours de l'activité électrique du cœur.Sur la base des traces résultantes, le médecin peut estimer la gravité et les causes de la tachycardie paroxystique.
Électrocardiogramme dynamique selon Holter. Il s'agit d'un ECG normal, avec la différence avantageuse que la surveillance dure 24 à 48 heures, sans empêcher le patient d'effectuer les activités normales de la vie quotidienne. Il est utile lorsque les épisodes de tachycardie sont sporadiques et imprévisibles.
L'anamnèse joue également un rôle important dans le diagnostic, c'est-à-dire la collecte d'informations par le médecin sur ce que le patient décrit au sujet des crises tachycardiques.L'anamnèse est nécessaire car, comme nous l'avons dit, la tachycardie paroxystique survient fréquemment avec des épisodes espacés de jours/semaines. , même chez ceux qui n'ont pas de troubles pathologiques de toute autre nature. Ces personnes, à moins que la crise de tachycardie ne soit en cours, présentent un tracé ECG normal, rendant impossible un diagnostic correct.
Thérapie
L'approche thérapeutique est basée sur les causes qui déterminent la tachycardie paroxystique. En effet, si elle est due à des troubles cardiaques particuliers ou à d'autres pathologies, les thérapies possibles sont pharmacologiques, électriques et chirurgicales. Les antitachycardies les plus adaptés sont :
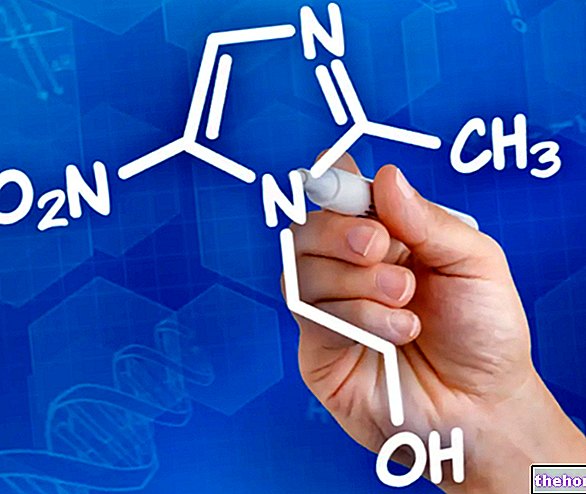
- Antiarythmiques. Ils servent à normaliser le rythme cardiaque. Par exemple:
- Quinidine
- Procaïnamide
- Disopyramide
- Bêta-bloquants. Ils sont utilisés pour ralentir le rythme cardiaque. Par exemple:
- Métoprolol
- Timolol
- Bloqueurs de canaux calciques. Ils sont utilisés pour ralentir le rythme cardiaque. Par exemple:
- Diltiazem
- Vérapamil
La voie d'administration est à la fois orale et parentérale.
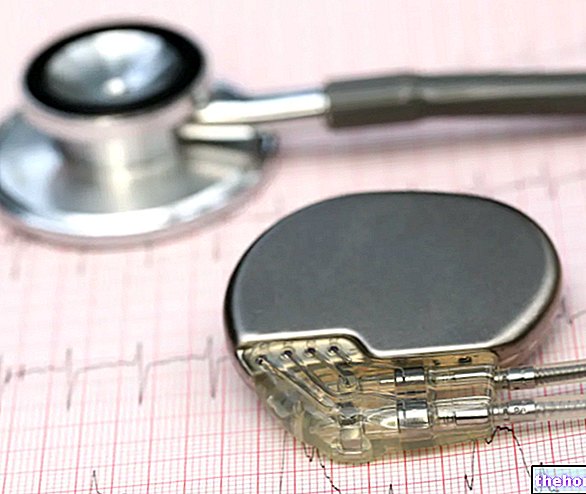
Par électrothérapie on entend la possibilité de soumettre le cœur à une stimulation électrique, à l'aide d'un appareil appelé stimulateur cardiaque, qui interrompt la crise tachycardique et normalise le rythme cardiaque.Insérés sous la peau, au niveau thoracique, ces appareils peuvent être :
- Automatique, c'est-à-dire capable de reconnaître la tachycardie et de délivrer le pouls approprié.
- Contrôlé de l'extérieur, c'est-à-dire opéré par le patient lui-même au moment du besoin.
Les stimulateurs cardiaques sont également utilisés comme substitut à la thérapie médicamenteuse.
La chirurgie cardiaque dépend de la maladie cardiaque particulière liée à l'épisode tachycardique.
Il convient de noter que, dans ces circonstances, la tachycardie est un symptôme de maladie cardiaque; par conséquent, la chirurgie vise à guérir, en premier lieu, les maladies cardiaques et, par conséquent, également le trouble arythmique associé. En fait, si la thérapie médicamenteuse antitachycardie seule était mise en œuvre, cela ne suffirait pas à résoudre le problème.
Si, en revanche, une tachycardie paroxystique survient chez des sujets sains, sans problèmes cardiaques, et se manifeste par un épisode sporadique après une course, ou une émotion forte, aucune mesure thérapeutique particulière n'est requise. Dans ces cas, en effet, l'arythmie se termine d'elle-même.Si toutefois elle devait inquiéter, il est utile de savoir que les sujets de ces crises peuvent également agir de manière à interrompre l'événement tachycardique. Au moyen des manœuvres dites de Valsalva ou de Muller, en effet, il est possible d'arrêter les tachycardies supraventriculaires, y compris la paroxystique, sans administration de médicaments. Ces manœuvres sont basées sur la stimulation vagale, c'est-à-dire le nerf vague, et doivent être données, pour la première fois, par le médecin, qui instruira le patient sur les bonnes méthodes d'exécution.

.jpg)