INTRODUCTION : Le cartilage articulaire est un tissu conjonctif hautement spécialisé composé de cellules appelées chondrocytes et du tissu de soutien environnant, la matrice. Il a une couleur blanc nacré et couvre les extrémités des os articulaires, les protégeant des frottements.Sa fonction est similaire à celle d'un amortisseur, capable de sauvegarder des relations articulaires normales et de permettre le mouvement.
Du fait de l'absence totale de vascularisation et d'innervation, le cartilage présente une faible capacité de régénération en cas de lésion, surtout si elle est sévère. Même lorsque celui-ci se régénère, il donne encore naissance à un tissu de type fibrocartilage, moins résistant et élastique que l'original ; il peut donc compromettre la fonctionnalité de l'articulation et favoriser l'apparition de phénomènes dégénératifs dans le temps (arthrose ou arthrose).
Les lésions cartilagineuses sont un problème très fréquent, facilement retrouvé chez le sujet âgé (arthrose dégénérative), mais parfois aussi chez le jeune, où les atteintes d'origine traumatique surviennent plus fréquemment avec un risque élevé d'évolution vers des formes arthritiques. Les possibilités de traitements étaient limitées et le patient était condamné à une invalidité ou, lorsque cela était possible, à remplacer l'articulation par une prothèse articulaire. Aujourd'hui, les techniques chirurgicales modernes associées à l'ingénierie tissulaire offrent encore plus d'espoir.
Il est possible de stimuler la moelle osseuse pour former du tissu fibrocartilage réparateur, en réalisant de multiples petits trous (perforation), provoquant des microfractures ou limant la surface de l'os sous-chondral (partie osseuse sous le cartilage) ; comme mentionné il y a quelques lignes, le tissu de réparation qui se forme est de type fibrocartilagineux (de la série B) et à ce titre a une fonctionnalité beaucoup plus faible que le cartilage fourni par mère nature. Pour cette raison, ces techniques sont actuellement indiquées dans le traitement des lésions chondrales superficielles et modestes.
En cas de lésions plus étendues, il est possible d'opter pour une greffe de cartilage.
La greffe de cartilage
Il est bon de préciser, tout d'abord, que ce terme désigne non pas une, mais trois techniques chirurgicales différentes.
→ Implants de périchondre ou de périoste (membranes minces qui recouvrent respectivement le cartilage, à l'exception des portions articulaires, et les os, à l'exception des surfaces articulaires et des points d'insertion des tendons). Le chirurgien prélève des lambeaux de ces tissus et les insère dans la zone lésée, où ils induisent la croissance d'un tissu similaire au cartilage ou au fibrocartilage.
INDICATIONS : Les résultats à long terme sont contradictoires ; pour cette raison, ce n'est pas une technique répandue.
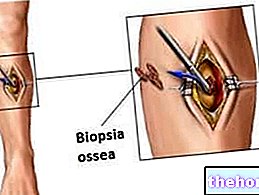
→ Mosaïcoplastie ou greffe ostéochondrale : implique l'utilisation de cylindres de tissu ostéochondral (c'est-à-dire des portions d'os avec le cartilage sus-jacent) prélevés sur l'articulation lésée du même patient et greffés par pression dans le défaut cartilagineux.
INDICATIONS : cette greffe de cartilage peut être réalisée sous arthroscopie, elle est donc peu invasive et ne provoque pas de problèmes de rejet et d'infection. Elle est réalisée dans le même temps opératoire et n'est indiquée que pour les petites lésions, alors que la profondeur n'est pas un facteur limitant ; pour des raisons évidentes le matériel ostéochondral nécessaire à la greffe est en effet limité et des prélèvements plus élevés provoqueraient des dommages importants au site donneur. La greffe de cartilage est donc le résultat d'un compromis : une "zone critique pour la fonctionnalité de l'articulation" est " réparé" en prenant le cartilage d'une zone moins importante, mais pas pour cela inutile ou superflu.
La transplantation de cartilage ne peut pas être effectuée pour les articulations inopérables, telles que celles des doigts, du pied ou de la colonne vertébrale ; il est plutôt indiqué pour le genou, la cheville, l'épaule et la hanche.
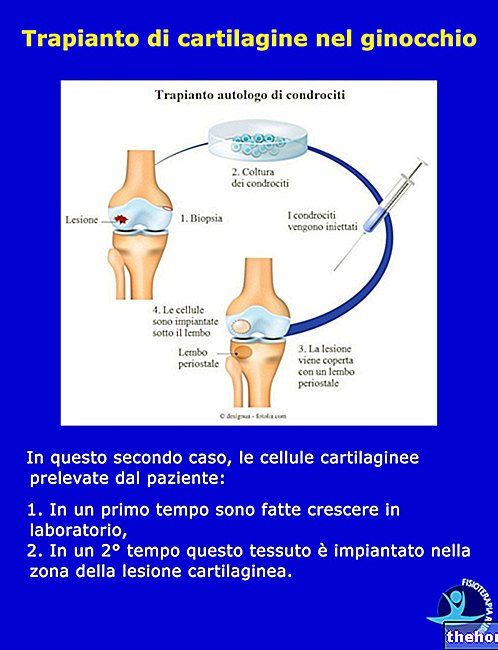
→ Greffe de chondrocytes autologues : les cellules cartilagineuses sont prélevées sur le patient en prélevant une petite tranche de cartilage dans une zone de non-charge. Au moyen de techniques biotechnologiques, les chondrocytes collectés sont isolés et cultivés en laboratoire pendant 2 à 4 semaines, au cours desquelles ils se différencient en multipliant leur nombre. À ce stade, le patient subit une nouvelle opération, au cours de laquelle la lésion est nettoyée et recouverte de périoste, laissant un petit trou à travers lequel les cellules cultivées seront ensuite injectées. Le lambeau périosté, prélevé sur la face antéro-médiale du tibia homolatéral, est responsable des complications pouvant survenir à court terme ; de plus, elle nécessite une technique chirurgicale assez complexe, qui ne peut être réalisée par arthroscopie. Pour pallier ces problèmes, des implants de chondrocytes autologues peuvent être utilisés sur support d'acide hyaluronique d'origine biotechnologique, qui présentent également l'avantage de nécessiter une technique chirurgicale moins invasive. Les recherches visent actuellement l'identification de nouveaux supports biotechnologiques, capables de favoriser la prise de greffe et la prolifération de cultures de chondrocytes transplantés, selon les caractéristiques du cartilage articulaire « naturel ».
Dans ce cas également, puisque le patient est à la fois donneur et receveur, il n'y a pas de problèmes de rejet ou d'infection. Contrairement à la technique précédente, le facteur limitant n'est pas tant l'étendue de la lésion, mais sa profondeur : si la lésion s'étend à l'os sous-jacent (blessures sévères, ostéochondrite, arthrose avancée) l'implant s'enracine difficilement, car il manque du support osseux décrit dans le cas précédent.On recherche donc des matériaux biotechnologiques qui agissent comme un support adapté, afin d'éviter la dispersion des chondrocytes dans le milieu environnant et favoriser leur croissance même en présence de pathologies actuellement incurables.
REMARQUES : tant les traitements basés sur les perforations, les abrasions et les microfractures, que ceux impliquant une greffe de cartilage sont indiqués pour les patients de moins de 40-50 ans, car le vieillissement diminue la capacité de prolifération du cartilage, jusqu'à zéro. cet article est valable pour l'arthrose avancée.