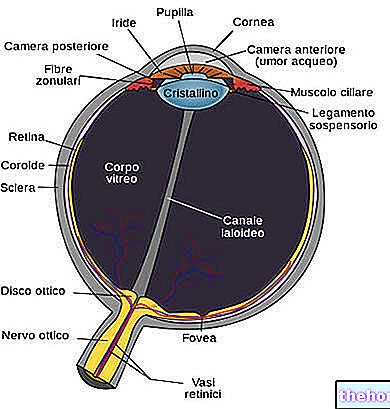
Dans cette vidéo-leçon, nous continuons à parler du virus du papillome humain (également connu sous l'acronyme HPV). Dans les leçons précédentes, nous avons vu les conséquences possibles de l'infection, notamment en ce qui concerne le cancer du col de l'utérus ; de plus, sur le plan de la prévention, nous avons découvert que grâce au test Pap et au test HPV le plus moderne, il est possible d'identifier les lésions liées à l'infection dans le bourgeon, puis de les traiter efficacement avant qu'elles ne dégénèrent en tumeur. , cependant, nous sommes confrontés à une autre stratégie de prévention importante, représentée par la vaccination contre le virus du papillome humain.
Depuis quelques années, deux vaccins sont disponibles, un bivalent et un tétravalent, respectivement appelés Cervarix et Gardasil. Les deux vaccins sont capables de prévenir, dans presque tous les cas, une infection persistante par deux souches de papillomavirus à haut risque oncogène ; en particulier, ces vaccins protègent contre les HPV 16 et 18, qui sont à eux seuls responsables de 70 % des cas de cancer du col de l'utérus. De plus, seul le vaccin tétravalent, donc Gardasil, protège également contre les génotypes 6 et 11, qui sont associés à des altérations bénignes appelées verrues génitales ou verrues. Comme tout autre vaccin, Cervarix et Gardasil agissent en stimulant les défenses immunitaires de l'organisme, afin d'induire une protection immunitaire contre l'infection. De cette façon, ils contribuent de manière significative à la prévention du cancer du col de l'utérus. , et la vaccination est moins efficace chez les femmes qui ont déjà contracté l'infection au VPH, qui est très fréquente chez les personnes sexuellement actives.
Le vaccin contre le virus du papillome humain n'est pas obligatoire, mais est toujours recommandé par le ministère de la Santé. L'offre gratuite du vaccin est prévue pour les adolescents entrant dans la 12e année, ou 11 ans. En effet, à cet âge, on suppose que la majorité des filles n'ont pas encore commencé l'activité sexuelle.De plus, certaines études ont montré que la réponse immunitaire chez les adolescents est supérieure à celle des jeunes femmes. Il convient également de souligner que certaines Régions offrent la vaccination gratuite même à des segments plus larges de la population, de moins de 26 ans. Cependant, la vaccination peut également être pratiquée contre rémunération par des femmes en dehors de ces tranches d'âge, sous réserve de l'indication et de la prescription de leur médecin. Mais d'abord, si la femme a déjà eu des rapports sexuels, il lui est généralement conseillé d'effectuer le test HPV. En général, en effet, une protection maximale est obtenue si le vaccin est réalisé avant toute exposition au virus, donc avant les rapports sexuels. De plus, des recherches récentes ont soulevé la possibilité de vacciner également les hommes.
Le vaccin est administré par injection dans le muscle deltoïde, c'est-à-dire dans la partie supérieure du bras. Le calendrier de vaccination nécessite trois injections différentes à des intervalles définis, nous aurons donc une dose initiale et deux rappels ultérieurs, dans les 6 mois suivant la première. Pour obtenir une protection adéquate, il est très important que les trois doses soient administrées. La vaccination est généralement bien tolérée. Les effets secondaires qui peuvent éventuellement survenir après l'administration du vaccin comprennent la douleur, la rougeur, l'enflure et les démangeaisons au site d'injection. Ces réactions locales au vaccin sont généralement bénignes et en tout cas transitoires, et disparaissent spontanément en quelques jours. Les autres effets indésirables consécutifs à la vaccination sont l'apparition de fièvre, d'urticaire et, uniquement pour le bivalent, de maux de tête, de nausées, de douleurs abdominales, musculaires ou articulaires.
Une dose de vaccin est composée de particules de type viral (appelées VLP), produites avec la technologie de recombinaison de l'ADN, par lesquelles des antigènes viraux purifiés sont obtenus. En termes simples, les coquilles vides des HPV 6, 11, 16 et 18 sont reproduites en laboratoire ; cette coquille est vide puisqu'elle ne contient ni ADN ni autres protéines virales. Précisément parce qu'il ne contient pas d'acides nucléiques viraux, il n'y a aucune possibilité que le vaccin provoque l'infection. Par conséquent, les particules injectées ne sont ni infectieuses ni oncogènes, mais conservent la capacité de stimuler une réponse anticorps significative. Ainsi, en cas de contact futur avec le virus du papillome, l'organisme sera en mesure de combattre l'infection. Par conséquent, il ne sera pas possible de vérifier les modifications cervicales précancéreuses, ni l'évolution conséquente vers une tumeur.
Mais attention, le vaccin ne doit pas vous inciter à baisser la garde contre les dangers liés aux infections à papillomavirus. En d'autres termes, les femmes vaccinées devront également subir un dépistage périodique du cancer du col de l'utérus. En effet, comme nous l'avons vu, le vaccin ne protège que des souches 16 et 18, alors qu'il ne garantit pas une couverture aussi efficace contre les autres HPV à potentiel oncogène. Même après toute vaccination, il est donc très important de continuer à subir régulièrement des tests Pap ou des tests HPV.