Le test de provocation bronchique à la Méthacholine (TPBM) est un test largement utilisé dans le domaine pneumologique, où il est utilisé pour l'étude de l'hyper-réactivité bronchique.
Hyper-réactivité bronchique
Qu'est-ce que ça veut dire?

Cette affection, typique des asthmatiques, consiste en une « réponse broncho-constrictive anormale à divers stimuli, qui peuvent être à la fois internes (humeurs, émotions) et externes à l'organisme (allergènes, air froid et humide, effort physique, infections virales).
Lorsque l'organisme est exposé à de tels stimuli, les voies respiratoires d'un sujet présentant une hyperréactivité bronchique ont tendance à se fermer avec une facilité et une intensité excessives.On parle d'hyperactivité bronchique précisément parce que les mêmes stimuli, à la même dose, ne provoquent pas réponses significatives chez les sujets sains.
Causes
Outre les asthmatiques, une "réactivité bronchique excessive peut également être enregistrée chez les sujets obèses et dans les derniers mois de la grossesse.
L'hyper-réactivité est également caractéristique de diverses maladies, telles que la BPCO (maladie pulmonaire obstructive chronique), la bronchectasie, la dermatite atopique, la rhinite allergique et non allergique, la mucoviscidose, l'insuffisance cardiaque et les infections virales des voies respiratoires.
Emploi dans l'étude de l'asthme
Cependant, la signification diagnostique du test à la méthacholine reste principalement liée à l'étude de l'asthme bronchique.
Sa large utilisation en pratique clinique est donnée par la bonne reproductibilité des résultats et par la bonne sécurité, avec un faible risque d'effets secondaires systémiques (aucun événement fatal ou effet secondaire grave lié à l'exécution du TPBM n'est rapporté dans la littérature). sensibilité, tout en considérant les causes possibles d'hyperréactivité bronchique diverses et déjà répertoriées, la spécificité du test à la méthacholine est modérée.
En fin de compte, le test à la méthacholine est un test plus utile pour écarter que pour confirmer le diagnostic d'asthme bronchique. En effet, la valeur prédictive négative du test est supérieure à la valeur prédictive positive. En ce sens, il est particulièrement utile lorsque les symptômes, la spirométrie et le test de réversibilité ne permettent pas de confirmer ou d'exclure le diagnostic. Si l'asthme est déjà connu, le test à la méthacholine permet plutôt d'évaluer la gravité de la crise d'asthme.
Sur quels principes repose-t-il ?
Le test à la méthacholine exploite une caractéristique particulière de cette substance. La méthacholine est un agoniste muscarinique synthétique de l'acétylcholine qui, aux doses utilisées dans ce test, est capable de déclencher une petite crise asthmatique post-inhalation uniquement chez les sujets présentant une hyperréactivité bronchique.Après son apparition, cette crise peut être efficacement contrôlée et résolue. en administrant un médicament bronchodilatateur inhalé (spray ou aérosol).
Comment est-il fait?
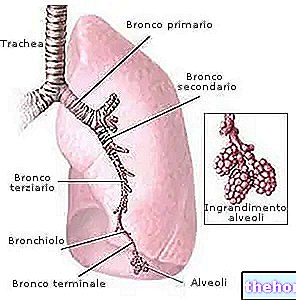
Pour évaluer et quantifier le degré de réactivité bronchique, le test consiste en l'administration en aérosol de doses croissantes de méthacholine, suivie, après chaque inhalation, d'une spirométrie.
Les résultats de cette dernière sont comparés à ceux de la spirométrie basale, réalisée avant le début du test afin d'évaluer une éventuelle obstruction bronchique préexistante.
On obtient ainsi une courbe dose-réponse qui exprime le degré de réactivité bronchique du sujet. Plus la dose de méthacholine capable de provoquer une bronchoconstriction est faible, plus le degré d'hyperréactivité bronchique est élevé.
Le test est arrêté lorsque la dose de méthacholine administrée détermine une légère obstruction bronchique (constatée par la réduction de 20 % ou plus du VEMS initial - paramètre spirométrique), ou après inhalation de la dose maximale attendue. Le médecin intervient en administrant un médicament bronchodilatateur (spray ou aérosol).
La préparation du test
L'hyperréactivité bronchique pouvant varier dans le temps, augmentant lors des exacerbations et diminuant lors du traitement par corticoïdes inhalés, des précautions particulières doivent être prises avant le test à la méthacholine, telles que la suspension de certaines thérapies éventuellement en cours. mais avant le test de provocation bronchique avec de la méthacholine, il est généralement nécessaire d'arrêter de fumer pendant au moins 24 heures et en même temps :
- thé, café, guarana, maté, coca-cola et autres sources de caféine pendant au moins 24 heures
- Bronchodilatateurs à courte durée d'action (par ex. Ventoline, Broncovaleas) : pendant au moins 8 à 12 heures
- Bronchodilatateurs à action prolongée : pendant au moins 24 heures
- Antileucotriènes (Montegen, Singulair, Lukasm, Zafirst etc.) pendant au moins 24 heures
- Bromure d'ipratropium (Atem) - oxitropium pendant au moins 24-48h
- Bromure de tiotropium (Spiriva) pendant au moins 48h-1 semaine
- Antihistaminiques (par exemple Formistin, Aerius) pendant au moins 72 heures
- Hormones - corticoïdes : pendant au moins 4 semaines
- Théophylline de durée d'action moyenne (Theo Dur, Ansimar) pendant au moins 24 heures
- Théophylline à action prolongée (Respicur, TheoNova) pendant au moins 48 heures
VEUILLEZ NOTER : Les périodes d'attente recommandées pour chaque médicament peuvent varier légèrement selon le centre médical effectuant le test de provocation à la méthacholine.
Si les facteurs précités diminuent la réponse physiologique à la méthacholine, d'autres l'amplifient ; c'est le cas, par exemple, de l'exposition aux allergènes ou sensibilisants sur le lieu de travail, des infections respiratoires virales, des polluants atmosphériques, de la fumée de cigarette, des irritants chimiques et des B-bloquants. médicaments.
Contre-indications
Le test de stimulation bronchique à la méthacholine est contre-indiqué dans les cas suivants :
- Crise cardiaque récente ou épisodes d'angine de poitrine au cours des trois derniers mois
- Ischémie récente ou hémorragie cérébrale (trois derniers mois);
- Anévrisme artériel connu ;
- Hypertension artérielle sévère non contrôlée : systolique > 200 mmHg, diastolique > 100 mmHg ;
- L'épilepsie dans le traitement médicamenteux ;
- État de grossesse ou d'allaitement;
- Incapacité à effectuer correctement la spirométrie ;
- Utilisation actuelle d'inhibiteurs de la cholinestérase (utilisés dans le traitement de la myasthénie grave);
- Limitation sévère du débit : VEMS <50 % prévu ou <1,0 L ;
- Limitation modérée du débit VEMS < 60 % prédit ou <1,5 L ;

.jpg)