Le terme dyspepsie est d'origine grecque (dys-pepto) et signifie « digestion difficile ».

Il existe différentes formes de dyspepsie, qui peuvent être différenciées selon les symptômes prédominants et la cause sous-jacente.
Le tableau symptomatologique peut être variable, mais il se caractérise toujours par une sensation de difficulté digestive.
Les causes se trouvent dans :
- Adaptation gastrique altérée à la prise alimentaire.
- Vidange gastrique retardée.
- Hypersensibilité viscérale.
- Altération de la motilité de l'intestin grêle.
- Altération du contrôle nerveux moteur.
Que faire
- Identifier les principaux symptômes, qui doivent être présents depuis au moins 6 mois et systématiquement depuis 3 :
- Douleur épigastrique.
- Plénitude postprandiale.
- Satiété précoce.
- La nausée.
- Il vomit.
- éructations.
- Contactez votre médecin de soins primaires ou votre gastro-entérologue qui établira le diagnostic spécifique.
- Sur la base du tableau symptomatologique, la dyspepsie peut être définie :
- Postprandial.
- Epigastrique douloureuse.
- Selon les causes, cependant, la dyspepsie peut être définie :
- Dyspepsie organique : secondaire à des pathologies du tube digestif ou extra-digestif. Les déclencheurs peuvent être différents :
- Désordres digestifs:
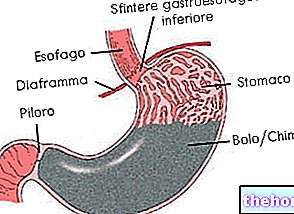
- Reflux gastro-œsophagien (RGO) : Le remède consiste en un régime alimentaire spécifique, associé à des modifications du mode de vie. De plus, certains médicaments sont recommandés.
- Tumeurs oesophagiennes : une intervention chirurgicale est nécessaire.
- Ulcère gastroduodénal : un traitement diététique, un changement de mode de vie, l'administration de médicaments et parfois une intervention chirurgicale sont nécessaires.
- Tumeurs gastriques : une intervention chirurgicale est nécessaire.
- Lithiase biliaire : un régime dédié, une administration de médicaments et parfois une intervention chirurgicale sont nécessaires.
- Pancréatopathies : le remède varie selon l'agent étiologique.
- Pathologies extradigestives (nous ne mentionnerons pas le remède spécifique car il sort du cadre de l'article) :
- Endocrinopathies.
- Insuffisance cardiaque congestive.
- Insuffisance rénale.
- Collagénopathies.
- Vascularite.
- Désordres digestifs:
- Dyspepsie fonctionnelle : reconnaissable par l'absence de problèmes organiques (digestifs ou systémiques) La cause pourrait être un dysfonctionnement moteur causé par la perte de neurones nitrergiques dans la paroi gastrique (sensorielle et motrice).
- Dyspepsie organique : secondaire à des pathologies du tube digestif ou extra-digestif. Les déclencheurs peuvent être différents :
NB : La dyspepsie organique a un « pourcentage élevé de comorbidité » pour l'infection à Helicobacter pylori. Cependant, il n'existe aucune preuve scientifique que cette dernière puisse à elle seule être responsable de la dyspepsie.
Ce qu'il ne faut pas faire
- Ignorez les symptômes : comme la dyspepsie peut être causée par des maladies même graves, ignorer les symptômes peut entraîner une détérioration de la santé.
- Ne cherchez pas de soins médicaux.
- Adopter un régime et un mode de vie qui aggravent la digestion et les symptômes.
- Après le diagnostic, ne pas se conformer à un traitement spécifique.
Ce qu'il faut manger
L'alimentation pour la dyspepsie est un facteur très important, mais les conseils généraux ne sont pas très spécifiques ; en cas de comorbidité il faut respecter les règles précises de la pathologie :
- Mâchez soigneusement.
- Ne buvez pas excessivement pendant les repas et ne mangez pas "à sec" : 1 à 2 verres par repas suffisent.
- Régulariser les repas.
- Divisez l'alimentation en au moins 5 à 6 repas par jour, dont le plus abondant doit être le déjeuner, par exemple : 15 % des calories au petit-déjeuner, 3 collations à 10 %, le déjeuner 30 % et le dîner à 25 %.
- Partagez les calories de manière équilibrée ; la ration de graisses revêt une importance particulière, qui doit être consommée dans des proportions égales à 25 % des calories consommées. Il suffit de consommer du lait/yaourt partiellement ou totalement écrémé, très peu de fromages, viandes maigres et poissons, quelques œufs entiers par semaine, pas plus de 10g de fruits secs par jour et assaisonner chaque plat avec seulement 1 cuillère à café d'huile.
- Choisissez des portions et des repas de taille appropriée : par exemple, pas plus de 80 g de pâtes ou de légumineuses séchées, pas plus de deux tranches de pain par repas, pas plus de 150 g de viande ou de poisson, pas plus de deux œufs à la fois (cuits sans graisses) etc.
- À l'exception du sommeil nocturne, ne laissez pas s'écouler plus de 3 heures entre les repas.
- Privilégiez les cuissons légères : bouillie, vapeur, sous-vide, marmite, etc.
Ce qu'il ne faut PAS manger
- Évitez les gros repas.
- Évitez les grosses portions.
- Évitez le jeûne.
- Évitez de manger avant de vous coucher ou de trop manger avant de rester immobile (couché ou assis).
- De nombreux diagnostics de dyspepsie sont compliqués par une « intolérance alimentaire ou » une allergie. La première règle est d'éliminer tous les facteurs responsables des effets indésirables ; les plus fréquents sont le lactose (intolérance au lactose) et le gluten (maladie cœliaque).
- En particulier dans les dyspepsies douloureuses ulcéreuses, il est nécessaire d'éliminer :
- Aliments irritants : piment, poivre, excès d'ail et d'oignon, gingembre, raifort, wasabi etc.
- Excès d'alcool.
- Boissons et aliments contenant des xanthines : café, thé (surtout fermenté), cacao, chocolat, boissons énergisantes, etc.
- Boissons acides et/ou gazeuses : cola, gazéifiée, soda à l'orange etc.
- Surtout dans la dyspepsie avec dysmobilité et sensation de plénitude postprandiale, il est nécessaire d'éliminer :
- Les assaisonnements excessifs, notamment de faible valeur nutritionnelle : margarine, huile de palme ou de plamiste, autres huiles végétales hydrogénées ou bi-fractionnées, saindoux, dégoulinant de graisse, etc.
- Les aliments gras, notamment à faible valeur nutritionnelle : mascarpone, crème, charcuterie, viande de restauration rapide, fritures, snacks, sucreries, etc.
- Évitez les aliments qui affectent négativement le trophisme du sphincter inférieur de l'œsophage : par exemple, la menthe, le cacao, etc.
- Évitez les méthodes de cuisson lourdes : friture, ragoût, etc.
Remèdes et remèdes naturels
Comme les autres thérapies, elles sont extrêmement spécifiques. Ci-dessous, nous allons lister les plus utilisés:
- Pour la dyspepsie causée par le reflux gastro-œsophagien :
- Alcaloïdes à action anticholinergique qui réduisent la sécrétion gastrique :
- Atropine et scopolamine : contenues dans les feuilles d'Atropa belladonna. ATTENTION! Son utilisation n'est plus recommandée en raison des effets secondaires potentiels ; de plus, les baies de la même plante sont très toxiques.
- Médicaments mucilagineux qui protègent la membrane muqueuse de l'estomac et de l'œsophage :
- Guimauve, acide alginique, mauve, lichen d'Islande et gel d'aloès.
- Pour la dyspepsie causée par la gastrite et l'ulcère gastroduodénal :
- Bicarbonate de sodium (NaHCO3) : en solution aqueuse, il intervient rapidement, mais provoque quelques effets secondaires tels que : alcalinisation des urines, gonflement, hypersodémie et parfois diarrhée.
- Phytothérapie : certaines plantes sont capables d'améliorer les symptômes de l'ulcère gastroduodénal ou d'agir positivement sur le mécanisme d'action. Les plus connus sont :
- Hypericum.
- Réglisse.
- Fleur de la passion.
- Camomille.
- Consolider.
- Calendula.
- Alginates et médicaments mucilagineux qui recouvrent la muqueuse gastrique, la protégeant des agents agressifs :
- Mélisse.
- Altéa.
- Mauve.
- Lichen islandais.
- Calendula.
- Teintures mères à effet cicatrisant :
- Salicaire
- Fraise.
- Ail : peut faciliter l'éradication d'Helicobacter pylori, mais il stimule la sécrétion gastrique et est contre-indiqué en cas d'ulcère (voir Helicobacter pylori - Le vaincre avec des remèdes naturels.
- Huile essentielle de clou de girofle.
- Pour la dyspepsie causée par la lithiase biliaire :
- Chardon-Marie.
- Artichaut.
- Grande aunée.
- Fenouil.
- Aubergine.
- Bourrache.
- Menthe poivrée.
- Absinthe.
- Avoine.
- Cerise.
- Oignon.
- Fraise.
- Citron.
- Raisin.
- Rhubarbe.
- Audacieux.
- Aloès.
- Chicorée.
- Romarin.
- Pissenlit (controversé).
Traitement pharmacologique
- Pour la dyspepsie causée par le reflux gastro-œsophagien et l'ulcère gastroduodénal :
- Antagonistes des récepteurs H2 de l'histamine : ranitidine, cimétidine (ex. Ulis, Biomag, Tagamet), famotidine et nizatidine (ex. Nizax, Cronizat, Zanizal) Pour une utilisation orale et rarement parentérale, ils inactivent la pompe à protons et réduisent la libération d'ions hydrogène.
- Antiacides (tels que l'hydroxyde d'aluminium avec l'hydroxyde de magnésium, par exemple Maalox plus).
- Inhibiteurs de la pompe à protons : bloquent la production d'histamine, de gastrine et d'acétylcholine ; en association avec des antibiotiques, ils favorisent l'élimination d'Helicobacter pylori. Par exemple:
- Pantoprazole (tel que Peptazol, Pantorc, Nolpaza, Gastroloc).
- Oméprazole (comme Antra, Nansem, Losec, Xantrazol).
- Lansoprazole (comme Pergastid, Lomevel, Lansox).
- Protecteurs de la muqueuse gastrique :
- Sucralfate (par exemple Degastril, Citogel).
- Composés du bismuth (par exemple, salicylate de bismuth).
- Analogues des prostaglandines : protègent la muqueuse en réduisant la sécrétion gastrique ; par exemple le Misoprostol (comme Cytotec).
- Antibiotiques contre Helicobacter pylori :
- Amoxicilline : par exemple Augmentin, Klavux.
- Métronidazole : par exemple Metronid, Deflamon.
- Clarithromycine.
- Pour la dyspepsie due à une lithiase biliaire :
- Acide ursodésoxycholique ou ursodiol (ex. Ursobil HT, Ursodes AGE Acid, Litursol) : ils ont tendance à dissoudre les petits calculs transparents.
- Terpènes : rendent la bile plus soluble.
- Acide chénodésoxycholique : a tendance à dissoudre les calculs.
- Diurétiques thiazidiques (ex. Hydrochlorothiazide : ex. Moduretic, Esidrex) : utiles contre les agrégats calciques.
La prévention
La prévention de la dyspepsie, dans la mesure du possible, pourrait se résumer comme suit :
- Prévenir ou traiter le reflux gastro-œsophagien.
- Aide à éviter l'apparition de néoplasmes œsophagiens.
- Prévenir ou guérir la gastrite et l'ulcère gastroduodénal.
- Il aide à éviter l'apparition de néoplasmes gastriques.
- Prévenir ou guérir la lithiase biliaire.
- Prévenir ou traiter les pancréatopathies.
- Eviter la perte de neurones gastriques : elle est typique des pathologies gastriques sévères.
Traitements médicaux
- Dans le cas du cancer, la chirurgie vise à retirer ce dernier et les tissus fragilisés.
- Pour la dyspepsie causée par le reflux gastro-œsophagien :
- Cette opération peut être réalisée en laparoscopie (fundoplicature), dans le but de restaurer la fonctionnalité du sphincter gastro-œsophagien.
- Pour la dyspepsie causée par l'ulcère gastroduodénal :
- Excision des branches gastriques du nerf vague, dans le but de réduire la sécrétion gastrique.
- Gastrectomie : résection d'une partie de l'estomac.
- Pour la dyspepsie due à une lithiase biliaire :
- Cholécystectomie traditionnelle : invasive ; il s'agit d'une incision chirurgicale importante mais a un taux de réussite très élevé.
- Vidéolaparochirurgie : mini-invasive ; les coupures sont petites mais elle est limitée lorsque la vésicule biliaire est cachée. Dans ce cas, la méthode traditionnelle est utilisée.