Causée par des facteurs encore mal connus, l'endométriose intestinale se manifeste, dans les cas symptomatiques, par : des douleurs abdominales lors de la défécation et des selles, des douleurs pelvi-abdominales récurrentes, des crampes abdominales, des diarrhées alternant avec la constipation, etc.
Le diagnostic de l'endométriose intestinale n'est pas simple et nécessite plusieurs investigations.
Le traitement varie en fonction de facteurs tels que la gravité des symptômes et la volonté de la patiente de rechercher ou non une grossesse à l'avenir.
Typique des femmes en âge de procréer, l'endométriose est l'une des causes les plus fréquentes de douleur pelvienne chronique.
Malgré de nombreuses études sur ce sujet, l'endométriose reste une pathologie largement méconnue, notamment en ce qui concerne les causes et ses conséquences sur la fertilité.
Endomètre ectopique
L'endomètre ectopique est l'endomètre qui, dans l'endométriose, se développe à l'extérieur de l'utérus et dans des parties inappropriées de celui-ci.
L'endomètre ectopique se comporte exactement comme l'endomètre physiologique qui recouvre la paroi interne de l'utérus ; cela signifie que, environ une fois par mois, chez les femmes encore menstruées, il se décompose sous l'influence des hormones du cycle menstruel, donnant vie à des lésions sanglantes et douloureuses.
L'endomètre
Très vascularisé et riche en glandes mucipares, l'endomètre représente la couche cellulaire la plus interne de l'utérus ainsi que sa membrane muqueuse.
Grâce à l'effet des œstrogènes et de la progestérone - les hormones sécrétées par les ovaires pendant le cycle menstruel - l'endomètre se renouvelle régulièrement, assurant ainsi la présence constante d'un environnement propice à l'implantation d'un embryon.
L'implantation de ces cellules à l'intérieur de la cavité abdomino-pelvienne est responsable du phénomène également appelé « îlots endométriosiques ».
La théorie de la dissémination lymphatique et sanguine est l'hypothèse la plus accréditée, pour expliquer toute la présence d'endomètre en dehors de la cavité pelvienne et qui ne peut dépendre d'un transport rétrograde.
La théorie de la prédisposition génétique repose sur le constat qu'un nombre non négligeable de femmes atteintes d'endométriose ont un premier parent (évidemment féminin) atteint de la même affection.
N.B : les théories causales proposées sont valables pour tout type d'endométriose.
Facteurs de risque d'endométriose intestinale
Certaines preuves suggèrent que le risque de développer une endométriose intestinale (et, plus généralement, le phénomène de « l'endométriose) est plus important en cas de :
- Nulliparité. C'est le terme médical utilisé pour désigner les femmes qui n'ont jamais accouché ;
- Menarca (c'est-à-dire la première menstruation) à un âge précoce;
- Ménopause à un âge très avancé;
- Cycles menstruels courts (par exemple, d'une durée inférieure à 27 jours);
- menstruation très prolongée (durée supérieure à 7 jours);
- Des niveaux élevés d'œstrogènes dans le corps ou une "exposition aux œstrogènes qui s'ajoute à la quantité d'œstrogènes produite normalement par le corps » ;
- Forte consommation d'alcool;
- Antécédents familiaux d'endométriose;
- La présence de toute condition médicale qui empêche le passage normal du flux menstruel à l'extérieur du corps ;
- La présence d'anomalies utérines.
Types d'endométriose intestinale
L'endométriose intestinale peut affecter :
- Le tractus du gros intestin précédant immédiatement le rectum (côlon sigmoïde et/ou descendant).
- Le rectum (qui fait toujours partie du « gros intestin ») ; parfois, cette variante de l'endométriose intestinale touche aussi le vagin (endométriose recto-vaginale).
- L'appendice iléo-caecal (appartient au tout premier tractus du gros intestin).
- L'intestin grêle.
De plus, l'endométriose intestinale peut être distinguée comme superficielle ou profonde : elle est superficielle, lorsque l'endomètre ectopique qui la distingue s'est développé à la surface externe de l'intestin ; elle est profonde, cependant, lorsque l'endomètre ectopique a réussi à pénétrer la paroi intestinale. .
Épidémiologie
Selon certaines sources fiables, environ un tiers des femmes atteintes d'endométriose auraient des portions de l'endomètre dans l'intestin ; Ajoutez à cela que, selon une statistique de 2018, l'intestin serait, après les organes du système génital (ex. trompes de Fallope, vagin, etc.) le siège le plus fréquent de l'endométriose.
Dans la plupart des cas (environ 90 %), l'endométriose intestinale concerne le tractus du gros intestin appelé rectum ou le tractus qui le précède immédiatement (sigma) ; plus rarement, elle touche l'appendice et/ou l'intestin grêle.
;En raison de symptômes tels que des douleurs abdominales lors de la défécation et une alternance de diarrhée et de constipation, l'endométriose intestinale est souvent confondue avec une affection du système digestif bien connue et courante qui provoque des problèmes similaires : le syndrome du côlon irritable (ou "côlon irritable).
Variabilité de l'endométriose intestinale
Comme d'autres formes d'endométriose, l'endométriose intestinale a également tendance à varier en termes de présentation symptomatique d'un patient à l'autre ; en termes pratiques, cela signifie que chaque femme atteinte d'endométriose intestinale représente un cas en soi.
Complications de l'endométriose intestinale
L'endométriose intestinale peut provoquer la formation d'un ou plusieurs kystes endométriosiques et/ou d'adhérences ; de plus, elle peut altérer la capacité de concevoir entraînant une infertilité.
Stérilité dans l'endométriose
Plusieurs études ont montré que l'infertilité (c'est-à-dire l'incapacité de concevoir) est une complication de l'endométriose qui touche environ 30 à 40 % des patientes ; cela signifie qu'il est assez commun.
, examen physique, examen gynécologique, imagerie diagnostique (échographie transvaginale ou transrectale, résonance magnétique, scanner) et, parfois, procédures complexes telles que la sigmoïdoscopie et/ou la laparoscopie à des fins diagnostiques.
La figure professionnelle dans le domaine médical qui a les compétences pour identifier une condition telle que l'endométriose intestinale est le gynécologue.
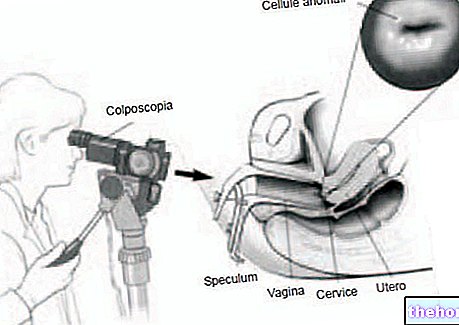
Examen gynécologique
L'examen gynécologique consiste en une évaluation physiologique et pathologique de l'appareil génital féminin ; en particulier, le médecin qui le pratique est chargé d'observer et de palper les organes génitaux externes (vulve, grandes et petites lèvres) et internes (vagin et col de l'utérus).
Diagnostic par imagerie, sigmoïdoscopie et laparoscopie : à quoi servent-ils ?
L'imagerie diagnostique et, si nécessaire, la sigmoïdoscopie et la laparoscopie servent non seulement à vérifier la présence d'endomètre ectopique intestinal, mais aussi à établir l'étendue et la gravité de l'endométriose intestinale.
Comment reconnaître l'endométriose intestinale asymptomatique ?
Lorsque l'endométriose intestinale est asymptomatique, sa détection est souvent purement fortuite, lors d'examens abdominaux ou d'interventions chirurgicales réalisées pour d'autres raisons.
et/ouImportant!
Le traitement conservateur de l'endométriose intestinale n'élimine en aucun cas l'endomètre ectopique; en fait, cela vous permet seulement de contrôler les symptômes.
Médicaments contre la douleur
Parmi les analgésiques les plus prescrits en cas d'endométriose intestinale, le paracétamol et l'ibuprofène, un AINS, sont rapportés.
Comme tous les médicaments, l'utilisation inappropriée des médicaments ci-dessus peut avoir des effets secondaires, parfois même très graves ; il est donc préférable de consulter votre médecin avant de les prendre.
Hormonothérapie à action anti-œstrogénique
L'hormonothérapie à action anti-œstrogénique vise à contrôler les taux d'œstrogènes, afin de réduire l'étendue de la desquamation dont l'endomètre ectopique intestinal est soumis à chaque cycle menstruel.
Les médicaments utilisés pour l'hormonothérapie à action anti-œstrogénique comprennent:
- Les dérivés de la progestérone, également appelés progestatifs (ex : noréthindrone et médroxyprogestérone) ;
- Les dérivés des androgènes (ex : danazol et gestrinone) ;
- Analogues synthétiques de l'hormone de libération de l'hormone lutéinisante, également connus sous le nom d'analogues synthétiques de la LH-RH (par exemple : leuproréline, goséréline, triptoréline et leuprolide).
Traitement chirurgical de l'endométriose intestinale
Le traitement chirurgical de l'endométriose intestinale vise à éliminer, dans la mesure du possible, l'endomètre ectopique ; il est indiqué lorsque le traitement conservateur est inefficace ou en cas de stérilité féminine due, très probablement, à l'endomètre ectopique.
Actuellement, trois types de chirurgies différentes sont disponibles pour l'élimination de l'endomètre ectopique de l'intestin :
- Chirurgie de résection intestinale segmentaire. Il implique l'ablation du segment intestinal affecté par l'endomètre ectopique, suivi de la jonction des deux moignons d'organes restants.
- La procédure de « rasage » Elle consiste à raser la partie de l'endomètre ectopique, sans impliquer l'intestin de quelque manière que ce soit ; son exécution laisse inévitablement des traces de tissu endométrial indésirable.
- Chirurgie de résection discoïde Elle est utilisée lorsque l'endomètre ectopique est de petite taille et implique l'ablation de la zone de l'intestin sur laquelle réside le tissu endométrial susmentionné, suivie de la fermeture du trou résultant.
Le choix du type de chirurgie à adopter revient au gynécologue traitant, qui décide en fonction de l'étendue et de la gravité de l'endométriose intestinale.
Il existe deux techniques possibles pour effectuer des interventions chirurgicales pour l'endométriose intestinale : la laparoscopie (qui est peu invasive) et la laparotomie (qui implique plutôt une "incision abdominale importante).
Après une chirurgie de l'endométriose intestinale, il y a une période d'hospitalisation de quelques jours, pendant laquelle le personnel médical surveille en permanence l'état de la patiente ; une fois à domicile, il peut s'écouler plusieurs semaines pour une récupération complète.