La tendance aux taches de rousseur est héritée des parents. Ces taches pigmentées apparaissent généralement dès le plus jeune âge et sont fréquentes chez les personnes à la peau claire et aux cheveux blonds ou roux (phototype 1 et 2). Les éphélides apparaissent principalement dans les zones exposées à la lumière (visage, parties supérieures du thorax et des membres supérieurs et décolleté).
Par rapport aux taches de rousseur, les taches de rousseur ont une couleur plus claire et une variation saisonnière, c'est-à-dire qu'elles s'accentuent généralement en été, avec l'exposition au soleil, et ont tendance à diminuer pendant la saison hivernale (elles ne sont donc pas permanentes). peut s'améliorer avec l'application de crèmes éclaircissantes et de peelings légers.
Taches de rousseur
Les taches de rousseur sont des décolorations hyperchromes de la peau, dues à une augmentation du nombre de mélanocytes dans les couches basales de l'épiderme, la mélanine produite en plus grande quantité se concentre donc dans certaines cellules. une couleur qui varie du brun clair au brun foncé et de forme irrégulière.
Les taches de rousseur peuvent apparaître dans différentes parties du corps, quelle que soit l'exposition de la peau au soleil : généralement, elles sont évidentes sur le visage, les épaules, les membres supérieurs et le dos des mains, mais elles peuvent également apparaître dans des zones cachées de la lumière et au niveau des muqueuses.
Étant une hyperpigmentation due à une accumulation de mélanine, une exposition solaire intense et prolongée peut accentuer et rendre ces taches plus nombreuses. Contrairement aux éphélides, elles ne disparaissent pas en période hivernale (elles sont permanentes) ; dans le cas des taches de rousseur, alors, le changement de couleur de l'été à l'hiver se produit, mais de manière moins intense. Les taches de rousseur peuvent être enlevées par le dermatologue avec un laser ou une diathermocoagulation.
s'aggrave avec l'exposition au soleil et à un éclairage artificiel intense. Cette sensation gênante, notamment, peut être retrouvée en cas d'uvéite, d'abrasion cornéenne, de conjonctivite, de kératite et de glaucome aigu.
De plus, l'ophtalmodynie solaire peut dépendre de méningites, de maux de tête et d'états fébriles divers.Dans d'autres cas, elle est la conséquence d'une irritation secondaire à une mauvaise utilisation des lentilles de contact.
Pour prévenir l'ophtalmodynie solaire et favoriser le bien-être oculaire, il est possible d'utiliser des lentilles de protection, conformément à la loi, qui filtrent la plupart des rayons ultraviolets.
(Trouble affectif saisonnier) ou des troubles de l'humeur saisonniers. Les femmes en souffrent davantage et, sans surprise, le TAS est également plus fréquent chez les personnes qui vivent loin de l'équateur, où il y a moins de lumière en hiver. Et c'est précisément la rareté de la lumière qui est remise en cause comme déclencheur de certains ajustements biologiques, qui selon les chercheurs expliqueraient la baisse d'humeur des mois d'hiver.
À cet égard, on a vu comment en hiver les niveaux de SERT, la protéine de transport de la sérotonine, augmentent. SERT se lie à la sérotonine dans la synapse, la renvoyant au neurone présynaptique et l'empêchant d'interagir avec ses propres récepteurs. Puisque la sérotonine est également connue comme une hormone de la bonne humeur, plus les niveaux de SERT sont élevés, plus la tendance à la dépression est grande ; sans surprise, plusieurs antidépresseurs agissent sur la protéine SERT pour augmenter les niveaux de sérotonine et avec eux une bonne humeur.
Une autre explication biochimique du TAS concerne l'augmentation de la sécrétion de mélatonine en réponse à une faible luminosité ; ce phénomène pourrait expliquer l'augmentation de la somnolence et la diminution de l'activité dont se plaignent de nombreuses personnes pendant les mois d'hiver.
ou des membranes cellulaires.
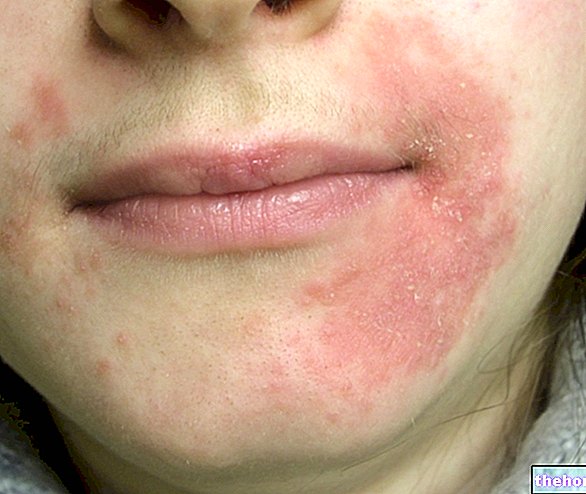
Les symptômes sont les mêmes que pour les coups de soleil : rougeurs, démangeaisons, gonflements et brûlures, jusqu'à de véritables brûlures avec apparition de cloques. Ils peuvent survenir dans les zones où le médicament topique a été appliqué ou, si le médicament est pris par voie orale ou parentérale, ils peuvent affecter toutes les zones exposées au soleil. La dose du médicament et la fréquence du traitement font également une différence. Les réactions sont plus prononcées si l'exposition solaire a été intense ou prolongée : elles durent généralement quelques jours et peuvent laisser des taches brunes.Le danger est plus grand si l'exposition coïncide avec le pic de concentration du principe actif dans le sang. Parmi les médicaments les plus courants pouvant interagir avec le soleil figurent : les antibiotiques (tétracyclines, quinolones et sulfamides), les contraceptifs oraux (pilule), les anti-inflammatoires (notamment ceux à appliquer sur la peau, comme les gels/patchs à base de kétoprofène) et les antihistaminiques (prométhazine).
Une discussion séparée mérite les soi-disant réactions photoallergiques qui ne surviennent que chez les individus prédisposés. Les symptômes n'apparaissent pas immédiatement, mais une fois sensibilisés, ils sont également déclenchés par de petites doses du médicament.
Dans tous les cas, il est conseillé de toujours vérifier ce qui est indiqué dans la notice du médicament pour la compatibilité avec l'exposition au soleil et de toujours utiliser une protection solaire adéquate en choisissant parmi les meilleures crèmes solaires du marché. S'il n'est pas possible de suspendre ou de reporter le traitement, évitez le soleil pendant la prise du médicament et pendant les deux semaines suivantes.
sain, durable et uniforme est obtenu progressivement, après environ 7 à 10 jours d'exposition au soleil.
Une fois un beau teint obtenu, il peut être intensifié avec des crèmes, des huiles et des baumes formulés avec des substances capables de favoriser la production de mélanine (le pigment responsable du bronzage).
Les intensificateurs de bronzage contiennent généralement de la tyrosine, qui rend la mélanine produite par la peau plus disponible et optimise la stimulation des rayons du soleil.
Les ingrédients comprennent souvent des substances capables d'aider la mélanine dans la photoprotection, comme le bêta-carotène.
Les intensificateurs de bronzage ne contiennent généralement pas de crèmes solaires, il est donc important de continuer à se protéger avec un photoprotecteur et de ne pas trop s'exposer au soleil, notamment en évitant les heures les plus chaudes de la journée.
il a pour fonction d'atténuer les effets résultant de l'exposition au soleil et d'améliorer l'état de la peau.Le bronzage et la production de mélanine sont, en effet, une défense de l'organisme face à une situation stressante. Tout d'abord, en effet, le rayonnement solaire provoque une réponse inflammatoire de la peau, qui se manifeste par des rougeurs, déshydratation, sensation de brûlure, érythème et autres symptômes plus ou moins gênants.
Il est donc nécessaire d'apporter à la peau des nutriments (comme l'arganier et le karité), des antioxydants (vitamines), des substances anti-rougeurs et apaisantes (aloès, allantoïne, calendula et panthénol).
L'application constante de lait, crèmes et beurres après l'exposition solaire préserve également la compacité de la couche superficielle de la peau et restaure le film hydrolipidique, luttant contre la déshydratation et la desquamation.
L'après-soleil doit toujours être utilisé, dès les premiers jours d'exposition, en l'appliquant généreusement et sur tout le corps.
formulé avec des substances nourrissantes et émollientes pour empêcher la peau de s'écailler, lavage après lavage. A la fin, donc, il est utile de regorger d'un après-soleil apaisant et hydratant, à appliquer et à masser jusqu'à absorption complète.
Une fois par semaine, il peut être utile d'utiliser un gommage doux. En effet, l'exfoliation supprime l'opacité apportée par les cellules mortes à la surface de la peau et redonne uniformité et luminosité à la peau bronzée.
ou l'oxyde de zinc, qui les rendent très proches d'une crème solaire protectrice.Malheureusement, les vêtements anti-UV peuvent perdre leurs caractéristiques après des lavages répétés ou s'ils sont trop serrés (les fibres s'étirent donc sur la peau).Comment choisir le facteur de protection
Le niveau de protection solaire des tissus est indiqué sur les étiquettes avec les initiales UPF (facteur de protection contre les ultraviolets). Une protection maximale est garantie par des vêtements avec UPF 50+.
En plus du facteur de protection, les vêtements conformes aux normes UNI portent également le symbole d'un soleil jaune sur l'étiquette et la référence au numéro de la norme EN 13758-2.
Où peut-on les trouver
Les vêtements de protection UV se trouvent principalement dans les magasins de vêtements de sport.Généralement, ils sont synthétiques (les fibres naturelles offrent moins de protection) et se reconnaissent à la texture du tissu, généralement plus dense que la normale, et aux couleurs sombres ou vives (elles absorbent mieux les rayons du soleil que le blanc).
ils ont besoin de protection. En effet, l'exposition aux rayons ultraviolets peut favoriser l'opacification progressive du cristallin, structure qui filtre et projette la lumière sur la rétine.De plus, le rayonnement solaire est impliqué dans "l'induction ou la progression des photokératites, des rétinopathies et des dégénérescences maculaires liées à" l'âge. .
Pour protéger votre vue, il est donc important de porter une paire de lunettes aux verres foncés de très haute qualité, équipées d'un filtre ultraviolet conforme à la loi, capable de bloquer au maximum le rayonnement solaire.
Pour les lunettes de soleil, il existe 4 degrés de protection anti-UV ; Le niveau 4 est recommandé dans les situations où il y a une forte exposition au soleil et à l'éblouissement (plage, haute altitude ou pistes de ski).
Dans tous les cas, il est conseillé de vérifier que le marquage CE, la certification des indices de qualité et de sécurité et la catégorie à laquelle il appartient sont toujours indiqués sur l'emballage ; les plus adaptés sont les verres de catégorie CE 3 ou 4.
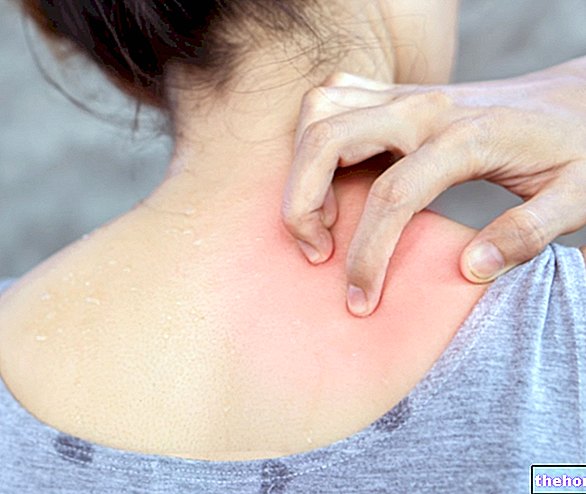
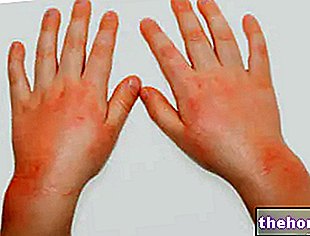
; de plus, il est important d'obtenir un bronzage étape par étape.Sur la peau exposée aux rayons UV, une série de symptômes typiques d'une réaction allergique apparaissent : démangeaisons, brûlures, papules et irritations. Dans de rares cas, lorsque de très grandes surfaces cutanées sont impliquées, des maux de tête, une dyspnée, des étourdissements, des nausées, une faiblesse, une syncope et d'autres manifestations systémiques peuvent également survenir.
L'étiologie n'est pas claire, mais le facteur déclenchant (la lumière ultraviolette) active probablement des éléments endogènes de la peau qui agissent comme des photoallergènes, ce qui conduit à la dégranulation des mastocytes, comme cela se produit dans d'autres types d'urticaire.L'urticaire solaire peut être classée en fonction des composants des UV. spectre (UVA, UVB et lumière visible) qui le détermine.
Les symptômes de l'urticaire solaire durent généralement de quelques minutes à quelques heures, mais ils peuvent devenir chroniques et s'aggraver ou s'aggraver avec les années.
Le traitement de l'urticaire solaire est complexe et peut inclure l'administration d'antihistaminiques, de corticostéroïdes topiques et une thérapie de désensibilisation (photothérapie).