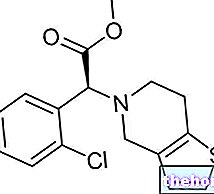
Voir aussi : médicaments cholinomimétiques directs
Les médicaments choline-mimétiques indirects ont un mécanisme d'action différent, qui implique le blocage réversible (effet thérapeutique) ou irréversible (effet toxique) de l'enzyme responsable de la dégradation de l'acétylcholine, de manière à augmenter sa concentration au niveau synaptique ; c'est pourquoi nous peuvent les définir comme des agonistes des récepteurs cholinergiques.
Pour comprendre le mécanisme d'action de cette classe de médicaments, il faut tout d'abord clarifier le fonctionnement de l'enzyme Acétylcholineestérase : elle possède deux sites, un chargé négativement avec lequel interagit la partie cationique de l'acétylcholine, et un site estérase responsable pour la dé-acétylation de l'acétylcholine. Les mimétiques indirects de la choline ont donc une partie cationique, qui interagit avec le site anionique de l'enziama, et un groupe fonctionnel similaire au site estérase ; selon le groupe fonctionnel qu'ils présentent, les inhibiteurs de la cholinestérase se répartissent en :
- alcools simples équipé d'un groupement ammonium quaternaire qui se lie au site actif de l'enzyme par des liaisons faibles (ioniques ou hydrogène), comme l'édrophonium ; le complexe enzyme-inhibiteur n'implique pas de liaisons covalentes, il résiste donc peu de temps;
- esters d'acide carbamique dotés d'alcools porteurs de groupements ammonium quaternaire ou de groupements amine tertiaire, tels que la néostigimine. Cette dernière subit une hydrolyse similaire à celle de l'acétylcholine, bien que la liaison covalente de l'enzyme carbamylée soit très résistante (jusqu'à 6 heures) ; il s'agit cependant d'un processus réversible ;
- dérivés organiques de l'acide phosphorique (phosphates organiques), se lient d'abord à l'enzyme et sont hydrolysés, il en résulte une enzyme phosphorylée au site actif.La liaison phosphore-enzyme est extrêmement stable et l'hydrolyse prend des temps très longs (des centaines d'heures) ; de plus, l'enzyme phosphorylée peut subir le processus de « vieillissement », cela implique la rupture d'une des deux liaisons oxygène-phosphore de l'inhibiteur et un renforcement supplémentaire de la liaison phosphore-enzyme. La vitesse de vieillissement varie selon la nature chimique de l'organe phosphaté, par exemple les gaz neurotoxiques, constituants des armes chimiques les plus dangereuses, ont un temps de vieillissement extrêmement réduit.Des substances fortement nucléophiles, comme la pralidoxime, sont capables de fractionner le phosphore. -liaison enzymatique, à condition qu'ils soient administrés avant le vieillissement. De nombreux phosphates organiques sont des liquides hautement liposolubles, donc bien absorbés par la peau, les poumons, le tractus gastro-intestinal et la conjonctive ; ce qui les rend très dangereux pour l'homme, mais tout aussi efficaces que les insecticides et les pesticides.En raison de la durée d'action considérable, qui dégénère en effet toxique, les inhibiteurs organo-phosphoriques sont parfois définis comme des inhibiteurs irréversibles de la cholinestérase, tandis que l'édrophonium et les carbamates tomberaient dans la catégorie des inhibiteurs réversibles. Une intoxication aux organes phosphoriques a des effets centraux et périphériques : confusion mentale, coma, augmentation des sécrétions, diarrhée, vomissements, ralentissement de l'activité cardiaque, broncho-constriction, fasciculations vasculaires initiales et paralysie musculaire ; la mort survient généralement par blocage des muscles respiratoires.
Les principales utilisations thérapeutiques des agonistes cholinergiques directs et indirects concernent :
- la thérapie du glaucome, où ils réduisent la pression intraoculaire par la contraction du muscle ciliaire, facilitant la sortie de l'humeur aqueuse ;
- atonie intestinale et vésicale postopératoire, dans ce cas le médecin doit d'abord s'assurer qu'il n'y a pas d'obstructions mécaniques, car une augmentation de la pression dans le tractus précédant l'obstruction pourrait conduire à une perforation ;
- comme antidotes en cas d'intoxication à l'atropine.
Les inhibiteurs de la cholinestérase sont également largement utilisés dans des maladies très graves, telles que la myasthénie et la maladie d'Alzheimer ; dans ce dernier cas, ils ralentissent l'apparition de la démence chez le patient en augmentant la concentration d'acétylcholine dans les zones cérébrales responsables des fonctions cognitives. La myasthénie est une maladie des jonctions neuromusculaires des muscles squelettiques, dans laquelle un processus auto-immun conduit au dysfonctionnement ou à la destruction des récepteurs nicotiniques; en d'autres termes, les muscles perdent la capacité de se contracter, donc l'administration de colino-mimétiques qui augmentent indirectement la concentration d'Ach est valable.
Les effets secondaires les plus courants liés à l'utilisation de médicaments colino-mimétiques sont dus à la stimulation excessive des récepteurs muscariniques, ils se caractérisent donc par: diarrhée, transpiration abondante, myosis, nausées et urgences urinaires.
Autres articles sur "Médicaments cholinomimétiques indirects"
- Nicotine, intoxication et abus de nicotine
- Médicaments antimuscariniques - atropine et scopolamine