Les personnes atteintes de bronchospasme ont du mal à respirer, toussent, ont une respiration sifflante en respirant et se plaignent d'une oppression thoracique. La présence de toux est liée à la production accrue de mucus par la membrane muqueuse des bronches et des bronchioles obstruées.
Les principales causes de bronchospasme sont l'asthme et la bronchite ; ces deux affections sont toutes deux inflammatoires.
Souvent, l'examen physique et l'évaluation des antécédents médicaux du patient sont suffisants pour un diagnostic définitif.
La thérapie est pharmacologique et consiste en des médicaments pour ouvrir les voies respiratoires (bêta2-agonistes et bronchodilatateurs anticholinergiques) et des médicaments anti-inflammatoires pour réduire l'état inflammatoire (corticoïdes).
Anatomie des bronches et des bronchioles
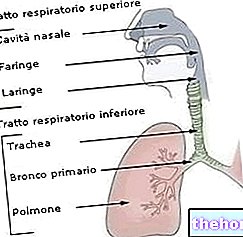
Les bronches représentent les voies respiratoires suivant la trachée.
Chez l'adulte, la trachée bifurque au niveau de la 4e à la 5e vertèbre thoracique pour donner naissance aux deux bronches primaires (ou principales), une pour le poumon droit et une pour le poumon gauche.
Les bronches primaires sont à leur tour subdivisées en branches de calibre toujours plus faible, constituant ce qu'on appelle dans le jargon médical l'arbre bronchique.
L'arbre bronchique est constitué des voies aériennes (ou respiratoires) externes aux poumons (bronches extrapulmonaires primaires) et des voies aériennes intrapulmonaires (broches secondaires et tertiaires, bronchioles, bronchioles terminales et bronchioles respiratoires).
A l'instar des voies aériennes supérieures (qui sont : les fosses nasales, le nasopharynx, le pharynx, le larynx et la trachée), les bronches ont pour fonction de transporter l'air provenant du milieu extérieur vers les unités fonctionnelles des poumons : les -appelées alvéoles.
Entourées d'un réseau dense de capillaires, les alvéoles sont de petits sacs, qui reçoivent l'air inhalé et permettent au sang de "se charger" de l'oxygène nécessaire à tout l'organisme. C'est dans les alvéoles, en effet, que se déroulent les échanges gazeux des l'oxygène a lieu. - le dioxyde de carbone entre le sang, circulant dans les capillaires, et l'air atmosphérique, introduit par la respiration.
Du point de vue histologique, le système broncho-bronchiole a tendance à changer progressivement de structure au fur et à mesure qu'il pénètre de plus en plus dans les poumons : dans les bronches primaires, la composante cartilagineuse est supérieure à la composante musculaire (il existe une similitude remarquable avec le trachée) ; à partir des bronches secondaires et jusqu'à juste avant les alvéoles, la composante musculaire prend le relais et remplace progressivement la composante cartilagineuse.
des bronches ou des bronchioles, ce qui provoque un rétrécissement, ou dans les cas particulièrement sévères, une « occlusion complète, des voies respiratoires.
Le rétrécissement ou l'occlusion total est généralement temporaire, donc tôt ou tard il y a une restauration de la perméabilité des voies respiratoires.
PRINCIPALES CONSÉQUENCES DU BRONCHOSPASME
Un individu souffrant de bronchospasme a du mal à respirer, car il existe un obstacle au passage de l'air à travers les bronches et / ou les bronchioles.
La situation est cependant un peu plus complexe qu'on ne le pense. En effet, le rétrécissement ou l'occlusion incite la muqueuse bronchique à produire de grandes quantités de mucus, qui :
- aide à bloquer l'air entrant dans les poumons,
- irrite la paroi interne des bronches (ou bronchioles) en l'enflammant
- favorise l'apparition de la toux (NB : la toux est un mécanisme défensif, qui sert à expulser ce mucus obstructif).

Figure : comparaison entre les voies respiratoires d'un asthmatique avec bronchospasme et d'un individu sain. On peut remarquer le rétrécissement du passage pour l'air et la présence de mucus (en jaune).
Agents infectieux pouvant provoquer une bronchite et, par la suite, des épisodes de bronchospasme.
- Virus de la grippe
- Virus syncytial
- Adénovirus
- Haemophilus influenzae
- Streptococcus pneumoniae
- Moraxella catarrhalis
La bronchite, en revanche, peut être une circonstance aiguë ou chronique, due à des infections respiratoires (telles que le rhume ou la grippe), la fumée de cigarette et/ou la pollution (environnementale, domestique ou professionnelle). Les formes chroniques de bronchite représentent un état morbide également connu sous le nom de maladie pulmonaire obstructive chronique (MPOC).
* Les allergènes sont des substances que l'organisme reconnaît et interprète comme étrangères et potentiellement dangereuses, méritant donc une attaque immunitaire visant à leur neutralisation.
AUTRES CAUSES
Chez les individus apparemment en bonne santé, les épisodes de bronchospasme peuvent également être causés par :
- Contact ou proximité de substances particulières (notamment pollen, poussières, aliments, moisissures, poils d'animaux, etc.), auxquelles il existe une « intolérance ou » une allergie.
- Une activité physique intense ou trop élevée par rapport aux possibilités de la personne qui la pratique.
- La prise de certains médicaments, y compris les antibiotiques, les AINS et les antihypertenseurs.La possibilité de provoquer un bronchospasme est généralement liée à l'intolérance d'un patient envers les médicaments susmentionnés.
- Anesthésie générale, pratiquée en chirurgie, avant certaines interventions très invasives.Dans ces situations, le bronchospasme représente une complication.
Sa mise en place est postérieure à l'application, par le médecin, du tube qui sert à soutenir la respiration du patient pendant l'opération.
FACTEURS DE RISQUE
Tous les asthmatiques, les personnes souffrant de bronchite, les personnes exposées aux déclencheurs de la bronchite (maladies infectieuses, environnements pollués, etc.) et les personnes allergiques à certaines des substances mentionnées ci-dessus sont évidemment à haut risque de bronchospasme.
qui caractérisent le bronchospasme sont :
- La toux. Le mécanisme qui déclenche la toux a déjà été abordé.
- Respiration sifflante et respiration sifflante. Chez les personnes souffrant d'asthme ou de bronchite chronique, ces difficultés respiratoires s'aggravent généralement le soir, tôt le matin ou après une activité physique.
- Présence de râles lors de la respiration. Ce sont des sons anormaux que le patient émet pendant les respirations.
- Oppression thoracique. C'est similaire à une sensation de pression dans la poitrine. Parfois, cela peut être ressenti comme une vraie douleur.
COMPLICATIONS
Si le bronchospasme est particulièrement grave et n'est pas correctement traité, les difficultés respiratoires peuvent durer suffisamment longtemps pour entraîner la mort du patient par asphyxie.
Les manifestations cliniques qui caractérisent la présence de difficultés respiratoires sévères sont : une dyspnée au repos, une cyanose (généralement au niveau des doigts) et une augmentation de la fréquence cardiaque.

QUAND VOIR LE MÉDECIN ?
Selon les médecins, il est bon de les contacter en présence de :
- Toux qui ne montre aucun signe de passage
- Hochets en respirant, qui, au lieu de s'améliorer, s'aggravent
- Fièvre
- Problèmes respiratoires mineurs
De plus, toujours selon l'avis des experts, ce sont des symptômes qui nécessitent un examen médical immédiat :
- Toux avec du sang
- Dyspnée et cyanose des doigts
- Douleur thoracique
- L'augmentation marquée de la fréquence cardiaque
TESTS INSTRUMENTAUX
Les tests instrumentaux, que les médecins utilisent pour établir un diagnostic définitif et rechercher les causes déclenchantes, sont :
- Radiographie pulmonaire. Il fournit une "image assez claire des poumons et d'autres structures dans la poitrine. Montre tout signe d'une" infection pulmonaire. C'est un test indolore, mais toujours peu invasif, car il expose le patient à une dose (très faible) de rayonnement ionisant.
- Spirométrie. Rapide, pratique et indolore, la spirométrie enregistre la capacité inspiratoire et expiratoire des poumons, et la perméabilité (c'est-à-dire l'ouverture) des voies respiratoires passant par ces derniers.
- TDM (tomodensitométrie axiale). Il fournit des images tridimensionnelles très complètes des organes contenus dans la cavité thoracique.Il est donc capable de montrer la plupart des anomalies pouvant affecter les poumons (signes d'infection, signes d'inflammation, etc.).
Il s'agit d'exposer le patient à une dose non négligeable de rayonnements ionisants, il est donc à considérer comme un test invasif (bien que totalement indolore).
Dans certaines circonstances, pour augmenter la qualité des images, le médecin administre un agent de contraste dans la circulation sanguine du patient. Si elle est utilisée, cette substance augmente le niveau d'invasivité de l'examen, car elle peut déclencher une réaction allergique (NB : cela survient généralement chez les sujets prédisposés).
BETA2-AGONISTES
Les bêta2-agonistes sont des dérivés de la noradrénaline.
Ces médicaments sont particulièrement adaptés pour soulager les symptômes qui caractérisent les crises d'asthme aiguës, car ils sont capables de libérer les muscles lisses des bronches et des bronchioles en très peu de temps.
Efficaces même lorsque les causes ne sont pas de nature asthmatique, les bêta2-agonistes les plus utilisés sont :
- Salbutamol
- Salmétérol
- Le formotérol
Veuillez noter: les bêta2-agonistes ne réduisent pas l'état inflammatoire de l'arbre bronchique, leur action se limite donc à l'amélioration du tableau symptomatologique.
BRONCHODILATEURS ANTICOLINERGIQUES
Comme le nom l'indique, les bronchodilatateurs anticholinergiques dilatent les voies respiratoires en agissant sur les muscles bronchiques. Le but ultime de leur apport est de permettre au patient de mieux respirer.
Il existe deux catégories de bronchodilatateurs anticholinergiques : les bronchodilatateurs anticholinergiques de courte durée d'action et les bronchodilatateurs anticholinergiques de longue durée. Les premiers entrent en action en très peu de temps, ce qui les rend particulièrement adaptés aux épisodes aigus de bronchospasme ; ces derniers agissent avec des durées plus longues, ce qui en fait des médicaments appropriés pour prévenir de futurs épisodes de bronchospasme.
Les bronchodilatateurs anticholinergiques les plus couramment administrés comprennent le bromure d'ipratropium et l'isoétarine.
Veuillez noter: comme les bêta2-agonistes, les bronchodilatateurs anticholinergiques ne soulagent également que les symptômes (ils n'améliorent pas l'état inflammatoire pouvant affecter les bronches et les bronchioles).
CORTISTEROIDES INHALÉS (OU INHALÉS)
Appartenant à la catégorie des médicaments stéroïdiens, les corticoïdes inhalés réduisent l'inflammation des voies respiratoires, leur utilisation permet au patient de mieux respirer et de soulager les difficultés respiratoires.
Comme tous les autres médicaments stéroïdiens, les corticostéroïdes inhalés, lorsqu'ils sont pris à des doses excessives ou pendant de longues périodes, provoquent divers effets secondaires, dont certains sont très graves.
Effets secondaires possibles des stéroïdes.
- Hypertension
- Diabète
- Affaiblissement des os ou ostéoporose
- Glaucome
- Surpoids ou obésité
- Ulcerès Gastriques
Ce sont quelques-unes des mesures préventives les plus importantes contre l'apparition du bronchospasme.


-non-sentire-gli-odori.jpg)
-quando-preoccuparsi.jpg)