Généralité
La rachianesthésie est une technique d'anesthésie locale, caractérisée par l'injection d'anesthésiques et d'analgésiques dans l'espace sous-arachnoïdien de la moelle épinière.
Son but est d'annuler la sensation douloureuse dans le bas du dos et le long des deux membres inférieurs.

La rachianesthésie est généralement réalisée par un médecin spécialisé dans les pratiques d'anesthésie locale et générale, c'est-à-dire l'anesthésiste.
La rachianesthésie est une méthode sûre et efficace qui n'implique pas que le patient s'endorme.
Bref examen de la moelle épinière
La moelle épinière représente, avec le cerveau, l'un des deux composants principaux qui constituent le système nerveux central (SNC), la partie la plus importante de l'ensemble du système nerveux de l'être humain.
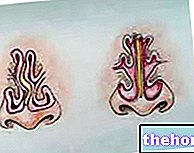
La moelle épinière réside dans la colonne vertébrale, une structure osseuse composée de 33 à 34 os superposés appelés vertèbres. Chaque vertèbre a un trou, appelé trou rachidien ou trou vertébral. canal rachidien, appelé canal rachidien, dans lequel se trouve la moelle épinière.
En s'interposant entre la moelle épinière et les parois internes du canal rachidien, il y a trois membranes superposées, avec une fonction protectrice, appelées génériquement méninges. Le menynx le plus externe est la dure-mère ; le méynx central est l'arachnoïde ; enfin, le méynx le plus interne est la pie-mère.
Qu'est-ce que la rachianesthésie?
La rachianesthésie est un type d'anesthésie locale, qui consiste à injecter des anesthésiques et des analgésiques dans le canal rachidien, précisément dans l'espace sous-arachnoïdien de la moelle épinière.

L'espace sous-arachnoïdien de la moelle épinière est l'espace rempli de liquide céphalo-rachidien (ou liquide céphalo-rachidien ou LCR), entre le méynx appelé arachnoïde et le méynx connu sous le nom de pie-mère.
QUI LE PREND ET O IL SE TROUVE
Comme la plupart des techniques d'anesthésie, la rachianesthésie est sous la responsabilité d'un médecin spécialiste : l'anesthésiste.
Généralement, sa réalisation a lieu en milieu hospitalier, le plus souvent au bloc opératoire.
EST-CE DIFFÉRENT DE L'ANESTHÉSIE PÉRIDURALE ?
Malgré ce que beaucoup croient, la rachianesthésie et l'anesthésie péridurale (ou simplement péridurale) sont deux types différents d'anesthésie locale.
Dans le cas d'une anesthésie péridurale, l'anesthésiste injecte les anesthésiques et les analgésiques dans l'espace dit péridural.
L'espace épidural est l'espace entre la surface externe de la dure-mère de la moelle épinière et la paroi osseuse interne du canal rachidien, formée par les trous vertébraux.
Dans l'espace épidural résident des vaisseaux lymphatiques, des racines nerveuses rachidiennes, du tissu conjonctif lâche, du tissu adipeux, de petites artères et un réseau de plexus veineux.


Les usages
En général, le but d'une "anesthésie locale est d'annuler la sensation douloureuse dans une zone anatomique précise du corps humain, sans faire s'endormir le patient".
Dans le cas particulier d'une « rachianesthésie, cette dernière a pour but de supprimer la sensibilité à la douleur dans le bas du dos et le long de tous les membres inférieurs.
Après cette prémisse nécessaire, les circonstances médicales qui, en raison de la douleur qu'elles provoquent, nécessitent généralement l'utilisation d'une « rachianesthésie sont :
- Chirurgie orthopédique des os de la hanche, du genou, du fémur et de la jambe (tibia et péroné)
- Les interventions de prothèses de hanche et de genou.
- Interventions chirurgicales pour hernie inguinale et hernie épigastrique.
- Césarienne.
- Traitement endovasculaire pour la réparation d'un anévrisme de l'aorte abdominale.
- Chirurgie vasculaire des membres inférieurs.
- Opérations chirurgicales d'hémorroïdectomie.
- Traitements chirurgicaux des varices.
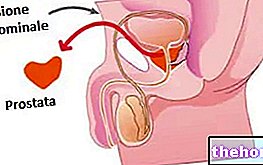
- Interventions TURP (Résection Trans-urétrale de la Prostate).
- Chirurgie de la vessie et des organes génitaux.
- Opérations d'hystérectomie.
Curiosité
L'annulation de la sensation douloureuse étendue à tout le corps et l'endormissement du patient sont l'apanage de l'anesthésie dite générale.
Préparation
En ce qui concerne la phase préparatoire, la pratique de la rachianesthésie exige que, le jour de l'intervention, le patient ait jeûné d'aliments solides pendant au moins 6 à 8 heures et à jeun de liquides pendant au moins 2 à 3 heures.
Procédure
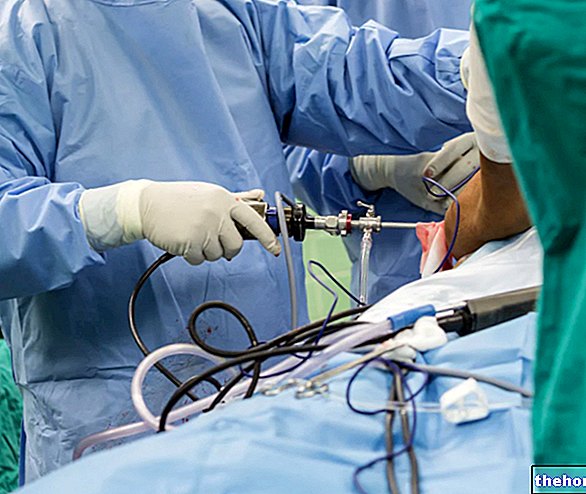
La première étape pour la bonne exécution d'une rachianesthésie nécessite que le patient, une fois assis sur un lit d'hôpital, adopte une position avec le dos de manière à permettre l'injection anesthésique et analgésique dans l'espace sous-arachnoïdien. l'espace, à l'aide des instruments de perfusion pharmacologique, il y en a deux :
- Position assise, le dos penché en avant.
- Position allongée sur le côté et les genoux fléchis.
Ces deux positions du corps favorisent l'insertion des outils d'injection, car elles "ouvrent" les espaces entre les vertèbres, où l'anesthésiste devra infuser les anesthésiques et les analgésiques.
La phase dédiée à la mise en place des instruments de perfusion pharmacologique comprend trois moments :
- Stérilisation du point d'injection L'anesthésiste prévoit la stérilisation en frottant un petit chiffon ou un morceau de coton imbibé d'une solution stérilisante dans la zone d'intérêt.
- L'insertion dans le canal rachidien, par la perforation de la peau, d'une aiguille-canule. Une aiguille-canule générique est une aiguille creuse, de taille modérée, qui permet le passage à l'intérieur de celle-ci de petits tubes (ou cathéters) pour le " perfusion de médicaments.
- L'introduction d'un petit tube en plastique - le cathéter rachidien - à l'intérieur de la canule de l'aiguille et son placement dans l'espace sous-arachnoïdien.Le cathéter rachidien représente l'instrument pour la perfusion d'anesthésiques et d'analgésiques.
L'anesthésiste ne commence l'injection du médicament qu'une fois le cathéter rachidien correctement placé.
Généralement, quelques minutes après le début de la perfusion pharmacologique, l'anesthésiste teste les effets des anesthésiques sur le patient, pour voir si tout se passe correctement.
Un test classique pour évaluer les effets de l'anesthésie consiste à pulvériser une solution froide en spray sur les zones anesthésiées et à demander au patient une description de la sensation.
Lorsque la perfusion pharmacologique n'est plus nécessaire (par exemple à la fin de la césarienne), l'anesthésiste interrompt l'administration de l'anesthésique et de l'analgésique et retire d'abord le cathéter rachidien puis l'aiguille canule.
Y A-T-IL UN POINT PRECIS POUR L'INJECTION ?
Lors d'une rachianesthésie, l'insertion de l'aiguille-canule pour l'introduction du cathéter rachidien a lieu au niveau de la deuxième vertèbre lombaire ou inférieure.
En pratiquant l'insertion dans des positions plus élevées, l'anesthésiste est plus susceptible de piquer ou de pincer la moelle épinière avec l'aiguille-canule, provoquant des dommages.
SENSATIONS ET EFFETS TYPIQUES D'UNE "ANESTHESIE RACHIENNE"
Lorsque l'anesthésiste insère l'aiguille-canule ou le cathéter rachidien, le patient peut ressentir un léger inconfort dans la zone d'insertion.
Dans certaines circonstances, il est même possible que la mise en place du cathéter rachidien provoque une sensation similaire à un choc électrique : cela se produit lorsque le tube en plastique touche les racines des nerfs rachidiens (ou nerfs périphériques).
Typiquement, peu de temps après le début de l'injection des anesthésiques et des analgésiques, le patient commence à ressentir une sensation chaude d'engourdissement dans le bas du dos et le long des deux membres inférieurs.De plus, il sent que les jambes deviennent progressivement de plus en plus lourdes et difficiles bouger.
Habituellement, les effets maximaux des médicaments utilisés pour une rachianesthésie sont déjà perceptibles 5 à 10 minutes après l'administration.
Les anesthésiques sont très susceptibles d'annuler la sensibilité de la vessie. Il s'ensuit que le patient est incapable de « sentir » si la vessie est pleine et s'il a besoin d'uriner.
Quelle est l'importance de la dose d'anesthésique pour bloquer la sensation douloureuse ?
Plus la dose d'anesthésique injectée au patient est élevée, plus le degré d'insensibilité à la douleur est élevé.
Ainsi, il existe une corrélation directe entre la dose anesthésique administrée et le blocage des signaux sensoriels, liés à la douleur.
DURÉE DES EFFETS
Les effets d'une rachianesthésie durent aussi longtemps que l'anesthésiste administre les médicaments anesthésiques et analgésiques.
A la fin de l'administration, la sensation d'engourdissement des membres inférieurs, l'insensibilité à la douleur et la sensation de lourdeur des jambes commencent à s'estomper progressivement, jusqu'à disparition complète.
Typiquement, le patient doit attendre 1 à 3 heures avant que la situation ne redevienne normale.
Parallèlement à la disparition de la sensation d'engourdissement, d'insensibilité à la douleur et de lourdeur dans les jambes, la récupération progressive de la sensibilité vésicale a également lieu.
Principales différences entre la rachianesthésie et l'anesthésie péridurale :
- Une « anesthésie rachidienne produit les mêmes effets anesthésiques et analgésiques qu'une » anesthésie péridurale, avec des taux de médicaments plus faibles (une « anesthésie rachidienne de 1,5 à 3,5 millilitres équivaut à une » péridurale de 10 à 20 millilitres).
- Les effets d'une « anesthésie rachidienne apparaissent plus rapidement que les effets d'une « anesthésie péridurale ».
- Si l'injection pour une rachianesthésie ne peut avoir lieu qu'en dessous de la deuxième vertèbre lombaire, l'injection pour une péridurale peut avoir lieu dans n'importe quelle partie de la colonne vertébrale (cervicale, thoracique, lombaire ou sacrée).
- La procédure de mise en place du tube plastique, pour injection pharmacologique, est plus simple dans le cas d'une péridurale.
APRÈS UNE « ANESTHÉSIE rachidienne »
Après une rachianesthésie, le patient doit se reposer, en position assise ou couchée, pendant une courte période, généralement il s'agit d'un repos de quelques heures.
Pendant ce temps, le personnel médical offre une assistance maximale au patient et surveille périodiquement ses paramètres vitaux (tension artérielle, fréquence cardiaque, température corporelle, etc.).
Si le patient ressent une douleur au point d'insertion de l'aiguille-canule, le médecin peut recourir à l'administration d'analgésiques, comme le paracétamol.
MÉDICAMENTS UTILISÉS
Les anesthésiques typiques utilisés pour la rachianesthésie sont : la bupivacaïne (le plus courant), la tétracaïne, la procaïne, la ropivacaïne, la lévobupivacaïne, la lidocaïne et la prilocaïne.
Les analgésiques les plus courants sont cependant : le fentanyl, le sufentanil.
Risques et complications
La rachianesthésie est une technique d'anesthésie locale sûre qui, en général, entraîne très rarement des complications.
Les effets indésirables les plus courants d'une « anesthésie rachidienne » comprennent :
- Hypotension. L'hypotension est l'effet indésirable le plus fréquent de la rachianesthésie. Pour l'induire, il y a des anesthésiques qui, en plus de "bloquer" les terminaisons nerveuses qui régulent la douleur, "bloquent" également les terminaisons nerveuses des vaisseaux sanguins.
- La peau qui gratte. Elle peut résulter de l'association de médicaments anesthésiques et de médicaments analgésiques.
- Rétention urinaire. Il s'agit de l'incapacité à vider volontairement ou complètement la vessie.Cette complication est un effet possible d'une altération de la sensibilité vésicale induite par l'anesthésie.
- Mauvais mal de tête. Le mal de tête de la rachianesthésie apparaît lorsque l'anesthésiste pique par inadvertance la dure-mère de la moelle épinière, causant peu de dommages.
C'est une complication qui survient environ une fois tous les 200 à 300 rachianesthésies. - Douleur gênante lors de l'insertion de la canule à aiguille ou du cathéter rachidien.
- Formation d'un hématome dans le canal rachidien. C'est une collection de sang dans le canal rachidien, qui peut, dans certains cas, comprimer les racines des nerfs rachidiens situés à proximité. La présence d'une compression des racines nerveuses périphériques entraîne l'apparition de troubles neurologiques.
- Développement d'une "infection au site d'injection". C'est une complication qui peut se développer plusieurs semaines après l'opération qui a nécessité une rachianesthésie.
Un abcès épidural rachidien peut résulter de telles infections. Les abcès épiduraux rachidiens sont dangereux car ils pourraient causer des dommages neurologiques aux racines nerveuses périphériques.
De tels dommages neurologiques peuvent altérer les capacités motrices des membres inférieurs (paraplégie).
Quant aux complications plus inhabituelles, elles consistent principalement en :
- Réactions allergiques aux médicaments anesthésiques ou analgésiques utilisés. Ceci peut induire, chez le patient, l'apparition de difficultés respiratoires.
- Dommages permanents aux composants nerveux de la moelle osseuse, qu'il s'agisse des racines nerveuses de la colonne vertébrale ou non. Cette complication rare survient une fois sur 50 000 interventions chirurgicales impliquant une rachianesthésie.
- Crise cardiaque. Les risques d'arrêt cardiaque sont accrus si l'état de santé général du patient est mauvais.
Contre-indications
Les médecins considèrent la rachianesthésie inopérable lorsque :
- Le patient présente une « infection au site d'injection », puis au niveau lombaire.
- Le patient souffre d'une maladie congénitale de la coagulation, qui prédispose aux saignements. L'hémophilie est l'une des maladies congénitales de la coagulation les plus connues.
- Le patient prend un médicament anticoagulant, tel que la warfarine. Ce type d'apport prédispose aux saignements.
- Le patient souffre de problèmes neurologiques dus à une malformation de la moelle épinière. L'une des malformations de la moelle épinière les plus connues est le spina bifida.
- Le patient présente une déformation sévère de la colonne vertébrale ou une arthrite sévère de la colonne vertébrale.
Résultats
Selon les anesthésistes et les chirurgiens, la rachianesthésie représente une technique d'anesthésie locale efficace et fiable.