" Pancréatite
Complications
Sans traitement, la pancréatite est une maladie plutôt invalidante et potentiellement mortelle.Dans les formes aiguës, par exemple, des problèmes respiratoires, une insuffisance rénale et des pesudokystes pancréatiques (cavités causées par des processus nécrotiques, qui se remplissent de liquides avec risque de rupture et d'infection) peuvent survenir.

Diagnostic
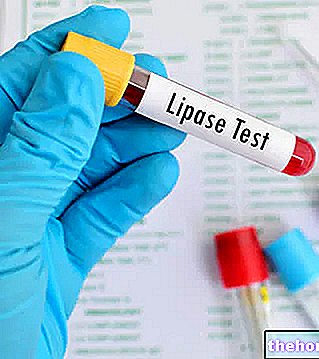
Le diagnostic de pancréatite peut faire appel à des tests sanguins, des selles et des tests instrumentaux. Le dosage sérique des amylases et des lipases est très utile pour le diagnostic de pancréatite, compte tenu de leur augmentation caractéristique dans des circonstances similaires. Souvent, compte tenu de l'étiologie obstructive fréquente, les valeurs de Gamma-GT, d'aspartate transférase sérique ou d'AST (SGOT), de bilirubine et de lactate déshydrogénase sont également élevées ; parfois un ictère est présent. L'augmentation de la glycémie est souvent une conséquence de la pancréatite , tandis que celle de la triglycéridémie est plus souvent une cause contributive.
Une faible concentration des enzymes pancréatiques trypsine et chymotrypsine peut être notée dans les selles.
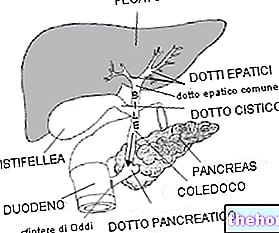
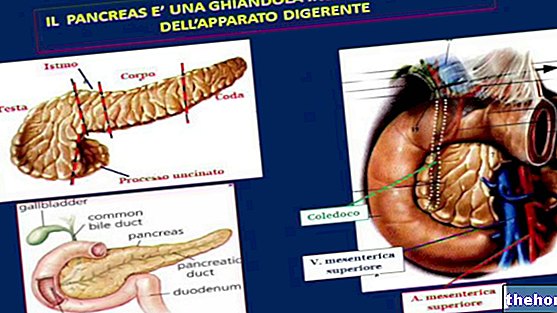
Le test de stimulation du pancréas exocrine par l'hormone sécrétine est utile, notamment dans les formes chroniques. A des fins diagnostiques, l'échographie abdominale ou endoscopique, la tomodensitométrie (CT - TAC), la résonance magnétique et l" sont également utilisées. CPRE (rétrograde endoscopique cholangiopancréatographie).
Soins et traitement
Pour plus d'informations : Médicaments pour traiter la pancréatite
La pancréatite aiguë, contrairement à la pancréatite chronique, a tendance à guérir si la cause est supprimée. Son traitement nécessite très souvent une hospitalisation du patient ; les premières interventions thérapeutiques visent à résoudre le processus inflammatoire, en mettant le pancréas au repos. A cet effet, l'alimentation orale est suspendue pendant quelques jours, suivie de la réintroduction lente et progressive des aliments. . Parallèlement, il peut être nécessaire d'administrer des fluides intraveineux au goutte-à-goutte, et une sonde nasogastrique pour empêcher les sucs gastriques de pénétrer dans le duodénum, stimulant l'activité pancréatique.L'utilisation d'analgésiques vise à atténuer la douleur, souvent particulièrement violente, tandis que la prophylaxie antibiotique vise à prévenir toute infection du tissu pancréatique endommagé.
Une fois le processus inflammatoire sous contrôle, le traitement passe aux causes qui ont produit la pancréatite. Il peut donc être nécessaire d'enlever d'éventuels calculs dans les voies biliaires, souvent réalisée grâce à la CPRE (cholangiopancréatographie rétrograde endoscopique) précitée, qui consiste en la descente d'un tube par voie orale jusqu'à ce qu'il atteigne les voies biliaires extrahépatiques.Grâce à l'aide d'une vidéo caméra montée à l'apex et la possibilité d'y glisser des instruments chirurgicaux très fins à l'intérieur, si nécessaire cette technique permet des manœuvres thérapeutiques telles que l'ablation de calculs ou la restauration de la perméabilité des canaux occlus).
Dans le traitement de la pancréatite, une thérapie chirurgicale peut également être utilisée, avec l'ablation du tractus pancréatique nécrotique (pancréatectomie subtotale) ou le drainage des fluides accumulés en son sein. En revanche, l'ablation de la vésicule biliaire (cholécystectomie) peut être réalisée en cas de calculs avec risque de nouveaux épisodes de pancréatite obstructive.
Il est très important - en particulier dans les formes chroniques, où l'alcool est l'agent causal le plus courant - de supprimer définitivement les boissons alcoolisées de l'alimentation. À cette fin, il peut être nécessaire d'entrer dans des groupes psychothérapeutiques spécifiques pour la dépendance à l'alcool.
Dans la pancréatite chronique avec insuffisance glandulaire, des extraits pancréatiques (pancréatine) sont administrés à chaque repas pour permettre le déroulement normal des processus digestifs. L'alimentation, au nom de la sobriété, doit être particulièrement pauvre en graisses, avec une préférence pour les fruits et légumes frais, les céréales complètes, les graines et les protéines maigres. En présence de pancréatite, le sevrage tabagique est tout aussi important.
Plus d'articles sur « Pancréatite : diagnostic, traitement et traitement »
- Pancréatite
- Pancréatite - Médicaments pour le traitement de la pancréatite
- Régime de pancréatite