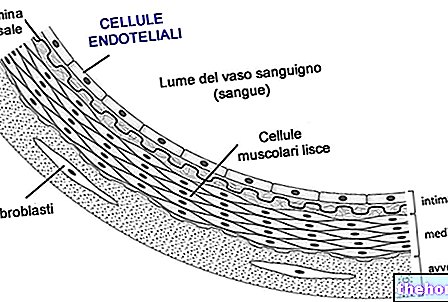
L'endothélium est le tissu qui tapisse la surface interne des vaisseaux sanguins, des vaisseaux lymphatiques et du cœur. Il est constitué d'une monocouche de cellules polygonales plates, appelées cellules endothéliales ou endothéliocytes, qui entrent en contact direct avec le sang (ou avec la lymphe) dans leur partie apicale ; à la base, en revanche, ils sont ancrés à la lame basale et à travers elle aux tissus sous-jacents (tunique moyenne ou musculaire et tunique adventive riche en tissu fibreux).
Les cellules endothéliales sont très fines et étroitement liées les unes aux autres, de sorte que la surface endothéliale ne présente aucune discontinuité (à l'exception des sinusoïdes) ; typiquement, ils prennent une forme allongée vers la direction du flux sanguin, en particulier dans les vaisseaux artériels de plus gros calibre; dans les plus petites (capillaires), elles se caractérisent par une extrême finesse, avec une épaisseur qui dans de nombreux cas ne dépasse pas 0,2 µm (les tuniques musculaires et adventives manquent également au niveau capillaire).
En général, l'endothélium, bien que similaire d'un point de vue structurel, est fonctionnellement différent selon l'organe dans lequel il se trouve. L'endothélium de la surface interne du cœur est appelé endocarde.

Organe endothélial
Considérer le tissu endothélial comme une simple paroi interne des vaisseaux est très réducteur, à tel point qu'aujourd'hui l'endothélium est considéré comme un véritable organe, grossièrement composé de plus de mille milliards de cellules qui pèsent ensemble autant que le foie.
L'endothélium peut être considéré comme un organe autocrine et paracrine car il est capable de sécréter, en réponse à une grande variété de signaux, de nombreux médiateurs chimiques qui modifient le comportement à la fois des cellules qui les produisent et de celles qui l'entourent. le tonus vasculaire et le flux sanguin en réponse à des stimuli nerveux, humoraux et mécaniques.
Les fonctions remplies par l'endothélium sont diverses et par certains côtés complexes (et les médiateurs produits par ses cellules sont encore plus nombreux) ; voyons les principales :
- Fonction barrière : l'endothélium est semblable à une membrane semi-perméable qui contrôle le passage des substances du liquide extracellulaire à la circulation sanguine et vice versa ;
- Régulation de la coagulation, de la fibrinolyse et de l'agrégation plaquettaire ; équilibre de la fluidité sanguine
- Contrôle de l'adhésion et de l'infiltration des leucocytes
- Contrôle de la prolifération des cellules musculaires lisses de la tunique médiane ; modulation du tonus, de la perméabilité et de la structure vasculaire : joue un rôle très important dans le remodelage observé dans l'hypertension, dans la resténose après intervention coronarienne percutanée et dans l'athérosclérose
- Formation de nouveaux vaisseaux sanguins (angiogenèse)
- Oxydation des LDL et régulation des processus inflammatoires
Les médiateurs chimiques produits par l'endothélium peuvent être distingués dans les vasodilatateurs, qui augmentent la lumière des vaisseaux et possèdent également une action anti-proliférative, anti-thrombotique et anti-athérogène, et les vasoconstricteurs, qui ont au contraire la fonction opposée.
- activateur tissulaire du plasminogène (tPA) : active la transformation du plasminogène en plasmine (enzyme fibrinolytique qui "dissout les caillots - thrombus - du sang").
- glycosaminoglycanes (héparine-like) : augmentent l'activité de l'antithrombine III (ATIII), protéine produite par le foie et neutralisant les facteurs de coagulation.
- prostacycline I2 (PGI2) : dérive de l'acide arachidonique ; provoque une vasodilatation et inhibe l'adhésion et l'agrégation plaquettaires ; constitue un système de réserve qui est activé lorsque l'endothélium est endommagé et ne peut pas produire des niveaux élevés d'oxyde nitrique
- thrombomoduline : contribue à l'activation de la protéine C (cofacteur thrombine), à ce titre, elle est un inhibiteur de la coagulation ;
- oxyde nitrique (voir ci-dessous)
- activation du facteur von Willebrand (vWF) : lie les plaquettes au collagène et active l'agrégation plaquettaire
- libération de facteur tissulaire ou de thromboplastine tissulaire (TF ou FIII) : active le facteur VII dans la voie extrinsèque de la coagulation.
- endothéline : induit une forte vasoconstriction et une prolifération des cellules musculaires lisses de la paroi vasculaire (tunica media) ; ils augmentent l'activité vasoconstrictrice d'hormones telles que l'angiotensine II, la sérotoinine et la noradrénaline, ils favorisent l'agrégation plaquettaire et l'activation leucocytaire.
L'oxyde nitrique (NO) représente le médiateur le plus important de la fonction endothéliale normale : il exerce une puissante action vasodilatatrice et inhibitrice contre l'activation plaquettaire, la migration et la prolifération des cellules musculaires lisses et l'adhésion et l'activation des globules blancs. d'oxyde nitrique a été associée à des maladies vasculaires telles que l'athérosclérose, le diabète ou l'hyperlipidémie.
Au-delà de l'activité endocrinienne intrinsèque, il ne faut pas oublier que l'endothélium est lui-même la cible d'une multiplicité de signaux neuro-hormonaux. Il dispose également de "capteurs" mécaniques grâce auxquels il surveille en permanence les forces hémodynamiques auxquelles il est soumis. En réponse à ces stimuli, les cellules endothéliales agissent en conséquence en libérant des substances vasoactives, dont l'équilibre (entre médiateurs vasodilatateurs et vasoconstricteurs) maintient l'homéostasie vasculaire.
Le dysfonctionnement endothélial
La fonctionnalité de l'endothélium est si importante pour la santé de tout l'organisme qu'elle a incité les chercheurs à inventer le terme « dysfonctionnement endothélial » ;

Les facteurs pouvant causer des dommages fonctionnels à l'endothélium sont nombreux et sont pour la plupart identifiés à des facteurs de risque cardiovasculaire (hypertension, hypercholestérolémie avec un rapport LDL/HDL altéré, diabète, surpoids, tabagisme, régime pauvre en fibres et en antioxydants, régime calorique riche en graisses animales et/ou sucres simples, vie sédentaire...). On a vu que les sujets présentant ces facteurs de risque ont également une libération réduite de prostacycline et de monoxyde d'azote, probablement en raison des niveaux de radicaux libres, par opposition à la prévalence de substances procoagulantes telles que le facteur de von Willebrand (vWf).
D'autre part, une activité physique régulière et une alimentation équilibrée riche en antioxydants sont capables de réduire le risque cardiovasculaire et d'améliorer la santé de l'endothélium et des vaisseaux sanguins en général ; sans surprise, il a été observé et démontré que l'activité physique augmente la biodisponibilité du monoxyde d'azote et réduit l'état inflammatoire systémique.Sevrage tabagique, contrôle du cholestérol et prise de médicaments réduisant la résistance à l'insuline chez les diabétiques, les niveaux de pression artérielle chez les patients hypertendus et l'hypercholestérolémie chez les patients atteints d'hyperlipidémie complètent le tableau des mesures les plus importantes à adopter pour réduire la dysfonction endothéliale.