Dans cette condition, les symptômes typiques de l'hypothyroïdie manifeste sont rares ou absents : l'augmentation des taux de TSH parvient à maintenir les valeurs d'hormones thyroïdiennes dans la plage normale.
La cause la plus fréquente d'hypothyroïdie infraclinique est la thyroïdite de Hashimoto.
Thyroïde : points clés
Avant de définir les caractéristiques de l'hypothyroïdie infraclinique, il est nécessaire de rappeler brièvement quelques notions relatives à la glande thyroïde :
- La thyroïde est une petite glande endocrine, située dans la région antérieure du cou, devant et latéralement au larynx et à la trachée. Les principales hormones qu'il produit - la thyroxine (T4) et la triiodothyronine (T3) - contrôlent les activités métaboliques et sont responsables du bon fonctionnement de la plupart des cellules du corps.
- Plus précisément, les hormones thyroïdiennes signalent à quelle vitesse le corps doit fonctionner et comment il doit utiliser les aliments et les produits chimiques pour produire de l'énergie et remplir correctement ses fonctions. Pas seulement cela : la thyroïde intervient dans les processus de croissance et de développement de nombreux tissus et stimule les cellules. activités, optimisant notamment les fonctions du système cardiovasculaire et du système nerveux.
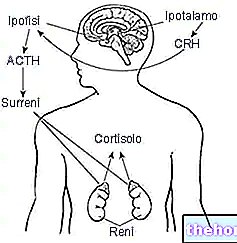
- La production d'hormones thyroïdiennes est activée et désactivée via un système de rétroaction. Parmi les différents facteurs impliqués dans ce mécanisme, la thyréostimuline (TSH) est responsable du maintien de la concentration d'hormones thyroïdiennes stable dans le sang.
je suis un exemple :
- Thyroïdite de Hashimoto (principale cause d'hypothyroïdie infraclinique);
- Maladie de Basedow-Graves.
D'autres causes d'hypothyroïdie infraclinique peuvent être :
- Inflammation aiguë antérieure ;
- Carence en iode (diététique : régime pauvre en iode ou riche en aliments, appelés « gozzigeni », qui entravent son assimilation ; endémique : séjour prolongé dans des zones géographiques déficitaires en iode, notamment montagneuses et éloignées de la mer) ;
- Iatrogène, en particulier :
- Thérapie ablative antérieure à l'iode radioactif ;
- Chirurgie d'ablation de la thyroïde (thyroïdectomie);
- Médicaments (amiodarone, lithium, produits de contraste radiologique contenant de l'iode, etc.);
- Thérapie de remplacement insuffisante ;
- Radiothérapie externe de la tête et du cou (administrée, par exemple, en cas de carcinome laryngé, lymphome de Hodgkin, leucémie, néoplasmes intracrâniens, etc.).
L'hypothyroïdie infraclinique peut également se présenter sous une forme idiopathique (c'est-à-dire pour des causes non identifiables).
Qui est le plus à risque
L'hypothyroïdie infraclinique est relativement fréquente (la prévalence est estimée entre 4 et 10 % dans la population générale).
La maladie affecte principalement avec l'âge et chez le sexe féminin (les périodes "critiques" pour la fonction thyroïdienne sont la grossesse et la ménopause).
L'hypothyroïdie infraclinique est particulièrement fréquente chez les personnes atteintes de thyroïdite de Hashimoto sous-jacente.
Les sujets les plus prédisposés à développer une hypothyroïdie infraclinique sont :
- patients atteints du syndrome de Down ;
- Femmes en période post-partum (dans les 6 mois) ;
- Femmes ménopausées;
- Patients âgés;
- Patients atteints de diabète sucré de type 1 ;
- Patients atteints d'insuffisance cardiaque ;
- Patients ayant des antécédents familiaux de maladie thyroïdienne ;
- Patients atteints d'autres maladies auto-immunes.
Il faut se rappeler que l'hypothyroïdie infraclinique est une affection dans laquelle l'altération de la fonction thyroïdienne est légère à modérée. S'il est négligé, cependant, le dysfonctionnement peut évoluer vers une hypothyroïdie à part entière (les taux circulants de TSH sont élevés et les valeurs d'hormones thyroïdiennes sont inférieures aux limites normales, elles sont donc insuffisantes pour maintenir un état d'euthyroïdie).
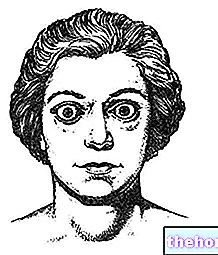
Hypothyroïdie infraclinique : principaux symptômes
Les manifestations de l'hypothyroïdie infraclinique peuvent être subtiles ou légères.
Les symptômes surviennent généralement après une longue évolution subclinique et peuvent inclure :
- Faiblesse musculaire
- Asthénie;
- La somnolence diurne;
- Intolérance au froid;
- Difficulté de concentration
- Enrouement;
- Peau sèche et rugueuse;
- œdème des paupières ;
- Perte de mémoire
- Constipation.
Dans la plupart des cas, l'hypothyroïdie infraclinique reste stable pendant plusieurs années et peut parfois s'atténuer.
Le risque d'hypothyroïdie infraclinique d'évoluer vers la forme manifeste est plus important chez les patients âgés et chez ceux ayant des valeurs élevées d'anticorps anti-thyroïdiens (un paramètre indicatif de la présence de maladies auto-immunes).
Problèmes associés à l'hypothyroïdie infraclinique
Ces dernières années, plusieurs études scientifiques ont associé l'hypothyroïdie infraclinique à diverses affections cliniques.
En plus de la progression possible du dysfonctionnement jusqu'à l'hypothyroïdie à part entière, il peut y avoir :
- Augmentation du taux de lipoprotéines de basse densité ;
- Risque cardiovasculaire accru ;
- Déclin cognitif (chez les patients plus âgés);
- Anxiété et dépression.
De plus, les patients atteints d'hypothyroïdie infraclinique sont plus susceptibles de développer :
- Hypercholestérolémie (augmentation du taux de cholestérol total);
- Athérosclérose;
- Dyslipidémie ;
- Maladie de l'artère coronaire;
- Maladie artérielle périphérique.
Le diagnostic d'hypothyroïdie infraclinique peut être posé sur la base de :
- Antécédents minutieux du patient ;
- Présence de symptômes et de signes d'hypofonctionnement léger de la glande thyroïde ;
- Mesure des concentrations sériques de TSH, T4 libre (FT4) et T3 libre (FT3) après un simple prélèvement sanguin.
L'hypothyroïdie infraclinique est caractérisée par des taux sériques élevés de TSH (hormone stimulant la thyroïde) associés à des taux normaux d'hormones thyroïdiennes libres (FT3 et FT4) à deux reprises à au moins 2-3 mois d'intervalle.
La détection d'anticorps anti-Thyroglobuline (Ab anti-TG) et d'anticorps anti-Thyroperoxydase (Ab anti-TPO) dans le sang permet d'établir l'étiologie auto-immune de l'hypothyroïdie infraclinique et la possibilité de commencer un traitement substitutif par la L-Thyroxine (L- T4).
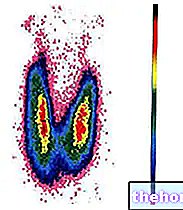
L'échographie thyroïdienne, la scintigraphie et la ponction à l'aiguille fine complètent utilement l'évaluation du cas clinique, car elles renseignent sur la morphologie et la capacité fonctionnelle de la thyroïde.

Quels tests sont nécessaires pour l'hypothyroïdie infraclinique?
Les tests sanguins utiles pour le diagnostic de l'hypothyroïdie infraclinique sont :
- Posologie de TSH, FT3 et FT4 (forme libre de T4) ;
- Test de stimulation avec TRH (hormone de libération de la thyrotropine);
- Posologie des anticorps anti-thyroperoxydase (Ab anti-TPO) et anti-thyroglobuline (Ab anti-TG) ;
- Dosage du cholestérol total, HDL, LDL et triglycérides.
Dans l'hypothyroïdie infraclinique, les taux circulants d'hormones thyroïdiennes sont typiquement retrouvés dans les limites de la normale, associés à une TSH sérique élevée.Le dosage des anticorps anti-thyroïdiens permet d'indiquer la présence d'anticorps responsables de la forme la plus courante d'hypothyroïdie. l'auto-immune.
Que faire en cas de TSH élevée ?
La première chose à faire est de répéter le dosage de TSH, après 2 ou 12 semaines pour exclure une « anomalie transitoire. L'évaluation de la » FT4 est utile pour définir l'état d'hypothyroïdie infraclinique et permet d'évaluer le degré de gravité.
Hypothyroïdie infraclinique vs augmentation transitoire de la TSH
Le dosage de la TSH est la donnée de laboratoire la plus sensible pour le diagnostic de l'hypothyroïdie infraclinique. Il faut cependant considérer que certaines situations physiologiques ou pathologiques peuvent augmenter transitoirement la sécrétion de TSH.
Les causes de ce phénomène sont notamment les troubles du sommeil, les anomalies du rythme circadien (par exemple le travail de nuit), l'exposition à des substances toxiques (pesticides, produits chimiques industriels, etc.), certaines formes de thyroïdite (subaiguë ou post-partum), les médicaments antithyroïdiens ou inhibant la sécrétion de TSH (glucocorticoïdes, dopamine etc.), chirurgie lourde, traumatismes graves, infections et malnutrition.
à base d'hormones thyroïdiennes (traitement substitutif par L-thyroxine, L-T4 ; par exemple, lévothyroxine), initialement à faibles doses. Le but du traitement est de restaurer un état d'euthyroïdie.
Avant d'adhérer à une thérapie de remplacement de la L-thyroxine, cependant, le médecin doit surveiller le dysfonctionnement dans un court laps de temps (environ 3 à 6 mois) et confirmer l'augmentation de la TSH (elle peut être due à une anomalie transitoire) ).
Si la L-thyroxine n'est pas prise (en raison du non-respect du protocole thérapeutique par le patient) ou n'est pas suffisante, un état d'hypothyroïdie est créé. Pour cette raison, lors de la prise du médicament, le patient présentant une hypothyroïdie infraclinique doit subir un suivi régulier pour vérifier les effets du traitement.
Hypothyroïdie infraclinique : schéma de surveillance
- Après la première constatation d'une élévation de la TSH et des hormones thyroïdiennes normales, effectuer le dosage de la TSH, du FT4 et des anticorps Anti-Thyroperoxydase (Ab anti-TPO) dans le sang après 2-3 mois.
- Si la TSH est normale, n'effectuez pas d'autres tests ;
- Si la TSH est élevée (c'est-à-dire que l'hypothyroïdie infraclinique est persistante) :
- Effectuer une échographie de la glande thyroïde;
- Évaluer la fonction thyroïdienne tous les 6 mois (TSH et FT4) ; après 2 ans, ce chèque peut devenir annuel.
En général, la fonction thyroïdienne doit être évaluée chez les femmes enceintes, chez celles qui développent des symptômes d'hypothyroïdie, ou dans d'autres tests de chimie du sang.
Traitement de l'hypothyroïdie infraclinique : oui ou non ?
Aujourd'hui encore, le traitement ou non de l'hypothyroïdie infraclinique fait l'objet de controverses dans les différentes recommandations.
En général, le traitement hormonal substitutif thyroïdien commence lorsque les valeurs de TSH sont supérieures à 10 µU/ml. En ce qui concerne les concentrations inférieures à 10 µU/ml, en revanche, la plus grande stimulation de la TSH sur la glande thyroïde a tendance à être exploitée, de sorte que celle-ci assure toujours une production normale d'hormones thyroïdiennes. Le traitement peut être initié pour des valeurs de TSH comprises entre 4 et 10 µU/ml en cas de thyroïdite chronique auto-immune ou de maladie thyroïdienne nodulaire.
La seule condition dans laquelle le traitement de l'hypothyroïdie infraclinique est toujours indiqué chez l'adulte est la grossesse, pour éviter les effets du dysfonctionnement sur la gestation et le développement fœtal.La mise en route du traitement peut être envisagée par le médecin en présence de symptômes cliniques ou en cas de cas d'hyperlipidémie et d'insuffisance cardiaque coexistantes.















.jpg)