La tachycardie ventriculaire est une « arythmie cardiaque caractérisée par une augmentation de la fréquence cardiaque ventriculaire.
Les ventricules se contractent trop rapidement et de manière désorganisée par rapport aux oreillettes → ils ne se remplissent pas adéquatement → la quantité de sang pompée dans la circulation à chaque battement est réduite → la pression artérielle diminue → la quantité de sang qui oxygène et nourrit le cœur (circulation coronarienne) → l'efficacité contractile du cœur est encore réduite → dégénérescence en fibrillation ventriculaire → mort.
Cette évolution malheureuse est plus probable en cas de fréquence ventriculaire très élevée et en cas d'atteinte cardiaque sous-jacente chez les patients cardiaques.
La tachycardie ventriculaire est l'une des arythmies les plus courantes chez les patients atteints de maladie cardiaque. Bien qu'elle puisse également survenir chez des sujets en parfaite santé, elle représente une « arythmie à traiter avec précaution : elle peut en effet dégénérer en fibrillation ventriculaire, dont l'issue est souvent fatale.
La meilleure prévention est d'adopter un mode de vie sain.
Qu'est-ce que la tachycardie ventriculaire

La tachycardie ventriculaire est l'une des arythmies les plus courantes et les plus dangereuses. Habituellement, une maladie cardiaque grave a pour origine "c", mais elle peut également survenir chez des individus en bonne santé.
Pathogénèse
La tachycardie ventriculaire survient lorsque le pouls normal de la contraction cardiaque subit un changement.
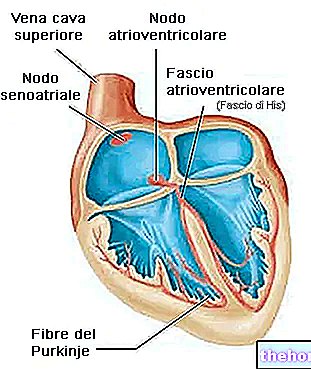
L'impulsion normale survient dans le nœud sino-auriculaire, mais il peut arriver que des impulsions supplémentaires (extrasystoles) surviennent à d'autres endroits que le nœud sinusal (arythmies ectopiques).Cet événement modifie le rythme cardiaque normal.
Au cours de la tachycardie ventriculaire, au moins 3 extrasystoles ventriculaires se produisent successivement, qui accélèrent la fréquence cardiaque et prennent naissance distalement à partir du faisceau de His.
Conséquences
La contraction régulière du ventricule est responsable du débit cardiaque. Par débit cardiaque, nous entendons l'action de pompage du sang dans la circulation vers les poumons et les tissus du corps humain.
Un rythme ventriculaire altéré de contraction entraîne un débit cardiaque insuffisant. Par conséquent, le sang oxygéné n'irrigue plus correctement les tissus et organes du corps, y compris le cœur, qui perd encore plus son efficacité contractile. Si ce déficit est sévère, le patient va à la mort.
Épidémiologie
Les données relatives à l'incidence montrent que :
- La tachycardie ventriculaire est liée à l'âge : elle survient plus fréquemment chez les personnes d'âge moyen et plus âgées.
- 2-4% des plus de 60 ans sans maladie cardiaque connaissent des épisodes de tachycardie ventriculaire.
- 4 à 16 % des plus de 60 ans atteints d'une maladie cardiaque connaissent des épisodes de tachycardie ventriculaire.
De plus, les manifestations de la tachycardie ventriculaire:
- Ils sont plus fréquents pendant les mois d'hiver.
- Ils ont un schéma circadien : le pic d'incidence est observé le matin.
Classification
Elle peut être basée sur plusieurs paramètres, résumés dans ce tableau :
Causes de la tachycardie ventriculaire
Les principales causes de tachycardie ventriculaire sont les maladies cardiaques.
Il s'ensuit des causes liées aux déséquilibres électrolytiques, qui altèrent l'activité électrique du cœur.
Enfin, il existe une série de facteurs de risque qui prédisposent l'individu aux épisodes de tachycardie.
Cardiopathie
Les personnes les plus touchées par la tachycardie ventriculaire sont les patients cardiaques. Les maladies cardiaques observées chez ces patients sont :
- Maladie coronarienne et antécédents d'infarctus du myocarde
- Valvulopathies, c'est-à-dire dysfonctionnements de l'une des valves cardiaques.
- Les cardiomyopathies, c'est-à-dire les maladies du myocarde (le muscle cardiaque).
La maladie coronarienne provoque une ischémie (cardiopathie ischémique) et est la cause la plus fréquente de tachycardie ventriculaire.
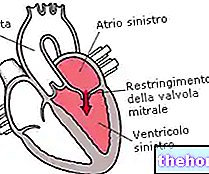
Les valvulopathies les plus courantes sont celles impliquant la valve mitrale (voir Insuffisance mitrale).
Les cardiomyopathies sont de nature rhumatismale : autrement dit, elles ont pour origine une « inflammation bactérienne. Dans ces cas, on parle de myocardite.
Un petit pourcentage des cas de tachycardie ventriculaire sont également dus à une cardiopathie congénitale (c'est-à-dire présente dès la naissance). Les plus connus sont :
- Syndrome de Brugada.
- Syndrome de Wolff-Parkinson-White
Moins fréquents cependant :
- Tétralogie de Fallot.
- Le syndrome de Marfan.
Déséquilibres ioniques / électrolytiques
L'impulsion de contraction du myocarde est un signal électrique, en fait, il déplace les ions, avec une charge positive et négative, présents à l'intérieur des cellules du cœur. Le mouvement de ces ions est similaire au mouvement des charges dans un circuit électrique et entraîne la contraction du muscle cardiaque.
Les principaux ions chargés sont : le potassium, le magnésium, le calcium et le sodium. Parmi eux il y a un équilibre fin, qui doit être maintenu pour le bon fonctionnement de la cellule musculaire et au-delà. Il peut arriver que cet équilibre soit altéré. Par conséquent, l'impulsion de contraction est également modifiée et une tachycardie survient ventriculaire. Les principaux déséquilibres ioniques/électrolytes sont :
- Hypokaliémie ou hypokaliémie.
- Hypocalcémie.
- Hypomagnésémie.
Autres facteurs de risque
Il existe des facteurs de risque qui favorisent la survenue d'épisodes de tachycardie même chez le sujet sain, il s'agit de circonstances particulières comme un traumatisme thoracique sévère ou la prise de certains médicaments. Voici un résumé des principaux facteurs de risque :
- Prise de médicaments :
- Antidépresseurs tricycliques.
- Abus de cocaïne.
- L'abus d'alcool.
- Fumée.
- Caféine.
- Intoxication au gaz :
- Cyclopropane.
- Monoxyde de carbone.
- Traumatisme à la poitrine.
- Stress physique et émotionnel.
Symptômes et complications
Les symptômes typiques de la tachycardie ventriculaire sont :
- Palpitations ou battements de cœur.
- Douleur thoracique.
- Dyspnée.
- Vertiges.
- Évanouissement.
- Syncope.
- Essoufflement.
La plupart des patients présentent ces symptômes en association avec une cardiopathie ischémique ou une maladie cardiaque qui altère la circulation sanguine (par exemple, une maladie des valves cardiaques).
Panneaux
Le médecin peut remarquer les signes cliniques suivants :
- Pouls accéléré.
- Hypotension.
- Anxiété.
- Agitation.
- Perte de conscience.
Leur survenue dépend de l'étendue de la maladie cardiaque : plus elle est sévère, plus elle est facile à survenir.
Complications
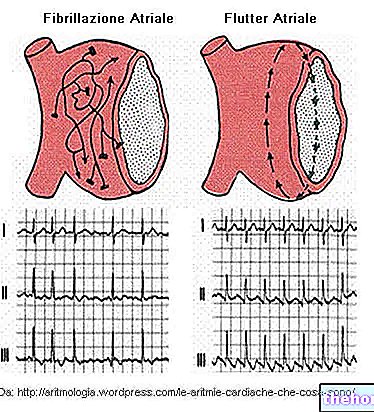
La tachycardie ventriculaire peut dégénérer en fibrillation ventriculaire. Cela se produit principalement chez les personnes atteintes d'une maladie cardiaque, tandis que les cas de tachycardie ventriculaire paroxystique sont très rares chez les personnes en bonne santé.
La fibrillation ventriculaire a généralement une évolution fatale. Il détermine le décès du patient :
- Pour la mort subite d'origine cardiaque.
- Pour un arrêt cardiaque.
Diagnostic
Plusieurs investigations peuvent être menées, chacune ayant un avantage spécifique. Elles sont:
- Électrocardiogramme (ECG).
- Échocardiographie.
- Radiographie pulmonaire.
- L'angiographie coronaire.
- Tests sanguins.
ECG
C'est le test de choix, il mesure l'activité électrique du cœur et permet d'identifier la forme de tachycardie ventriculaire qui afflige un patient. Il est également possible de surveiller l'activité cardiaque sur 24 heures ; dans ce cas, on utilise l'« ECG dynamique selon Holter », c'est un examen utile lorsque la forme de la tachycardie ventriculaire est paroxystique, c'est-à-dire d'apparition sporadique et imprévisible.
Échocardiographie
Il s'agit d'un test non invasif. Il utilise les ultrasons pour évaluer la santé des principales structures du cœur : les oreillettes, les ventricules et les valves. Il est utile lorsqu'une maladie valvulaire est suspectée.
Radiographie pulmonaire
Fournit des informations sur la relation entre le cœur et les poumons. A l'origine d'une tachycardie ventriculaire il peut y avoir une thrombose pulmonaire.C'est un test invasif, car il utilise des rayonnements ionisants.
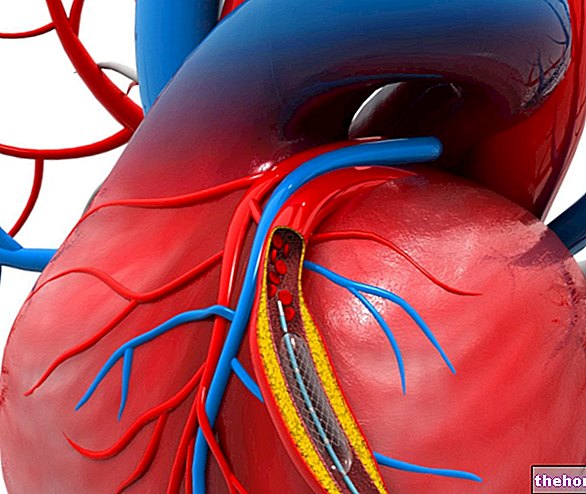
Angiographie coronaire
C'est un examen invasif. Elle est nécessaire lorsque l'origine de la tachycardie ventriculaire est une cardiopathie ischémique. Mesurer l'emplacement et le degré d'occlusion des artères coronaires pour planifier une éventuelle intervention chirurgicale. C'est un test délicat, car il y a un risque d'endommager les vaisseaux coronaires traversés par le cathéter.
Tests sanguins
Ils fournissent différentes informations sur :
- Concentrations d'ions/électrolytes :
- Niveaux de calcium
- Niveaux de magnésium
- Niveaux de phosphate
- Concentration de certains médicaments pris par le patient.
- Concentration de certains marqueurs cardiaques.
Thérapie
Un postulat : lorsque la cardiopathie est à l'origine d'une tachycardie ventriculaire, l'objectif du traitement est double :
- Résoudre le trouble cardiaque sous-jacent. Objectif principal.
- Résoudre le trouble arythmique. Objectif secondaire.
Cela s'explique par le fait que le deuxième problème est une conséquence du premier.
Patients « en bonne santé » atteints de tachycardie sporadique
Chez les personnes sans maladie cardiaque, la tachycardie ventriculaire peut se résoudre spontanément. Ainsi, l'administration de médicaments peut être évitée. Dans tous les cas, il est conseillé de consulter un médecin et de subir des investigations approfondies.
Patients « en bonne santé » atteints de tachycardie soutenue ou persistante
Si le patient a de nombreux épisodes soutenus, pour bloquer la crise de tachycardie, les éléments suivants peuvent être utilisés :
- Cardioversion pharmacologique.
- Cardioversion électrique.
La cardioversion pharmacologique est la restauration d'un rythme cardiaque normal par la prise de médicaments :
- Antiarythmiques, pour rétablir un rythme cardiaque normal.
- Lidocaïne
- Amiodarone
- Procaïnamide
- Bêta-bloquants, pour ralentir le rythme cardiaque.
La cardioversion électrique consiste à :
- Choc électrique pour réinitialiser et restaurer un rythme sinusal normal. Il utilise un "appareil équipé de deux plaques appliquées sur la poitrine du patient. C'est une technique également appelée défibrillation. Il existe aujourd'hui des défibrillateurs semi-automatiques et automatiques, capables d'évaluer le degré de tachycardie ventriculaire et de délivrer le bon choc électrique. L'autre grand avantage est qu'ils peuvent être utilisés par du personnel non médical.
Patients cardiopathes ou patients atteints d'autres pathologies
Le traitement médicamenteux est le même que celui décrit ci-dessus. Donc:
- Antiarythmiques
- Bêta-bloquants.
A ceux-ci s'ajoutent :
- Anticoagulants, pour éviter la formation de thrombus et d'emboles, dus aux valvulopathies.
En plus de la cardioversion électrique, il est possible d'intervenir chirurgicalement avec :
- Ablation par radiofréquence par cathéter. Grâce à un cathéter conduit jusqu'au cœur, une décharge de radiofréquence est infusée dans le point du ventricule qui génère l'arythmie. La zone touchée est détruite et cela devrait rétablir un rythme cardiaque normal. C'est une technique invasive.
- Défibrillateur implantable (DAI). Il s'agit d'un défibrillateur normal, qui est cependant implanté sous la peau, du côté gauche du thorax. Il est relié au cœur par des électrodes, qui émettent un choc électrique lorsqu'ils ressentent une augmentation anormale de la fréquence cardiaque. Ils ont une durée de 7 à 8 ans, après quoi ils doivent être remplacés. Un problème possible peut être dû à un dysfonctionnement de l'appareil, qui peut émettre des décharges électriques non sollicitées.
Bien entendu, la thérapie à adopter doit être choisie au cas par cas, sans oublier que la première intervention thérapeutique doit résoudre tout problème pathologique générant une tachycardie ventriculaire.Voici un tableau résumant les thérapies possibles.
- Amiodarone
- Lidocaïne
- Procaïnamide
- Amiodarone
- Lidocaïne
- Procaïnamide
Anticoagulants.
La prévention
Adopter un mode de vie sain est la meilleure prévention. Donc:
- Arrêter de fumer.
- Limitez la consommation d'alcool.
- Changez votre alimentation.
- N'utilisez pas de drogues.
- Exercer.
Le tabac et l'alcool sont responsables non seulement d'épisodes sporadiques de tachycardie, mais aussi d'altérations chroniques du rythme cardiaque et font en effet partie des facteurs de risque les plus fréquents dans le développement des maladies cardiaques.
Changer vos habitudes alimentaires est une autre étape préventive fondamentale. Il est conseillé de réduire les graisses, les viandes rouges et d'augmenter la consommation de fruits et légumes.
Adopter des habitudes saines élimine la possibilité que la tachycardie ventriculaire dégénère en fibrillation ventriculaire. Cette dernière est presque toujours fatale.
Population à risque
Ceux qui:
- Ils ont des conditions pathologiques, telles que l'hyperlipidémie, l'hypertension et le diabète. Ceux-ci favorisent le développement de maladies cardiaques.
- Ils ont des antécédents familiaux de maladie coronarienne.
- Les fumeurs.
- Alcooliques.