La relation entre les traitements hormonaux substitutifs de la ménopause et le risque de développer certaines formes de cancer est un sujet plutôt débattu depuis des décennies. Essayons de faire la lumière sur le sujet.
Tout d'abord, définissons le concept de « traitement hormonal substitutif de la ménopause » :
- administration d'hormones (œstrogènes et/ou progestatifs et parfois androgènes) afin de combler le déficit résultant de la suspension naturelle de l'activité endocrinienne ovarienne qui coïncide avec l'entrée en ménopause ;
Le rétablissement de l'équilibre hormonal présent avant la ménopause peut atténuer les symptômes de la ménopause elle-même (par exemple, bouffées de chaleur, transpiration, sécheresse vaginale, anxiété, irritabilité) et - s'il est prolongé suffisamment longtemps - protéger la femme du risque accru d'ostéoporose.
Sur la base des informations bibliographiques collectées, issues de la littérature scientifique la plus accréditée, nous pouvons partir de quelques points fixes :
- L'hormonothérapie substitutive combinée (administration conjointe d'œstrogènes et de progestatifs), prise après la ménopause pour soulager les symptômes, augmente le risque de développer un cancer du sein et peut masquer le diagnostic. Le risque est proportionnel à la durée du traitement.
- L'hormonothérapie substitutive à base d'œstrogènes seuls, prise après la ménopause pour soulager les symptômes, n'augmente PAS de manière significative le risque de développer un cancer du sein. Cependant, il augmente considérablement le risque d'hyperplasie de l'endomètre, qui pourrait être un précurseur du cancer de l'endomètre utérin.
- chez les femmes ayant déjà subi une hystérectomie (ablation chirurgicale de l'utérus), l'hormonothérapie substitutive est généralement réalisée avec des œstrogènes seuls, dans cette circonstance particulière, le THS semble même avoir un effet protecteur contre le cancer du sein ;
- bien que chez les femmes ayant un utérus intact, un traitement hormonal substitutif par œstrogènes seuls n'augmente PAS significativement l'incidence du cancer du sein, il est généralement préférable d'associer un progestatif (naturel ou synthétique) pour prévenir l'apparition d'un cancer de l'endomètre ; malheureusement, cette combinaison augmente le risque de cancer du sein.
- Après de nombreuses années d'utilisation de l'hormonothérapie substitutive, le risque de cancer de l'ovaire pourrait augmenter, mais il s'agit d'un événement assez lointain, non confirmé par toutes les études épidémiologiques.
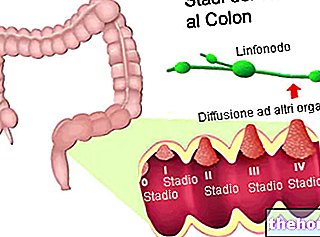
- L'association œstrogène-progestatif semble avoir un rôle protecteur dans le développement du cancer du côlon, alors que l'effet ne semble pas exister lorsque l'œstrogène seul est administré
Ceci dit, il convient de quantifier le mot « risque », qui est trop générique pour donner à la patiente une « idée précise de la relation entre les dangers et les bénéfices de l'hormonothérapie substitutive dans la ménopause. La discussion, à ce point, se complique : si les points énumérés ci-dessus sont confirmés par la plupart des études épidémiologiques, la quantification du risque varie d'une étude à l'autre, également en fonction du type d'hormones, des doses prises et de la durée du traitement hormonal substitutif. nous rapportons quelques données :
CANCER DU SEIN
- Parmi les femmes qui n'utilisent pas de THS, on s'attend à ce que 32 femmes sur 1000 reçoivent un diagnostic de cancer du sein entre 50 et 65 ans, ce qui correspond à un risque absolu de 3,2 %.
- Parmi les femmes qui commencent un THS aux œstrogènes seuls à l'âge de 50 ans et le prennent pendant 5 ans, les cancers du sein diagnostiqués au cours de cette période (50-65 ans) seront de 33,5 pour 1 000 femmes :
- 1,5 cas supplémentaire, égal à :
- un risque accru de 4,7 % par rapport aux femmes qui n'utilisent pas de THS (à facteurs de risque égaux)
- une incidence augmentée de 0,15% en termes absolus
- 1,5 cas supplémentaire, égal à :
- Si la prise est poursuivie pendant 10 ans, les cancers du sein diagnostiqués deviennent 37 pour 1 000 femmes :
- 5 cas supplémentaires, égaux à :
- un risque accru de 15,6 % par rapport aux femmes qui n'utilisent pas de THS (à facteurs de risque égaux)
- une incidence augmentée de 0,5% en termes absolus
- 5 cas supplémentaires, égaux à :
- Parmi les femmes qui commencent un THS combiné œstrogène-progestatif à l'âge de 50 ans et le prennent pendant 5 ans, il y aura 38 cancers du sein diagnostiqués au cours de cette période (50-65 ans) pour 1 000 femmes :
- 6 cas supplémentaires, équivalents à
- un risque accru de 18 % par rapport aux femmes qui n'utilisent pas de THS (à facteurs de risque égaux)
- une incidence augmentée de 0,6% en termes absolus
- 6 cas supplémentaires, équivalents à
- Si la prise est poursuivie pendant 10 ans, les cancers du sein diagnostiqués deviennent 51 pour 1 000 femmes
- 19 cas supplémentaires, soit :
- un risque accru de 60 % par rapport aux femmes qui n'utilisent pas de THS (à facteurs de risque égaux)
- une incidence augmentée de 1,9% en termes absolus
- 19 cas supplémentaires, soit :
- En d'autres termes, si 10 000 femmes prennent un THS combiné pendant un an, il y a environ 8 cas de cancer du sein de plus par an que si les femmes n'avaient pas commencé le traitement. prenez un THS peut être particulièrement à risque de développer un cancer du sein.
- Pour tous les THS, le risque supplémentaire de cancer du sein devient évident dans les mois suivant le début du traitement, augmente avec la durée d'utilisation, mais semble revenir au risque de la population générale dans les 3 à 5 ans après l'arrêt.
CANCER DE L'ENDOMÈTRE
- Le risque rapporté de cancer de l'endomètre chez les utilisatrices - AVEC UTERUS INTACT - d'un THS à base d'œstrogènes seuls est environ 2 à 12 fois plus élevé que chez les non utilisatrices, et semble dépendre de la durée du traitement et de la dose d'œstrogène. Le risque accru semble être associé à une utilisation prolongée, avec un risque augmenté de 15 à 24 fois pendant 5 à 10 ans ou plus, et ce risque semble persister pendant au moins 8 à 15 ans après l'arrêt du traitement aux œstrogènes seuls.
L'ajout d'un progestatif à l'œstrogène HRT réduit considérablement le risque de cancer de l'endomètre.
Nous pouvons conclure en rapportant d'autres points fermes, selon lesquels :
- Pour le traitement des symptômes post-ménopausiques, le THS ne doit être initié que pour les symptômes qui affectent négativement la qualité de vie.
- L'hormonothérapie substitutive de la ménopause est contre-indiquée en cas de présence actuelle, passée ou suspectée de :
- une tumeur maligne du sein
- une autre tumeur maligne dont la croissance est sensible aux œstrogènes, par exemple au niveau de l'endomètre (muqueuse de l'utérus) ou des ovaires ;
- Les risques et les bénéfices d'un traitement hormonal substitutif doivent toujours être soigneusement pesés, en tenant également compte de l'apparition de risques au fur et à mesure que le traitement progresse.Les œstrogènes avec ou sans progestatifs doivent être prescrits à la dose efficace la plus faible et pendant la durée la plus courte possible. du traitement et les risques individuels Le THS ne doit être poursuivi que tant que les bénéfices l'emportent sur les risques.
- Avant de commencer le traitement, le médecin traitant doit effectuer une anamnèse complète de la patiente (collecte d'informations sur les antécédents médicaux personnels et familiaux). Le médecin doit également soumettre la patiente à un examen mammaire et/ou pelvien (bas-ventre). un examen gynécologique.
Une fois la thérapie commencée, des contrôles médicaux périodiques seront toujours effectués (au moins tous les ans) pour une évaluation précise des risques et bénéfices par rapport à la poursuite de la thérapie.- Passez une mammographie de dépistage et un examen cytologique vaginal (test PAP) à intervalles réguliers.
- Vérifiez régulièrement tout changement dans les seins tels que de petites dépressions dans la peau, des changements dans le mamelon ou tout durcissement visible ou perceptible.
En conclusion, si elle est menée dans le respect des règles susmentionnées, sous la supervision d'un médecin qualifié, l'hormonothérapie substitutive est associée à un risque accru de certaines tumeurs, comme le cancer du sein ; cependant ce risque semble être assez limité. Par exemple, en ce qui concerne le cancer du sein, ce risque est similaire voire inférieur à celui lié à d'autres facteurs, tels que la familiarité avec la maladie, la ménopause tardive et les premières règles, la nulliparité, la grossesse tardive (> 35 ans), l'obésité et le surpoids.